|
 |
- Search
| J Korean Med Assoc > Volume 61(10); 2018 > Article |
Abstract
The timing of pubertal onset is occurring at younger ages. This phenomenon is associated with many environmental factors such as sufficient nutrition, stress, many kinds of endocrine-disrupting chemicals, and genetic background. The loss of transcriptional repression induces kisspeptin release, resulting in pulsatile gonadotropin-releasing hormone secretion, which trigger pubertal onset. According to many reports, gonadotropin-releasing hormone agonists therapy for patients with rapidly progressive central precocious puberty is effective for improving final adult height. However, those results were obtained from the treatment of relatively young patients at earlier stages of puberty. A large cohort study investigating the environmental causes of precocious puberty as well as genetic factors is needed.
사춘기란, 시상하부-뇌하수체 호르몬 변화에 의해 부신과 성선에서 성호르몬의 급격한 분비가 일어나, 신체 급성장이 생기고 생식능력이 완성되며 정신심리학적으로 소아에서 성인으로 이행하는 연속선상의 시기이다. 본 원고에서는 사춘기 발달의 조절 기전, 중추성 사춘기 조숙증과 조기 성성숙의 증가 원인, 진단 및 치료에 대하여 살펴보고자 한다.
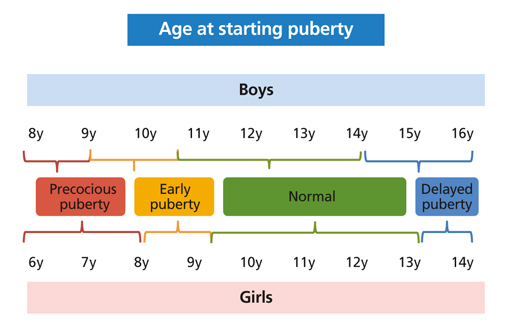
사춘기 조숙증과 사춘기 이상발달은 Figure 1과 같이 정리할 수 있다. 사춘기 조숙증은 평균치의 2표준편차보다 빠른 나이에 이차성징이 발생하는 것으로 정의하는데, 임상적으로 여아에서 만 8세 이전, 남아에서 만 9세 이전에 이차성징이 나타나는 것을 말한다. 정상적으로 이차성징이 처음으로 나타나는 시기(사춘기 시작 시기)는 여아의 경우 만 10-11세 전후(범위, 만 9-12세), 남아의 경우 만 11-12세 전후(범위, 만 10-13세)이다. 이보다 늦게 이차성징이 발생하는 경우를 사춘기 지연이라고 한다.
사춘기 조숙증에서 처음 관찰되는 이차성징은 여아에서는 젖몽우리 출현이고, 남아에서는 고환 용적이 4 mL 이상으로 증가하면서 음모 발달이 함께 나타날 수 있다. 만 8-9세 사이에 이차성징이 시작되는 여아, 그리고 만 9-10.5세 사이에 시작되는 남아를 조기 성성숙이라고 하는데, 특히 여아에서 이들이 실제적으로 많이 증가하고 있다.
사춘기 조숙증의 분류에서 정상 변이들을 제외하면, 병적인 사춘기 조숙증을 두 가지로 나눈다. 중추성, 완전, 진성 사춘기 조숙증과 말초성, 불완전, 가성 사춘기 조숙증으로 나눌 수 있다. 전자는 시상하부-뇌하수체-성선(hypothalamo-pituitary-gonad, H-P-G) 축이 어린 나이에 성숙한 상태를 말하며, 본 원고에서는 이 질환에 대하여 기술하였다.
중추성 사춘기 조숙증은 이른 나이에 H-P-G 축이 활성화되어 gonadotropin releasing hormone (GnRH) 자극에 대한 황체화 호르몬(lutenizing hormone, LH) 반응이 사춘기 수준으로 높게 나온다. 중추성 사춘기 조숙증을 급속히 진행하는 사춘기 조숙증과 천천히 진행하는 사춘기 조숙증으로 나눌 수 있다. 전자의 경우에는, 남아는 만 9세 이전, 여아에서는 만 8세 이전에 성장속도가 가속이 시작되어 사춘기 급성장기에 진입하고, 6개월 이내로 한 사춘기 발달 단계에서 다음 단계로 이행하며, 성인 키에 대한 예후가 목표신장에 도달하지 못한다. 후자의 경우에는 사춘기가 남아는 만 9세 이전, 여아에서 만 8세 이전에 시작했어도 사춘기 변화의 속도가 빠르지 않아 연령에 맞는 정상 성장속도를 보이고, GnRH 자극에 대한 H-P-G 축의 LH 반응이 높지 않다.
사춘기 조숙증의 원인은, 부모의 단일 유전자 변이에 의해 유전되는 특정한 증후군을 제외하면, 특발성이 가장 많고, 특히 여아의 경우 대부분이 특발성(보고에 따라 다르며 65-98%가 특발성)이다. 특발성은 직접적인 원인을 찾지 못한 경우로, 비만과 연관된 사춘기 조숙증도 있고, 외적인 이상을 찾기 어려운 사춘기 유발 유전자 이상을 가진 경우, 만삭으로 출생하였는데 체중이 2.5 kg 미만이었던 부당 경량아에서도 성조숙증이 정상체중 출생아보다 더 빈번하게 발생한다. 반면에 사춘기 조숙증 남아의 40-80%는 기질적 병변이 있다. 기질적 병변이 발견된 환아 중에서 30-50%가 시상하부 과오종, 20-40%가 시신경 교종, 5-10%는 문제를 일으키지는 않는 arachnoid cyst로 알려져 있다. 이와 같이 뇌종양이나 난소나 고환 혹은 부신의 질환이 동반되는 경우가 있어서, 이를 조기 발견하는 것이 중요하며 정확한 진단과 원인에 대한 치료가 필요하다[1].
최근 역학조사에서 주로 여아에서 사춘기 시작 연령이 어려지고 있는 결과를 보여주고 있다. Figure 2는 세계 여러 나라에서 비교적 잘 사는 중산층가계 여아들의 젖몽우리 발생 나이와 초경나이 평균치가 2000년대 초반까지 보고된 것을 정리한 그래프이다[2]. 미국의 흑인 여아는 젖몽우리 발생 평균 연령이 8.9세로 가장 빨랐으나, 이외에는 전체적인 평균 초경 연령이 12.5-13세임을 알 수 있다. 미국을 비롯한 세계 여러 나라 보고에서 특히 여아의 사춘기 시작 연령이 낮아지고 있다[3].
Park 등[4]은 우리나라 1990년대에 여아들의 초경 연령을 단면적으로 조사하여, 평균 12.4-13.7세로 보고하였다[4]. 이 논문에서 우리나라 여성의 초경 연령이 지난 80년간 2년 이상 빨라졌음을 알 수 있다. Lee 등[5]은 우리나라 국민건강 영양조사 2-4기(2000-2011년)의 10-18세 여아, 3,409명의 평균 초경 연령을 조사하여 평균 초경 연령을 12.71±0.03세로 보고하였다. 우리나라 여아는 11.3세, 남아는 12.1세에 사춘기가 시작되었고, 여아의 평균 초경 연령은 12.7세(범위, 12.3-13.4세)였다.
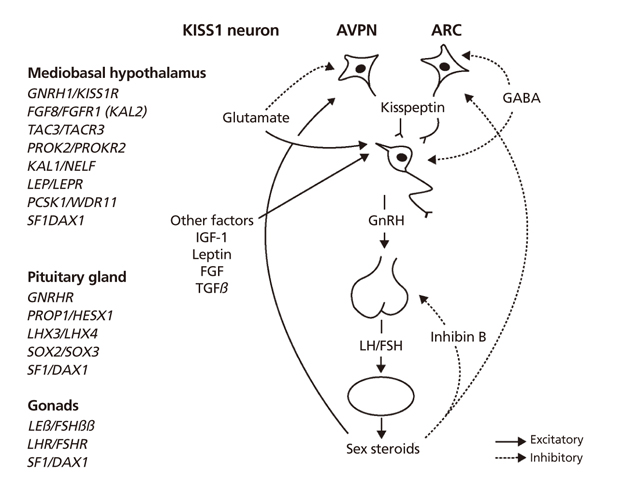
신생아는 출생 후부터 약 2돌까지 minipuberty가 발생한다. 이후에 arcuate nucleus-hypothalamus에서 makorin RING-finger protein 3 (MKRN3)가, 사춘기 유발 관련 유전자(Kiss1 gene 등)의 전사를 억제함으로써, 사춘기 전 상태를 유지한다. 사춘기 시작을 억제하는 유전자와 연관 인자들은, MKRN3뿐만 아니라 억제성 gamma aminobutyric acid와 retinoic acid, 흥분성 glutamate와 kisspeptin의 유전자, 발달 단계 조절 유전자들 이외에도 렙틴 유전자와 같은 말초신호 관련 유전자들과도 복잡하게 상호작용한다고 알려져 있다[6]. 영양상태, 스트레스, 내분비계 교란 물질 등의 환경적 신호가 시상하부에 직접 전달될 뿐만 아니라, 환경적 신호가 말초적 신호(렙틴, IGF-1, 인슐린, 성선호르몬)를 증가시킴으로써 시상하부를 자극하여, 시상하부에서 사춘기 시작이 빨라지게 된다[6]. 이러한 사춘기 유발 원인들에 의해 MKRN3가 감소함에 따라 그 억제 작용이 풀림으로써 Kiss 1 (kisspetin유전자)의 전사가 시작된다. 이렇게 증가한 Kisspeptin이 수용체(GPR54)에 결합하고 GnRH neuron을 자극함으로써, H-P-G 축이 강하게 활성화되기 때문에 사춘기가 유발된다[7,8,9]. Kisspeptin은 이어서 증가된 estradiol에 의해 억제되지만 GnRH에 의해서는 분비가 증가되는 것으로 알려졌으며, 시상하부의 arcuate nucleus를 경유하는 negative feedback과 anteroventral periventricular nucleus를 경유하는 positive feedback에 의한 GnRH 파동성 분비가 사춘기의 시작과 진행에 결정적이다[10].
사춘기 발달의 조절은 상당히 복잡하며, 다양한 인자들이 이에 관여하는데, 유전적 배경, 대사의 특성, 인종적 차이, 지리적 환경, 사회 경제적 환경 등이 포함된다. 성장하고 있는 소아에게는 이런 영향력의 총합이, 시상하부로부터 GnRH의 파동성 분비가 조기 성숙하게 하는 원인으로 생각된다(Figure 3) [2].
심리적으로 힘들게 지내는 소아, 충분하지 않은 불규칙한 식사, 숙면이 어렵거나 수면시간이 짧은 경우, 가정 내 폭력 등 스트레스가 많은 가정환경은 사춘기 조숙증을 유발할 수도 있다[14].
살충제 dichlorodiphenyltrichloroethane, dichlorodiphenyldichloroethane, 코팅제로 흔히 사용되는 polybrominated biphenyls, 플라스틱의 성분인 bisphenol A와 phthalate 등 내분비 교란물질은 우리 생활 전반에 침투해 있다[22]. 구조가 에스트로겐 유사물질이거나 혹은 부분적으로 구조가 유사하다. 여성호르몬(estrogen)이나 남성호르몬(androgen)의 수용체에 작용하거나 반대로 성호르몬 수용체에 경쟁적으로 결합하여 호르몬 작용을 방해할 수 있다[22]. 내분비 교란물질은 호르몬의 운반, 대사, 조절을 교란한다. 예를 들어 간에서 대사되는 것을 변화시킬 수 있다. 내분비 교란물질이 신체 내 에너지의 균형을 파괴하여 사춘기 시작에 영향을 미칠 수 있다[14].
이러한 사춘기 조숙증을 유발할 수 있는 인자들은 epigenetic mechanism으로 여러 유전자들(oligogenic and polygenic)의 상태나 활성도에 변화를 유발함으로써 사춘기 시작을 빠르게 할 수 있다[23]. 여러가지 환경적인 원인들이 epigenetic mechanism을 통하여 사춘기를 switch-on 방식으로 시작하게 하는 것이다.
사춘기 시작 이전의 GnRH 억제기전은, 관련된 1) DNA를 연관 부위를 methylation과 hydroxymethylation하여 묶어 놓는 것, 2) posttranslational histone modification(activating and repressing), 3) deactlyation 등이 있다. 그런데 환경적인 원인들의 자극으로, 이러한 epigenetic regulation의 변화가 생겨서 GnRH 분비를 억제하고 있던 gene network에 효과를 유발하는 것이다. 다양한 방법으로 GnRH 분비가 억제되어 있다가, demethylation 등 epigenetic mechanism이 바뀐다[24]. 그에 따라 억제기전이 없어지면서 GnRH가 일중변동을 보이며 분비가 시작되고 본격적인 파동성 분비로 발달하면서 사춘기가 시작된다.
사춘기 조숙증을 진단하고 원인을 찾기 위해서는 병력, 진찰 및 신체계측, 골연령 검사, 호르몬 검사가 필요하다. 병력은 발병시기, 성장속도, 이차성징 진행속도, 재태 주수, 출생체중, 가계력, 체중증가 속도, 투약내역을 포함한다. 진찰은 키와 체중을 측정하고 성성숙도를 Tanner stage로 평가한다. 중추성 사춘기 조숙증 환아의 기저 LH 농도는 0.6 mIU/mL 이상이고 estradiol 농도는 10 pg/mL 이상으로 알려져 있으나, 측정법과 측정하는 검사실의 질적인 역량에 따라서 오류가 많을 수 있다. 중추성 사춘기 조숙증을 확진하기 위해서는 GnRH를 투여하여 LH, 난포자극호르몬 반응을 보는 성선자극호르몬방출호르몬 자극 검사를 시행한다. 성선 종양이 의심되면 human chorionic gonadotropin, α-fetoprotein을 측정할 수 있다. 중추성 사춘기 조숙증으로 진단된 환아 가운데 신경학적인 이상이 있거나, 남아이거나, 사춘기 시작 연령이 매우 어린 여아인 경우에는 뇌 자기공명영상촬영 검사가 필요하다. 사춘기 진행속도가 매우 빠르거나 기질적 원인 확인이 필요한 경우에는 뇌 자기공명영상촬영과 더불어 선별적으로 골반 초음파, 복부 초음파, 고환 초음파 검사를 시행할 수 있다[1].
성선자극호르몬 방출호르몬 효능 약제(GnRH agonists, GnRHa)를 4주 간격으로 주사한다. 기전은 신체내 GnRH 분자구조에 화학적치환(at positions 6 and 10)시킨 GnRHa이다. 이것은 enzymatic degradation에 저항성이 있고, 뇌하수체의 GnRH 수용체에 affinity가 강하기 때문에 GnRH 수용체를 desensitization 시켜서 gonadotropin 분비를 억제하게 한다. GnRHa는 1981년 처음 사용되었는데, 이것을 주사하면 LH, 난포자극호르몬 분비가 감소하고, 이어서 성선에서 성호르몬 분비가 사춘기 이전 수준으로 감소한다[25]. 치료 적응증은 나이 기준(Figure 1)보다 어린 소아에서, 사춘기 진행단계 Tanner stage가 3-6개월마다 다음 단계로 빠르게 진행하는 경우, GnRH 자극검사에서 사춘기 반응으로 나오고, 골연령이 실제연령보다 2 표준편차 이상 성숙하여 예측성인 신장이 부모로부터 물려 받은 목표신장보다 작은 경우이다. 또는 예측 성인키가 추적관찰 기간동안 지속적으로 작아지는 경우, 여아에서 초경이 시작되는 나이가 9세 이전인 경우, 예측 성인키가 150 cm 이하, 정신심리적으로 미숙한 상태에서 초경을 시작하게 되는 경우 등이다. 사춘기 발생은 어린 나이에 시작하였으나 천천히 진행하는 경우에는 추적관찰을 하면서 치료시기를 정한다. 국내 보험 기준(2017년 10월 1일 고시내용)은, 가) 투여대상 (1) 이차성징성숙도가 Tanner stage 2 이상이면서 골연령이 해당 역연령보다 증가되고, (2) GnRH자극검사에서 LH 혈중농도가 기저치의 2-3배 증가되면서 최고 농도는 5 IU/L 이상인 경우; 나) 투여기간 (1) 투여시작: 역연령 여아 9세(8세 365일), 남아는 10세(9세 365일) 미만, (2) 투여종료: 역연령 여아 11세(11세 364일), 남아는 12세(12세 364일)로 되어 있다.
치료목적은 사춘기 발달의 정상 나이에 도달할 때까지 성성숙을 억제하고 골성숙을 지연시켜서 정상적인 성장 기간을 확보함으로써 유전적으로 받은 정상적인 성인키에 도달하도록 하는 것이다[26,27]. 환아 및 가족의 정신사회적인 적응을 도와서 성장기간동안 원활한 생활을 유도하고, 궁극적으로 너무 이른 성생활 시작이 되지 않도록 예방하며, 유방암 등 여성호르몬 유관 암발병 위험성 감소시키도록 도울 수 있다. 성인 키에 대한 치료효과는 만 6세 이전에 치료한 군에서 가장 크고, 만 8세 이전에 치료한 군에서 평균 5 cm(3-12 cm) 정도의 신장 획득이 보고되었다[28,29]. 그러나 골연령이 너무 진행되어 있거나[30], 초경을 이미 한 경우, 만나이가 너무 많은 경우에는 최종 키의 변화는 더 적다[31].
가장 흔한 이상반응은 국소 피부 발진이며(5% 미만), 두통, 안면홍조가 일시적으로 발생할 수 있고, 드물게 무균 농양(주사 부위의 단단한 멍울)이 발생할 수 있는데, 지속적으로 발생하면 약제의 종류를 바꾸거나 주사방법을 피하주사가 아닌 근육주사로 바꾸어 볼 수 있다. 치료는 비만을 유발하지 않고[32], 골밀도 감소를 일으키지 않으며[33], 치료 종료 후에는 치료하지 않은 정상인과 완전히 동일한 성호르몬 분비 능력, 자궁 발달, 임신 능력을 보인다. 이 약제가 유방암이나 전립선암의 치료에도 사용되지만, 이는 성호르몬 억제를 통하여 암세포의 증식을 억제할 수 있기 때문이다. 따라서 일반적인 항암제가 유발하는 독성이나 부작용은 이 약제와 무관하다.
치료 종료 후 수개월 내에 성호르몬이 다시 정상적으로 분비되어 사춘기 발달이 진행하고, 초경은 평균 16개월(12-18개월) 이내에 나타난다. 치료 종료 후 초경까지의 성장속도는 치료종료 당시의 키, 골연령, 부모 키에 따라 다를 수 있다. 따라서 치료를 종료한 후에도 지속적인 뼈나이, 성장속도, 사춘기 발달에 대한 평가가 필요하다.
사춘기 발달의 조절은 상당히 복잡하며, 다양한 인자들이 이에 관여하는데, 유전자 요인, 비만 등 대사의 특성, 사회 경제적 환경 변화에 따른 내분비 교란물질 증가 등의 원인들이 시상하부로부터 GnRH의 파동성 분비를 조기 성숙하게 하는 원인으로 생각된다. 시대 흐름에 따라 사춘기 시작 시기가 빨라지고 있다. 특히 내분비교란 물질의 혈중농도에 대한 대단위 코호트조사, 이 물질들이 사춘기 조숙증을 유발하는 과학적 기전에 대한 연구 등이 필요한 실정이다. 사춘기 조숙증의 치료는 GnRHa를 주사하여 최종 성인키를 증가시킬 수 있으며 장기 예후에 대한 관찰연구가 필요하다.
최근 성조숙증의 발생이 급증함에 따라 성조숙증에 대한 관심이 높아지고 있다. 이 논문에서는 사춘기 발현의 유전적, 내분비적 조절에 대해 설명하고 있으며, 성조숙증의 원인, 진단, 및 치료에 대한 광범위한 내용을 소개하고 있다. 성조숙증의 원인으로는 유전적인 기질 및 내분비 교란 물질과 같은 환경적인 원인이 제시되고 있으나 많은 논란도 있다. 이 논문은 급속히 진행되는 중추성 사춘기 성조숙증에 대한 치료 기준을 명확히 제시하고 있으며, 성조숙증 치료의 합병증에 대해서도 자세히 설명하고 있다. 특히, GnRH agonist를 이용한 성조숙증의 치료법의 효과와 안전성에 대해 최근 연구동향을 잘 소개하고 있어 임상진료에 많은 도움이 될 것으로 판단된다.
[정리: 편집위원회]
References
1. Carel JC, Lahlou N, Roger M, Chaussain JL. Precocious puberty and statural growth. Hum Reprod Update 2004;10:135-147.


2. Parent AS, Teilmann G, Juul A, Skakkebaek NE, Toppari J, Bourguignon JP. The timing of normal puberty and the age limits of sexual precocity: variations around the world, secular trends, and changes after migration. Endocr Rev 2003;24:668-693.


3. Kaplowitz PB, Oberfield SE. Reexamination of the age limit for defining when puberty is precocious in girls in the United States: implications for evaluation and treatment. Drug and Therapeutics and Executive Committees of the Lawson Wilkins Pediatric Endocrine Society. Pediatrics 1999;104:936-941.

4. Park MJ, Lee IS, Shin EK, Joung H, Cho SI. The timing of sexual maturation and secular trends of menarchial age in Korean adolescents. Korean J Pediatr 2006;49:610-616.

5. Lee MH, Kim SH, Oh M, Lee KW, Park MJ. Age at menarche in Korean adolescents: trends and influencing factors. Reprod Health 2016;13:121.




6. Day FR, Perry JR, Ong KK. Genetic regulation of puberty timing in humans. Neuroendocrinology 2015;102:247-255.



7. Abreu AP, Macedo DB, Brito VN, Kaiser UB, Latronico AC. A new pathway in the control of the initiation of puberty: the MKRN3 gene. J Mol Endocrinol 2015;54:R131-R139.



8. Hagen CP, Sorensen K, Mieritz MG, Johannsen TH, Almstrup K, Juul A. Circulating MKRN3 levels decline prior to pubertal onset and through puberty: a longitudinal study of healthy girls. J Clin Endocrinol Metab 2015;100:1920-1926.


9. Busch AS, Hagen CP, Almstrup K, Juul A. Circulating MKRN3 levels decline during puberty in healthy boys. J Clin Endocrinol Metab 2016;101:2588-2593.


10. Pineda R, Aguilar E, Pinilla L, Tena-Sempere M. Physiological roles of the kisspeptin/GPR54 system in the neuroendocrine control of reproduction. Prog Brain Res 2010;181:55-77.


11. Choi JH, Yoo HW. Control of puberty: genetics, endocrinology, and environment. Curr Opin Endocrinol Diabetes Obes 2013;20:62-68.

12. Silveira LG, Noel SD, Silveira-Neto AP, Abreu AP, Brito VN, Santos MG, Bianco SD, Kuohung W, Xu S, Gryngarten M, Escobar ME, Arnhold IJ, Mendonca BB, Kaiser UB, Latronico AC. Mutations of the KISS1 gene in disorders of puberty. J Clin Endocrinol Metab 2010;95:2276-2280.




13. Gianetti E, Seminara S. Kisspeptin and KISS1R: a critical pathway in the reproductive system. Reproduction 2008;136:295-301.



14. Fisher MM, Eugster EA. What is in our environment that effects puberty? Reprod Toxicol 2014;44:7-14.


15. Roa J, Garcia-Galiano D, Castellano JM, Gaytan F, Pinilla L, Tena-Sempere M. Metabolic control of puberty onset: new players, new mechanisms. Mol Cell Endocrinol 2010;324:87-94.


16. Pankov YA. Kisspeptin and leptin in the regulation of fertility. Mol Biol (Mosk) 2015;49:707-715.



17. Kaplowitz PB, Slora EJ, Wasserman RC, Pedlow SE, Herman-Giddens ME. Earlier onset of puberty in girls: relation to increased body mass index and race. Pediatrics 2001;108:347-353.



18. Wang Y. Is obesity associated with early sexual maturation? A comparison of the association in American boys versus girls Pediatrics 2002;110:903-910.



19. Teilmann G, Pedersen CB, Skakkebaek NE, Jensen TK. Increased risk of precocious puberty in internationally adopted children in Denmark. Pediatrics 2006;118:e391-e399.



20. Parent AS, Rasier G, Gerard A, Heger S, Roth C, Mastronardi C, Jung H, Ojeda SR, Bourguignon JP. Early onset of puberty: tracking genetic and environmental factors. Horm Res 2005;64:Suppl 2. 41-47.



21. Krstevska-Konstantinova M, Charlier C, Craen M, Du Caju M, Heinrichs C, de Beaufort C, Plomteux G, Bourguignon JP. Sexual precocity after immigration from developing countries to Belgium: evidence of previous exposure to organochlorine pesticides. Hum Reprod 2001;16:1020-1026.


22. Ozen S, Darcan S. Effects of environmental endocrine disruptors on pubertal development. J Clin Res Pediatr Endocrinol 2011;3:1-6.



23. Lomniczi A, Ojeda SR. The emerging role of epigenetics in the regulation of female puberty. Endocr Dev 2016;29:1-16.


24. Almstrup K, Lindhardt Johansen M, Busch AS, Hagen CP, Nielsen JE, Petersen JH, Juul A. Pubertal development in healthy children is mirrored by DNA methylation patterns in peripheral blood. Sci Rep 2016;6:28657.




25. Crowley WF Jr, Comite F, Vale W, Rivier J, Loriaux DL, Cutler GB Jr. Therapeutic use of pituitary desensitization with a long-acting lhrh agonist: a potential new treatment for idiopathic precocious puberty. J Clin Endocrinol Metab 1981;52:370-372.

26. Brauner R, Adan L, Malandry F, Zantleifer D. Adult height in girls with idiopathic true precocious puberty. J Clin Endocrinol Metab 1994;79:415-420.


27. Kwon EB, Lee SJ, Cha M, Kim SY. Changes in the predicted adult height after gonadotropin-releasing hormone agonist treatment in girls with idiopathic true precocious puberty. Ann Pediatr Endocrinol Metab 2012;17:160-168.

28. Jung MK, Song KC, Kwon AR, Chae HW, Kim DH, Kim HS. Adult height in girls with central precocious puberty treated with gonadotropin-releasing hormone agonist with or without growth hormone. Ann Pediatr Endocrinol Metab 2014;19:214-219.



29. Ahn SY, Yoo JH, Shin CH, Yang SW. The effects of gonadotropin-releasing hormone agonists on final height and its related factors in patients with true precocious puberty. Korean J Pediatr 2004;47:647-655.
30. Kim HR, Nam HK, Rhie YJ, Lee KH. Treatment outcomes of gonadotropin-releasing hormone agonist in obese girls with central precocious puberty. Ann Pediatr Endocrinol Metab 2017;22:259-265.




31. Hong EJ, Han HS. Growth promoting effect of combined gonadotropin releasing hormone analogue and growth hormone therapy in early pubertal girls with predicted low adult heights. Korean J Pediatr 2007;50:678-685.

Figure 2
Average (mean or median) ages at onset of breast development (B2) or menarche in different well-off populations around the world (Reproduced from Parent AS, et al. Endocr Rev 2003;24:668-693, according to the Creative Common license) [2].

Figure 3
Integration of timing of puberty within a spectrum of processes that are influenced by both genetic and environmental factors (Reproduced from Parent AS, et al. Endocr Rev 2003;24:668-693, according to the Creative Common license) [2].
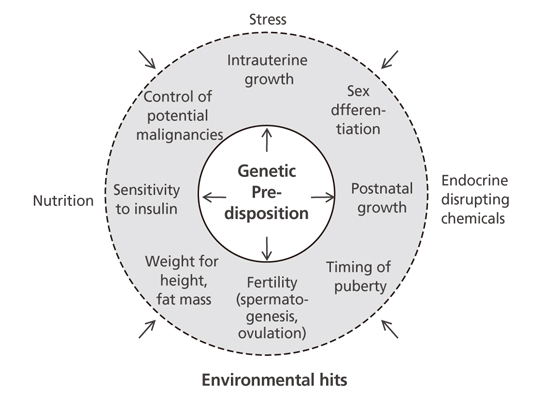
Figure 4
Overview of the hypothalamic-pituitary-gonadal axis. Kisspeptin released by neurons in the anteroventral periventricular nucleus (AVPN) and arcuate nucleus (ARC) stimulates Gonadotropin releasing hormone (GnRH) release, which induces the release of lutenizing hormone (LH) and follicular stimulating hormone (FSH). The gonads respond to gonadotropins by secreting sex steroids, and sex steroids differentially regulate the expression of Kiss1 mRNA in different nuclei within the forebrain by inhibiting Kiss1 expression in the ARC and inducing its expression in the AVPN. Mutations in several genes involved in each site have been shown to cause isolated GnRH deficiency in humans (Reproduced from Choi JH, et al. Curr Opin Endocrinol Diabetes Obes 2013;20:62-68, according to the Creative Common license) [11].
- TOOLS
-
METRICS

-
- 1 Crossref
- Scopus
- 1,465 View
- 22 Download
-
Related articles in
J Korean Med Assoc -
Surgical treatment of esophageal cancer2024 February;67(2)
Pharmacological treatment of Ménière disease2023 October;66(10)
Diagnosis and treatment of adult spinal deformity2023 August;66(8)
Diagnosis and treatment of patellofemoral joint arthritis2023 August;66(8)
Diagnosis and treatment of patellofemoral joint instability2023 August;66(8)