|
 |
- Search
| J Korean Med Assoc > Volume 64(1); 2021 > Article |
|
Abstract
The number of pressure ulcer patients is increasing owing to the aging population and increased incidence of elderly illness. This review article aims to introduce the current knowledge on the pathogenesis and prevention of pressure ulcers. The development of a pressure ulcer is associated with external factors such as pressure, shear stress, and friction and internal factors such as age, general condition, skin condition, and nutritional status. Pressure ulcers typically develop over bone protrusions, which are most pressured by weight, but may also be caused by external pressure by medical devices or other objects applied to the patient. This tissue damage is caused by continuous deformation of the tissue due to the pressure acting perpendicular to the tissue surface and shear stress acting parallel to the tissue, either alone or in combination. Limitation of activity and mobility, skin condition, blood circulation and oxygen saturation, nutrition, humidity, body temperature, age, low pain sensitivity, blood count, and general and mental conditions are the primary risk factors for pressure ulcers. A mattress and cushion that reduce pressure and an appropriate posture are necessary to prevent pressure ulcers. In patients with urinary incontinence, contaminated skin should be washed with a mild detergent and absorbent pads and topical protective agents should be used to protect the skin from moisture. Sufficient nutrition may help prevent wounds in patients who are susceptible to pressure ulcers. Furthermore, early screening, individualized management of posture, and regular skin and nutrition monitoring are essential to prevent pressure ulcers.
욕창은 환자만 아니라 환자를 간병하는 보호자와 간병인에게 큰 부담이 된다. 거의 대부분의 욕창이 신체의 뒷면에 발생하고 스스로 자기 몸을 관리하기 힘든 사람에게 발생하므로 추가 인력이 필요하며 꾸준한 예방과 상처관리 없이는 해결이 불가능하기 때문이다. 이로 인해 가정에서 부담하는 의료비용이 증가하고 병원에서는 재원기간과 재입원이 늘어나기 때문에 사회적 의료비용 역시 증가하게 된다[1-3]. 고령으로 인한 신체위약, 외상으로 인한 척추손상, 말기 암환자 등 욕창에 취약한 군이 다양한데, 특히 인구의 고령화는 뚜렷한 증가 추세이므로 환자와 보호자, 간병인, 의료인 모두 욕창 병인과 예방법을 충분히 알 필요가 있다.
욕창은 압박 또는 압박과 동반하여 전단응력(shear stress)에 의해 피부와 피하조직이 국소적으로 손상 받는 것으로 정의된다(Figure 1). 욕창은 보통 체중에 의해 가장 많은 압력을 받는 뼈 돌출부 위로 발생하지만, 환자에 적용된 의료기기 또는 다른 물체가 외부에서 눌러서 발생하기도 한다. 피부는 정상으로 보일수도 있고 또는 열린 상처의 형태로 나타나기도 하며, 통증을 동반할 수 있다. 이러한 조직 손상은 조직 표면에 수직으로 작용하는 압력과 조직에 평행하게 작용하는 전단응력이 단독 또는 복합적으로 작용하여 조직의 변형이 지속됨으로써 발생한다[4]. 조직의 종류에 따라 이러한 변형에 대하여 버티는 정도에 차이가 있으며, 국소적인 환경, 조직 혈류, 나이, 전신상태, 동반질환, 그리고 조직의 상태 또한 조직 내구성에 영향을 미친다[4].
변형은 세포의 구조를 직접적으로 손상시킬 수 있을 뿐만 아니라 염증과 부종을 유발하고, 모세혈관 네트워크를 변형시키고, 조직으로의 영양공급을 감소시키고 또는 림프계통을 막음으로써 대사산물의 배출을 방해한다[4-6]. 즉, 지속적인 세포와 조직의 변형은 여러 기전이 상호작용함으로써 직간접적으로 세포와 조직의 손상을 유발하고 진행시킨다. 따라서 압박 손상에 대한 발병기전을 이해하기 위해서는 신체 외부 또는 피부 표면에서의 변화만 아니라 세포와 조직의 반응에 대한 정보가 중요하다.
체중에 의해 신체 특정 부위에 압박과 전단응력이 피부에 작용함으로써 조직의 물리적인 변형이 일어나고, 이에 따라 염증성 부종에서 세포 손상으로 이어진다[4,7]. 지속적인 혈관 변형에 의해 발생하는 허혈은 이러한 변화의 후반부에 관여한다. 염증 반응은 모세혈관 내피세포를 손상시키고, 국소부종과 간질압의 증가는 허혈상태를 더 악화시킨다[8,9]. 허혈에 따른 영양의 결핍과 대사 산물의 축적으로 인한 산성화는 결국 세포사와 조직손상으로 이어진다[4,10,11].
Coleman 등[7]은 2014년 욕창의 유발인자를 두 그룹으로 분류하였다. 한 그룹은 조직에 가해지는 물리적인 힘의 종류와 세기, 지속시간이다. 그 물리적 힘의 종류에는 압력, 전단응력 또는 마찰력이 있다. 이 그룹은 조직에 가해지는 물리적인 힘과 이로 인한 혈액, 림프계통의 변화까지 포함한다. 또 다른 하나는 개인마다 다른 내인적인 요소로서 뼈 돌출부와 같은 신체 부위, 조직의 모양, 조직의 물리적 특성, 조직 회복 능력, 조직의 온도이다. 이 요소들은 조직이 어느 정도의 역치까지 견딜 수 있는지 결정하게 된다[4].
Bennett 등[12]과 Bennett와 Lee [13]는 엉치뼈와 같은 한 단위의 면적에 수직으로 걸리는 부하를 압력으로 정의하였다. 피부 경계면에서 측정되는 모든 외부의 압력은 그보다 깊은 골격 구조(뼈)로 전달되며, 사이에 위치한 모든 조직들을 압박한다. McClemont [14]에 의해 묘사된 이 압력은 ‘압력의 원뿔’이라는 이름이 붙여졌는데, 여기에서는 외부의 압력이 뼈 표면과 같은 뾰족한 점에서 3-5배 증가한다. 예를 들어서, 외부의 경계면의 압력이 50 mmHg라면, 이 압력은 궁둥뼈결절과 같이 돌출된 부분에서는 200 mmHg까지 증가할 수 있는 것이다.
전단응력은 주어진 평면과 수평인 물리적 힘이다. 높은 전단응력이 있을 때는 전단응력이 존재하지 않았을 때보다 절반의 외부 압력으로도 혈관을 막을 수 있다. 전단응력이 발생하는 흔한 예로, 침대머리가 올려져 있어서 환자가 비스듬하게 누워있을 때이다[15]. 이때 피부와 얕은 조직은 마찰력을 받아 바닥면에 붙어 있으나, 뼈, 근육, 깊은 피하지방층은 미끄러지며 내려오는 힘을 받는다. 얕은 조직과 깊은 조직 사이에 평행하게 엇갈리면서 당겨지는 힘이 지속되면 국소적으로 혈관이 손상되고, 해당 부위에 조직 괴사를 유발한다. 특히 인장강도가 약한 피하조직은 전단응력에 더욱 취약하다[16].
마찰력은 두 개의 면이 서로 다른 쪽으로 움직일 때 접촉면에서 나타난다. 예를 들어 환자를 침대에서 휠체어로 옮기기 위해 바닥면에 붙인 채 끌어당길 때 발생한다. 마찰력 자체는 욕창을 발생하게 하는 일차적인 원인으로 작용하지는 않는다. 하지만 마찰력은 파괴된 상피를 벗겨내거나 피부의 파열이 일어나게 하는 원인이 될 수 있고, 이때는 대부분 마찰력과 전단응력이 함께 작용한다. 만약 환자를 지지하고 있는 부분에 습기가 있다면, 마찰계수는 증가할 것이고 만약 환자의 피부가 습기 찬 표면에 달라붙을 만큼 습기가 충분하다면 전단응력의 효과가 증가할 것이다[17,18]. 요약하자면 욕창의 병인을 생각했을 때 꼭 고려되어야 할 물리적인 요소는 압력, 전단응력, 마찰력이며 피부의 습기는 그 효과를 증가시키는 보조역할을 할 수 있다.
1930년 Landis [19]는 미세주입 기술을 이용하여 동맥혈이 들어가는 부분의 모세혈관 압력은 평균 32 mmHg라고 하였다. 그리고 다른 연구들은 만약 압력이 이를 초과하면 조직손상의 선행요인으로 모세혈관이 막힌다는 것을 보여주었다. 하지만 이 값은 손톱주름 안에 들어있는 피부 모세혈관에서 측정된 압력이므로 국소적인 간질 혈압을 대표하는 것이지 천골부와 같은 욕창이 흔히 일어나는 조직에서의 혈관을 대표하기는 어렵다. 따라서 하중을 받는 부위의 압력 경계면에서 이 값을 역치 값으로 사용하는 것은 잘못된 것이었다.
보통 피부와 지지물의 경계면에서의 압력이 이 역치 값을 넘어설 때 일정한 정도의 허혈이 일어나고 충분한 시간이 지나면 조직이 손상되는 것으로 간주한다. 만약 욕창의 유발요인을 압력에 의한 허혈로만 본다면 피부 경계면에서의 압력보다는 실제 혈관에 도달하여 혈관벽 사이의 압력보다 큰 외압이 중요하다. 피부 경계면에서의 압력은 혈관벽에 작용하기 전 연부조직의 지지력에 의해 감소할 수 있기 때문이다.
모세혈관 폐쇄압력을 넘으면 손상이 올 수 있다. 그러나 기억해야할 점은 압력은 뼈, 근육, 지방, 피부와 같이 조직 종류와 성질에 따라서 다른 효과를 가져올 수 있다는 것이다. Husain [20]이 발표한 자료에 따르면 경계 면의 압력에 의해서 근육보다 피부와 피하조직의 혈관이 더 많이 막혔지만, 실제로 손상은 근육 쪽에서 더 심하게 일어났다고 한다. 이후 다른 연구들도 근육이 피부보다 물리적 하중에 더 손상당하기 쉽다는 사실들을 발표하였다[21-23]. Todd와 Thacker [24]는 피부 경계면의 압력과 조직에 허혈을 유발하는 압력과는 명확한 관계가 없다고 발표하였다.
어떤 사람이 욕창에 잘 걸릴 것인지 알기 위해서는 무엇보다도 그 사람의 위험인자를 잘 파악해야 한다. 많은 수의 잠재적인 위험인자들이 연구되어왔는데, Gosnell [25]은 무려 126개의 위험인자를 보고하기도 했다. European Pressure Ulcer Advisory Panel (EPUAP), National Pressure injury Advisory Panel (NPIAP), Pan Pacific Pressure Injury Alliance (PPPIA)에서 2019년에 발간한 international guideline에서는 활동성과 이동성의 제한, 피부상태, 혈액순환과 산소포화, 영양, 습도, 체온, 나이, 낮은 통증 감수성, 혈액수치(알부민, 헤모글로빈 등), 전신 및 정신 상태를 주요 위험인자로 정리하였다[4].
제한된 활동성과 이동성은 욕창을 예방하는데 관심을 가져왔던 사람들에게 가장 중요한 주제이다. 건강한 사람들은 앉거나 누운 상태에서 규칙적으로 자세를 바꾼다. Keane [26]은 조직을 건강하게 유지하기 위해서 부드러운 매트리스 위에 누워 있을 때 생리적으로 요구되는 최소 움직임은 11.6분마다 한 번씩 자세를 바꾸어 주는 것이라고 하였다. 생리적으로 요구되는 최소 움직임은 일반적인 사람이 잠을 자는 동안 자세를 바꾸는 횟수를 관찰한 후에 결정되었다. Allman [27]은 나이든 사람들이 밤에 무의식적으로 움직이는 것과 욕창의 진행이 관련이 있다는 것을 밝혀냈다. 더 많이 움직일수록 욕창의 수가 감소했다. 50번 이상 움직인 사람들은 욕창이 없었지만, 20번 이하로 움직인 환자들의 90%에서 욕창이 발생했다. Mino 등[28]은 침대에서 자세를 뒤집을 능력이 없는 환자들의 욕창 발생에서 4배의 상대적인 위험성을 발견하였다(상대위험도 4.09). 활동성의 정도는 욕창 발생위험도 측정에 중요한 인자이다.
욕창에 대한 영양의 영향은 논쟁이 많았으나 현재는 욕창 발생의 독립적인 위험인자 중 하나이다[4,29-31]. 영양상태가 나쁘면 근육과 연 조직의 소실이 일어나 뼈의 튀어나온 부분이 더 많아지게 된다. 콜라겐의 적절한 합성과 축적이 조직의 힘을 유지하기 위해 필요한데 콜라겐의 상태 또한 영양상태의 영향을 받는다. 적절한 조직의 강도는 압력과 전단응력, 마찰력에 의한 부정적인 영향을 버틸 수 있게 해준다.
Anthony 등[32]은 환자에게서 혈청 알부민 수치를 조사했고, 이것이 잠재적으로 욕창 발생에 어떤 영향을 주는지에 대해서 조사했다. 혈청 알부민이 영양상태를 조사하는데 가장 흔하게 이용되는 방법이라는 사실을 기초로 하여 욕창의 위험을 예측할 때 이를 사용할 수 있는지에 대하여 연구하였다. 병원에 입원할 때 욕창이 없었던 급성기질환의 65세가 넘는 773명의 환자에서 혈청 알부민을 측정하였다. 환자들은 병원에서 7일 이상 입원해 있었으며, 모두 Waterlow 욕창위험점수로 기록되었다. 혈청의 알부민 수치를 고려했을 때 욕창이 발생한 환자들에게서 발생하지 않은 사람들에 비해 통계적으로 상당한 차이가(P<0.001) 드러났다. 저자들은 산정 회귀 방법을 이용해서 추가적인 통계조사를 실시하였고 혈청 알부민 수치는 통계적으로 유의미하다고 밝혔다(P=0.009). 혈청 알부민 수치가 10까지 감소했을 때, 욕창이 발생할 위험은 2/3까지 증가하였다. Mino 등[28]의 연구에서도 저알부민혈증이 있는 욕창 환자에서 조사한 상대 위험도는 5.9이었고, 이 수치는 통계적으로도 의미 있었다(P<0.001).
욕창과 영양상태의 연관성에 대한 증거들이 있지만, 어떠한 영양결핍이 욕창을 일으키는지는 아직 명확히 밝혀지지 않았다. 신체 전반의 건강과 먹을 수 있는 능력, 음식의 질, 정신적인 인자들이 모두 영양상태에 영향을 미친다는 것도 참고해야 할 사항이다[4,33].
욕창과 관련된 병인과 위험인자를 밝히는 것은 예방대책을 세우는데 중요하다. 많은 인자들이 욕창의 발생에 영향을 주고, 개인마다 영향을 미치는 인자가 다르므로 개별적으로 위험인자를 평가할 필요가 있다.
욕창 발생은 입원 환자의 사망률을 높이고, 입원기간, 재입원율, 재정적 부담을 심각하게 증가시킨다[34,35]. 뿐만 아니라 환자는 심각한 통증과 정신적 스트레스, 우울감으로 고통받는다[36,37]. 노력과 비용이 많이 들지만 충분히 예방 가능한 것이기에 위험인자를 파악하고 위험도가 높은 환자를 초기에 평가하고 예방할 필요가 있다.
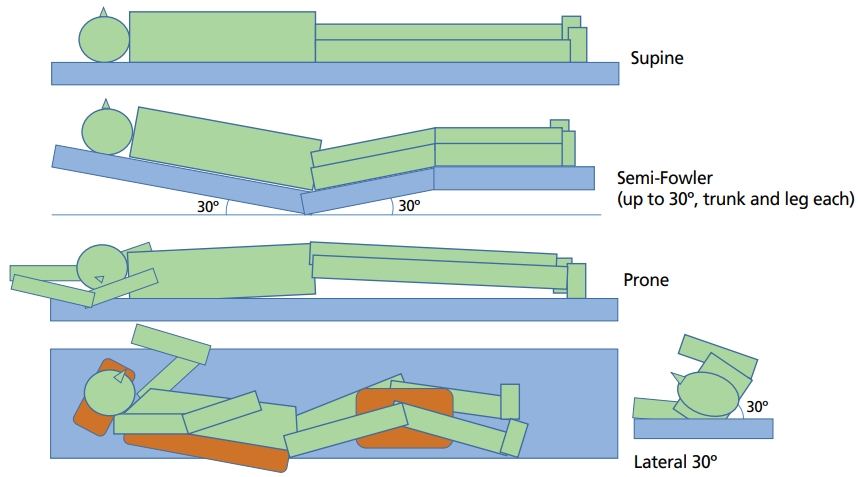
자세 변화는 욕창을 예방하는 가장 중요하고 효과적인 방법 중에 하나이다[38]. 환자의 자세를 변화시키면 몸을 지탱하는 압박 부위를 바꿔줄 수 있다. 자세를 지속적으로 바꿔주고 조직에 산소가 공급되지 않는 기간이 오래 지속되지 않을수록 욕창이 생길 가능성은 작아진다.
전통적으로 2-3시간마다 자세를 바꿔주는 것이 권장되었다. 이 방법은 2차 세계대전 때 전쟁 희상자들을 돌봐 주던 간호시설에서 두 명의 군인들이 모든 환자들의 자세를 바꿔주는데 걸리는 시간이 2시간이었다는 것에서 유래한 것이라는 이야기가 있다.
명확히 정해져 있는 자세 변화의 빈도는 없다. 2시간, 3시간, 또는 4시간마다 자세변경 하여도 유의미한 차이가 없었다는 보고가 많다[38-42]. 따라서 환자의 활동성, 피부와 조직의 상태, 전신상태, 통증 정도를 고려하여 환자에게 적절한 빈도를 파악하고 규칙적으로 자세를 변경하는 것이 중요하다[43,44].
필요한 빈도를 줄일수록 환자에게 적용하기 편하고 예방효과를 높일 수 있다. 이를 위해서는 자세의 변화와 함께 압력을 줄여주는 매트리스와 쿠션, 그리고 그에 적합한 자세가 동반되어야 한다[45,46]. 838명의 노인 환자를 대상으로 한 무작위 임상실험에서 2시간마다 자세를 바꿔주거나, 탄력 있는 매트리스와 압력을 줄이는 자세, 쿠션을 같이 쓰면서 4시간마다 자세를 바꿔주면 욕창(등급 2 이상)이 줄어들 수 있다는 결과가 있었다. 압력과 전단응력의 정도를 줄여 조직이 변성되는 크기를 줄임으로써 같은 자세의 지속시간을 늘릴 수 있다.
압력의 정도는 특히, 환자의 자세와 환자가 깔고 있는 층의 단단함에 의해서 결정된다[45,46]. 접촉면적은 환자의 자세에 따라서 많이 달라질 수 있다. 접촉 면적이 늘어날수록 압력은 넓게 퍼지므로 압력의 세기는 줄어들게 된다. 몸을 지탱하는 부위의 조직이 눌리는 정도와 두께도 역시 자세에 따라 다르다. 실질적으로 환자의 자세는 조직이 변성되는 정도를 결정하고, 따라서 조직에 산소가 공급되는 것을 방해하는 정도를 결정하게 된다.
앉아 있을 수밖에 없는 환자들은 같은 정도의 도움을 필요로 하는 누워서 지내는 환자들보다 더 빈번하게 욕창이 생긴다. 이는 누워있는 자세보다 앉아있는 자세에 작용하는 압력이 훨씬 크기 때문이다. 더욱이 환자는 매우 긴 시간 동안 앉아 있는다. 따라서 앉아있을 때는 누워있을 때보다 훨씬 더 자주 자세를 바꿔줘야 한다[54]. 앉아있는 환자에서 자세를 바꿔줄 때는 일시적으로 일어서도록 해서 조직에 혈액이 재 포화되도록 해야 한다. Park [55]은 휠체어를 탄 사람들에게 12개의 테스트를 하여, 앞으로 굽히거나 옆으로 스트레칭 함으로써 한 쪽 궁둥뼈결절에 압력을 높이는 대신 반대편에서 압력을 줄인다고 밝혔다. 앉아있는 자세에서도 욕창의 위험을 줄이기 위해 적합한 앉은 자세를 취하거나 감압 쿠션을 이용함으로써 압력의 크기를 줄이도록 해야 한다[4].
뒤로 기댄 상태로 작은 책상에 다리를 받쳐 놓으며 앉는 것이 앉은 자세 중 작용하는 압력의 크기가 가장 작아서 욕창이 생길 위험이 가장 적다. 다른 앉은 자세에 비해서 접촉 면적도 가장 넓고, 작용하는 압력의 크기도 가장 작다. 등 받침에 기대어 기울이고 앉는 이런 자세의 단점은 환자가 나중에 혼자 일어나기가 더 힘들다는 것이다[45,56].
미끄러진 상태로 의자에 비스듬하게 기울여서 앉는 자세에서는 압력이 지속적으로 올라가고 전단응력이 지속적으로 작용하게 된다. 팔걸이를 이용해 자세를 유지하는데 도움을 줄 수 있다[57]. 모든 욕창 예방규칙에서는 환자가 기울여서 앉거나 미끄러진 상태로 앉는지 주기적으로 점검하고 고쳐주는 것을 포함하고 있다.
노인에게서 피부가 종이처럼 얇게 보이는 것은 청소년에 비해 진피 두께가 20% 감소하기 때문이라고 한다. 정상적인 노화과정에서 표피 접합부는 평평해지고 진피유두(dermal papillae)와 표피 능선(rete ridge)이나 꽂이(peg)는 파괴되어 표피가 다른 층과 쉽게 분리되므로 피부가 물리적인 손상을 쉽게 받는다. 또한 탄력소와 아교질을 만드는 섬유모세포의 수가 감소하고 탄력섬유는 두꺼워지며, 탄성 반동이 없어짐에 따라 피부는 탄성을 잃게 되고 결국 주름살이 생기게 된다.
동시에 피하지방 및 지방조직의 감소가 생겨 뼈에 완충역할을 해줄 수 없다. 게다가 노인에서는 피지분비에 의한 자연적인 습기가 감소하며, 땀샘이 작아질수록 피부는 점점 건조해진다. 결과적으로 노화는 피부를 얇고 건조하고 탄력이 없게 만듦으로써 손상에 더 민감하게 만든다.
짓무름은 많은 양의 땀, 요실금, 상처의 삼출물에 의해 피부가 오랫동안 과도하게 습한 상태로 있을 때 발생한다. 이 상태의 피부는 마찰력과 전단응력에 더 상처를 입기 쉽고 투과성이 증가되어 장벽 작용을 잃어버린다[57]. Cutting [58]은 1974년 이후의 논문들을 인용해 과도한 피부 습기와 욕창 발생과의 강한 연관성에 대해 보고했다. Hampton과 Collins [59]는 짓무름과 그와 관련된 피부탈락이 마찰에 의한 피부손상의 위험을 높인다고 강조했다.
소변과 대변은 모두 피부의 pH를 올리고 따라서 단백분해 효과와 지방분해효소의 유해한 작용을 증가시킨다. 실금성 피부염은 자극피부염으로 과도한 습기에 노출되고 마찰, 세균, 효소의 작용에 의해 유발된다[60,61]. 피부손상의 위험에 있는 환자들을 파악하기 위한 간호 평가도구나 임상적 지침은 요실금과 변실금 모두를 기여인자로 포함한다.
환자의 실금이 반복되면 소변 또는 대변의 유해한 화학물질과 냄새를 제거하고, 환자의 편안함을 도모하기 위해 자주 씻는다. 비누와 물을 사용하면 피부의 pH가 알칼리성으로 바뀌게 되어 피부보호 기능에 반대 작용을 하게 된다. 정상 피부의 pH는 5.5 정도로 “산성 외투”라고 표현하는데, 이 정도의 pH는 피부를 세균의 성장으로부터 보호하고 소화효소들의 작용을 억제할 수 있다. 피부가 더 알칼리성이 될수록 수용성 자극제들에 대한 투과성이 증가하고 조직파괴에 더 취약해진다. 또한 알칼리성 비누는 각질층의 세포층의 수와 두께를 감소시키고 피부를 덮고 있는 지질보호막을 유화하고 감소시킨다[62,63].
Zehrer 등[64]은 실금 환자에서 특수 피부보습제를 사용하면 건조함을 해소시키고 과도한 습기와 자극제로부터 보호해주며, 특수 피부보호제는 다른 보호제나 단순히 씻기는 것보다 더 좋은 효과를 보인다고 하였다. Bale 등[65]은 특수 피부 관리 제품을 도입한 새로운 피부 관리 방법의 이득에 대한 연구결과를 보고했는데, 실금성 피부염과 1단계 욕창의 발병률을 통계학적으로 유의미하게 감소시키고 시간과 제품 비용 또한 현저히 절약되었다고 하였다.
요실금 환자의 관리에 대한 미국의 Agency of Health Care Policy and Research 지침은 다음과 같은 사항들을 추천한다. 피부를 주기적으로 관찰하고 더러운 피부를 그 즉시 순한 세제를 이용해서 부드럽게 씻고 흡수 패드를 사용하며 국소적인 보호제를 써서 피부를 습기로부터 보호한다[66].
영양은 욕창의 예방과 치료에서 중요한 역할을 한다. 이에 대한 다양한 영양소와 욕창 사이의 정확한 인과관계는 아직 분명하지 않지만 충분한 영양공급이 욕창 발생에 취약한 환자에게 예방과 상처 치유에 도움을 준다고 보고 있으며, EPUAP/NPIAP/PPPIA의 international guideline 2019에서는 욕창 발생의 독립적인 위험인자로 보고 있다[4]. 조기에 영양선별을 시행하여 영양중재를 시행하는 것이 욕창 발생률을 낮춘다. 흔히 사용되는 영양평가도구로 MNA (Mini Nutritional Assessment full version; Société des Produits Nestlé S.A., Vevey, Switzerland), MUST (Malnutritional Universal Screening Tool), NRS (Nutritional Risk Screening) 2002, SNAQ (Short Nutrition Assessment Questionnaire), SCREEN (Seniors in the Community: Risk Evaluation for Eating and Nutrition), CNST (Canadian Nutritional Screening Tool) 등이 있다[4].
선별검사에서 고위험군이거나 이미 욕창이 있는 환자에 대해서는 영양사 또는 영양팀이 포괄적인 영양평가를 해야 한다. 평가 항목은 Table 1과 같다[4]. 알부민(albumin), 프리알부민(prealbumin)과 같이 혈액수치 중 특정 영양소와 욕창과의 관계에 대한 연구가 있었으나 Table 1에서 보는 바와 같이 이들 검사수치는 유용한 영양평가의 도구가 아니다. 알부민과 프리알부민은 급성단계단백질로서 체중감소와 열량부족 또는 질소균형의 변화를 일정하게 반영하지 못한다[67].
영양평가 결과에 따라 영양사 또는 영양팀은 개인별로 부족한 영양과 섭취 경로, 임상적 관리 목표를 기반으로 개별화된 영양관리를 시행해야 한다. 그리고 매주 또는 정해진 규칙에 따라 영양상태를 평가해야 한다[33]. Allen [68]은 개별화된 영양 관리가 상처회복에 통계적으로 유의미한 도움을 주는 것으로 보고 하였다.
EPUAP/NPIAP/PPPIA의 international guideline 2019는 영양부족인 성인 욕창 환자에게 매일 체중(kg)당 30-35 kcal의 열량과 1.25-1.5 g의 단백질을 제공하도록 권고한다[4]. 그리고 2단계 이상의 성인 욕창 환자에게 영양보충을 위해 경구 또는 경관으로 고열량, 고단백, 아르기닌(arginine), 아연, 항산화제를 공급하도록 제안한다[69]. 경구섭취가 일차적인 목표이지만 그것이 불가능할 때 관련된 위험인자들을 고려하면서 관을 통한 음식섭취를 시도한다.
영양적 중재와 압력 관리 등 여러가지 요소가 함께 욕창의 개선을 이루므로 영양적 중재만으로 변화가 나타났다고 보기는 힘들지만, 욕창의 예방과 관리에 영양적 보충이 강화되어야 한다는 증거들이 많으므로 이와 관련된 지침은 더 강화될 것이다.
Figure 1.
Schematic description of buttock when the head of bed is elevated. The friction adheres skin and superficial tissues to sheets or bedding. As the deep tissue is sliding down and skin is fixed to the bed surface, shear stress is developed. Subcutaneous tissue in particular lacks tensile strength and is particularly susceptible to shear stress. The underlying blood vessels are stretched, angulated, and may be injured by this stress. Red arrows are shear stress and a blue arrow is friction. Purple arrows mean pressure perpendicular to the skin surface. Illustrated by the authors.
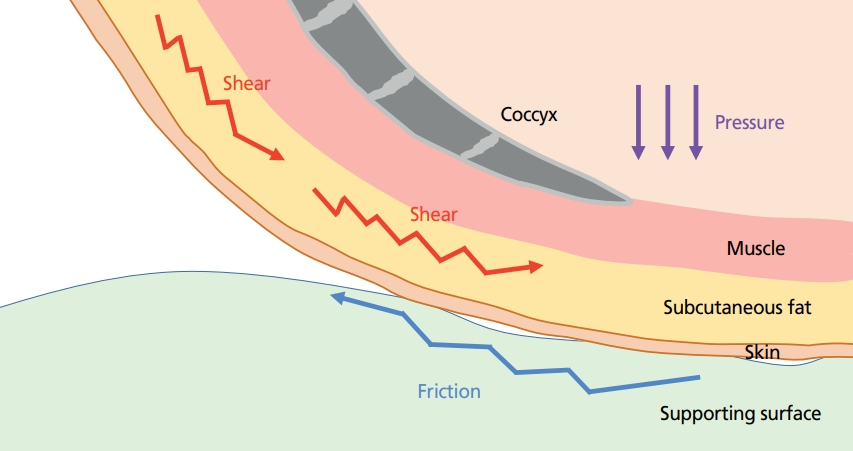
Table 1.
Comprehensive nutrition assessment
Based on Haesler E; European Pressure Ulcer Advisory Panel; National Pressure Ulcer Advisory Panel; Pan Pacific Pressure Injury Alliance. Prevention and treatment of pressure ulcers/injuries: clinical practice guideline. The international guideline 2019. 3rd ed. Prague: European Pressure Ulcer Advisory Panel; 2019 [4].
References
1. Wilson JR, Arnold PM, Singh A, Kalsi-Ryan S, Fehlings MG. Clinical prediction model for acute inpatient complications after traumatic cervical spinal cord injury: a subanalysis from the Surgical Timing in Acute Spinal Cord Injury Study. J Neurosurg Spine 2012;17(1 Suppl):46-51.

2. Wu Q, Ning GZ, Li YL, Feng HY, Feng SQ. Factors affecting the length of stay of patients with traumatic spinal cord injury in Tianjin, China. J Spinal Cord Med 2013;36:237-242.



3. Lyder CH, Wang Y, Metersky M, Curry M, Kliman R, Verzier NR, Hunt DR. Hospital-acquired pressure ulcers: results from the national Medicare Patient Safety Monitoring System study. J Am Geriatr Soc 2012;60:1603-1608.


4. Haesler E; European Pressure Ulcer Advisory Panel; National Pressure Ulcer Advisory Panel; Pan Pacific Pressure Injury Alliance. Prevention and treatment of pressure ulcers/injuries: clinical practice guideline. The international guideline 2019. 3rd ed. Prague: European Pressure Ulcer Advisory Panel; 2019.
5. Gray RJ, Worsley PR, Voegeli D, Bader DL. Monitoring contractile dermal lymphatic activity following uniaxial mechanical loading. Med Eng Phys 2016;38:895-903.


6. Gefen A. The future of pressure ulcer prevention is here: detecting and targeting inflammation early. EWMA J 2018;19:7-13.
7. Coleman S, Nixon J, Keen J, Wilson L, McGinnis E, Dealey C, Stubbs N, Farrin A, Dowding D, Schols JM, Cuddigan J, Berlowitz D, Jude E, Vowden P, Schoonhoven L, Bader DL, Gefen A, Oomens CW, Nelson EA. A new pressure ulcer conceptual framework. J Adv Nurs 2014;70:2222-2234.



8. Gefen A. The sub-epidermal moisture scanner: the principles of pressure injury prevention using novel early detection technology. Wounds Int 2018;9:30-35.
9. Gefen A, Gershon S. An observational, prospective cohort pilot study to compare the use of subepidermal moisture measurements versus ultrasound and visual skin assessments for early detection of pressure injury. Ostomy Wound Manage 2018;64:12-27.

10. Gawlitta D, Li W, Oomens CW, Baaijens FP, Bader DL, Bouten CV. The relative contributions of compression and hypoxia to development of muscle tissue damage: an in vitro study. Ann Biomed Eng 2007;35:273-284.


11. Gawlitta D, Oomens CW, Bader DL, Baaijens FP, Bouten CV. Temporal differences in the influence of ischemic factors and deformation on the metabolism of engineered skeletal muscle. J Appl Physiol (1985) 2007;103:464-473.


12. Bennett L, Kavner D, Lee BK, Trainor FA. Shear vs pressure as causative factors in skin blood flow occlusion. Arch Phys Med Rehabil 1979;60:309-314.

13. Bennett L, Lee B. Pressure versus shear in pressure sore formation. In: Lee BY, editor. Chronic ulcers of the skin. New York: McGraw Hill; 1985. p. 39-55.
14. McClemont EJ. Pressure sores. No pressure, no sore.. Nursing (Lond) 1984;2:suppl 1-3.
15. Reichel SM. Shearing force as a factor in decubitus ulcers in paraplegics. J Am Med Assoc 1958;166:762-763.


16. Reuler JB, Cooney TG. The pressure sore: pathophysiology and principles of management. Ann Intern Med 1981;94:661-666.


17. Schwartz D, Magen YK, Levy A, Gefen A. Effects of humidity on skin friction against medical textiles as related to prevention of pressure injuries. Int Wound J 2018;15:866-874.



18. Dinsdale SM. Decubitus ulcers: role of pressure and friction in causation. Arch Phys Med Rehabil 1974;55:147-152.

19. Landis EM. Micro-injection studies of capillary blood pressure in human skin. Heart 1930;15:209-228.
20. Husain T. An experimental study of some pressure effects on tissues, with reference to the bed-sore problem. J Pathol Bacteriol 1953;66:347-358.


21. Daniel RK, Priest DL, Wheatley DC. Etiologic factors in pressure sores: an experimental model. Arch Phys Med Rehabil 1981;62:492-498.

22. Salcido R, Donofrio JC, Fisher SB, LeGrand EK, Dickey K, Carney JM, Schosser R, Liang R. Histopathology of pressure ulcers as a result of sequential computer-controlled pressure sessions in a fuzzy rat model. Adv Wound Care 1994;7:23-24.

23. Nola GT, Vistnes LM. Differential response of skin and muscle in the experimental production of pressure sores. Plast Reconstr Surg 1980;66:728-733.


24. Todd BA, Thacker JG. Three-dimensional computer model of the human buttocks, in vivo. J Rehabil Res Dev 1994;31:111-119.

25. Gosnell DJ. Pressure sore risk assessment. Part II. Analysis of risk factors. Decubitus 1989;2:40-43.
26. Keane FX. The minimum physiological mobility requirement for man supported on a soft surface. Paraplegia 1979;16:383-389.


27. Allman RM. Pressure ulcer prevalence, incidence, risk factors and impact. Clin Geriatr Med 1997;13:421-436.


28. Mino Y, Morimoto S, Okaishi K, Sakurai S, Onishi M, Okuro M, Matsuo A, Ogihara T. Risk factors for pressure ulcers in bedridden elderly subjects: Importance of turning over in bed and serum albumin level. Geriatr Gerontol Int 2001;1:38-44.

29. Mathus-Vliegen EM. Clinical observations: nutritional status, nutrition, and pressure ulcers. Nutr Clin Pract 2001;16:286-291.

30. Guenter P, Malyszek R, Bliss DZ, Steffe T, OʼHara D, LaVan F, Monteiro D. Survey of nutritional status in newly hospitalized patients with stage III or stage IV pressure ulcers. Adv Skin Wound Care 2000;13:164-168.

31. Thomas DR, Verdery RB, Gardner L, Kant A, Lindsay J. A prospective study of outcome from protein-energy malnutrition in nursing home residents. JPEN J Parenter Enteral Nutr 1991;15:400-404.


32. Anthony D, Reynolds T, Russell L. An investigation into the use of serum albumin in pressure sore prediction. J Adv Nurs 2000;32:359-365.


33. White JV, Guenter P, Jensen G, Malone A, Schofield M; Academy of Nutrition and Dietetics Malnutrition Work Group; A.S.P.E.N. Malnutrition Task Force; A.S.P.E.N. Board of Directors. Consensus statement of the Academy of Nutrition and Dietetics/American Society for Parenteral and Enteral Nutrition: characteristics recommended for the identification and documentation of adult malnutrition (undernutrition). J Acad Nutr Diet 2012;112:730-738.


34. Wilson JR, Arnold PM, Singh A, Kalsi-Ryan S, Fehlings MG. Clinical prediction model for acute inpatient complications after traumatic cervical spinal cord injury: a subanalysis from the Surgical Timing in Acute Spinal Cord Injury Study. J Neurosurg Spine 2012;17(1 Suppl):46-51.

35. Wu Q, Ning GZ, Li YL, Feng HY, Feng SQ. Factors affecting the length of stay of patients with traumatic spinal cord injury in Tianjin, China. J Spinal Cord Med 2013;36:237-242.



36. Galhardo VA, Garroni Magalhaes M, Blanes L, Juliano Y, Masako Ferreira L. Health-related quality of life and depression in older patients with pressure ulcers. Wounds 2010;22:20-26.

37. Gorecki C, Nixon J, Madill A, Firth J, Brown JM. What influences the impact of pressure ulcers on health-related quality of life? A qualitative patient-focused exploration of contributory factors J Tissue Viability 2012;21:3-12.


38. Royal College of Nursing; National Institute for Health and Clinical Excellence. The management of pressure ulcers in primary and secondary care. London: Royal College of Nursing; 2005.
39. Vanderwee K, Grypdonck MH, De Bacquer D, Defloor T. Effectiveness of turning with unequal time intervals on the incidence of pressure ulcer lesions. J Adv Nurs 2007;57:59-68.


40. Bergstrom N, Horn SD, Rapp MP, Stern A, Barrett R, Watkiss M. Turning for Ulcer ReductioN: a multisite randomized clinical trial in nursing homes. J Am Geriatr Soc 2013;61:1705-1713.


41. Manzano F, Colmenero M, Perez-Perez AM, Roldan D, Jimenez-Quintana Mdel M, Manas MR, Sanchez-Moya MA, Guerrero C, Moral-Marfil MA, Sanchez-Cantalejo E, Fernandez-Mondejar E. Comparison of two repositioning schedules for the prevention of pressure ulcers in patients on mechanical ventilation with alternating pressure air mattresses. Intensive Care Med 2014;40:1679-1687.


42. Rich SE, Margolis D, Shardell M, Hawkes WG, Miller RR, Amr S, Baumgarten M. Frequent manual repositioning and incidence of pressure ulcers among bed-bound elderly hip fracture patients. Wound Repair Regen 2011;19:10-18.


43. Tescher AN, Branda ME, Byrne TJ, Naessens JM. All at-risk patients are not created equal: analysis of Braden pressure ulcer risk scores to identify specific risks. J Wound Ostomy Continence Nurs 2012;39:282-291.

44. Ek AC, Unosson M, Larsson J, Von Schenck H, Bjurulf P. The development and healing of pressure sores related to the nutritional state. Clin Nutr 1991;10:245-250.


45. Defloor T. The effect of position and mattress on interface pressure. Appl Nurs Res 2000;13:2-11.


46. Rondorf-Klym LM, Langemo D. Relationship between body weight, body position, support surface, and tissue interface pressure at the sacrum. Decubitus 1993;6:22-30.
47. Chung CH, Lau MC, Leung TY, Yui KY, Chan SH, Chan SL, Chan PL. Effect of head elevation on sacral and ischial tuberosities pressure in infirmary patients. Asian J Gerontol Geriatr 2012;7:101-106.
48. Moore Z, Cowman S, Posnett J. An economic analysis of repositioning for the prevention of pressure ulcers. J Clin Nurs 2013;22:2354-2360.


49. Kallman U, Bergstrand S, Ek AC, Engstrom M, Lindberg LG, Lindgren M. Different lying positions and their effects on tissue blood flow and skin temperature in older adult patients. J Adv Nurs 2013;69:133-144.


50. Kallman U, Engstrom M, Bergstrand S, Ek AC, Fredrikson M, Lindberg LG, Lindgren M. The effects of different lying positions on interface pressure, skin temperature, and tissue blood flow in nursing home residents. Biol Res Nurs 2015;17:142-151.



51. Gucer PW, Gaitens J, Oliver M, McDiarmid MA. Sit-stand powered mechanical lifts in long-term care and resident quality indicators. J Occup Environ Med 2013;55:36-44.


52. Gunningberg L, Sedin IM, Andersson S, Pingel R. Pressure mapping to prevent pressure ulcers in a hospital setting: a pragmatic randomised controlled trial. Int J Nurs Stud 2017;72:53-59.


53. Grisell M, Place HM. Face tissue pressure in prone positioning: a comparison of three face pillows while in the prone position for spinal surgery. Spine (Phila Pa 1976) 2008;33:2938-2941.

54. Gebhardt K, Bliss MR. Preventing pressure sores in orthopaedic patients: is prolonged chair nursing detrimental? J Tissue Viability 1994;4:51-54.

55. Park CA. Activity positioning and ischial tuberosity pressure: a pilot study. Am J Occup Ther 1992;46:904-909.


56. Miller SK, Aberegg L, Blasiole K, Parker M, Fulton J. A prospective assessment of sacral pressures in healthy volunteers seated upright and reclined with legs elevated in a recliner. Ostomy Wound Manage 2014;60:52-59.
57. Defloor T, Grypdonck MH. Sitting posture and prevention of pressure ulcers. Appl Nurs Res 1999;12:136-142.


59. Hampton S, Collins F. SuperSkin: the management of skin susceptible to breakdown. Br J Nurs 2001;10:742-746.


60. Fiers SA. Breaking the cycle: the etiology of incontinence dermatitis and evaluating and using skin care products. Ostomy Wound Manage 1996;42:32-34.

61. Leyden JJ, Katz S, Stewart R, Kligman AM. Urinary ammonia and ammonia-producing microorganisms in infants with and without diaper dermatitis. Arch Dermatol 1997;113:1678-1680.

62. Gfatter R, Hackl P, Braun F. Effects of soap and detergents on skin surface pH, stratum corneum hydration and fat content in infants. Dermatology 1997;195:258-262.


63. Kirsner RS, Froelich CW. Soaps and detergents: understanding their composition and effect. Ostomy Wound Manage 1998;44(3A Suppl):62S-69S.
64. Zehrer CL, Lutz JB, Hedblom EC, Ding L. A comparison of cost and efficacy of three incontinence skin barrier products. Ostomy Wound Manage 2004;50:51-58.

65. Bale S, Tebble N, Jones V, Price P. The benefits of implementing a new skin care protocol in nursing homes. J Tissue Viability 2004;14:44-50.


66. Bergstrom N, Allman RM, Alvarez OM, Bennett MA, Carlson CE, Frantz RA, Garber SL, Jackson BS, Kaminski MV Jr, Kemp MG, Krouskop TA, Lewis VL, Maklebust J, Margolis DJ, Marvel EM, Reger SI, Rodeheaver GT, Salcido R, Xakellis GC, Yarkony GM. Treatment of pressure ulcers: Clinical practice guideline. No. 15. Rockville: US Department of Health and Human Services; 1994.
67. American Dietetic Association. International Dietetics and Nutrition Terminology (IDNT) reference manual: standardized language for the nutrition care process. 2nd ed. Chicago: American Dietetic Association; 2009.
Peer Reviewers’ Commentary
욕창은 의사에게 매우 도전적인 과제이며, 부위에 따라서 체위 변경을 자주 해주어야 하고, 휠체어 생활을 하는 환자의 경우 뼈 주위 감압이 매우 중요하지만 환자나 보호자가 감당하기에 어려움이 많다. 이 논문은 욕창의 발병기전과 병리, 욕창 예방법에 대한 최신 지식을 정리하여 기술하고 있다. 욕창 유발인자 및 위험 인자로 압력과 전단응력, 마찰력 등 외부요인과 환자의 나이, 전신 상태, 피부 상태, 영양 상태 등 내적 요인으로 나누어 설명하고 있다. 또한, 이에 따른 욕창 예방법을 자세 관리, 피부 관리, 영양 관리로 구분해 쉽게 설명해 주고 있다. 이 논문은 환자를 돌보는 의료진에게는 욕창 관리의 대한 최신 지식을 제공하고, 욕창 환자와 보호자에게 일상생활에서 욕창을 관리하는데 좋은 정보를 제공해 줄 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 0 Crossref
- Scopus
- 5,695 View
- 394 Download
-
Related articles in
J Korean Med Assoc -
Clinical features and treatment of rosacea2024 May;67(5)
Diagnosis and treatment of trigeminal neuralgia2023 January;66(1)
Epidemiology, risk factors, and prevention of colorectal cancer2022 September;65(9)
Pathogenesis and prevention of skin aging2021 June;64(6)
Risk and prevention of COVID-19 in ophthalmic practice2021 January;64(1)