|
 |
- Search
| J Korean Med Assoc > Volume 56(3); 2013 > Article |
Abstract
In the diabetic foot, ulceration and amputation are the most serious causes of morbidity and disability in these patients. Peripheral arterial sclerosis, peripheral neuropathy, and foot deformities are major causes of foot problems. Foot deformities caused by autonomic and motor neuropathy lead, in turn, to over-pressured focal lesions causing the diabetic foot to be easily injured within the shoe while walking. Wound healing can be difficult in these patients because of impaired phagocytic activity by hyperglycemia, impaired migration of leukocytes due to a thickened basement membrane, malnutrition, and ischemia. Deformity correction or shoe modification to relieve the pressure of over-pressured points is necessary for ulcer management. Selective dressings allowing a moist environment following complete debridement of the necrotic tissue is mandatory. In the case of a large soft tissue defect due to aggressive debridement, a wound coverage procedure is necessary by either a distant flap operation or a skin graft. Amputation can be necessary in the case of an intractable ischemic toe or a life-threatening infected limb. The amputation level should be kept at its minimum to allow patients to walk, with or without a prosthesis, post-amputation. A foot with Charcot's joint should be stabilized and consolidated into a plantigrade foot. The bony prominence of a Charcot foot can be corrected by a bumpectomy for prevention of ulceration. The most effective management of the diabetic foot is ulcer prevention; measures include controlling blood sugar levels, controlling neuropathic pain, smoking cessation, stretching exercises, frequent inspection of the foot, and education on appropriate footwear. A multidisciplinary approach is also highly recommended for managing diabetic foot problems.
당뇨발(diabetic foot)이란 당뇨병과 관련되어 발에 발생하는 다양한 병적 상태를 모두 포함하는 광범위한 의미의 진단이다. 당뇨병의 유병률은 지난 30여 년 동안 계속 증가하고 있는데 미국의 경우 5%에서 8%로 두 배 가량 증가한 반면 우리나라는 1.5%에서 7-9%로 무려 5-6배 증가하였다[1]. 2010년 국내 당뇨병 환자는 전 국민의 약 9%인 3백3십만 명 정도로 추산된다[2]. 미국당뇨협회의 보고에 의하면, 당뇨 환자의 20%가 발의 문제로 입원을 하게 되고, 당뇨병성 족부 궤양이 발생하는 경우는 약 15% 정도이며 비외상성 다리 절단의 약 50-70%가 그 원인이 당뇨로 인한 발 문제였다고 한다. 국내 당뇨병학회 보고서에 의하면 2003년 족부절단 발생 환자의 44.8%에서 당뇨병이 동반되어 있었으며, 당뇨병 환자는 비당뇨인에 비해 족부 절단 발생률이 10배 증가하였다고 하였다[3].
당뇨발의 발생은 오랜 기간 고혈당증에 이환되면서 당뇨병성 말초신경병증과 말초 혈관의 기능장애 또는 폐색이 발생하고 이로 인하여 당뇨병성 족부 궤양이 발생하는 것이 문제의 시작이라 하겠다. 일단 발생한 족부 궤양은 족부 감염으로 진행하고, 치유되지 않는 감염증으로 인하여 다리를 절단할 수밖에 없는 상황이 발생할 수 있다. 실제로 궤양 환자의 14-24%는 하지 절단을 하게 된다[4]. 따라서 당뇨발의 문제의 시작인 족부 궤양의 발생을 예방하거나 기왕에 발생한 궤양이 절단으로까지 진행하지 않도록 적절한 처치를 하는 것이 당뇨발 치료에 있어 중요한 과정이다. 이 글에서는 당뇨발의 예방과 치료에 대하여 족부 정형외과의 관점에서 살펴보고자 한다.
족부 궤양은 당뇨발 절단의 시작이라 하여도 과언이 아닐 것이다. 따라서 당뇨발의 치료 목표는, 첫째, 궤양을 예방하고, 둘째, 일단 궤양이 발생하면 조기에 치료함으로써 감염과 괴사로 진행하는 것을 최소화 하며, 셋째, 감염과 괴사가 발생한 경우에도 가능하면 절단하지 않거나 또는 절단을 최소화하여, 궁극적으로 기능이 좋은 발이 되도록 치료하는 것이다. 당뇨발의 예방 및 치료에 있어 기본적으로 철저한 혈당 조절은 필수적이지만 족부 궤양이 발생하는 이유를 인지하고 있어야 할 것이다.
당뇨발이 발생하기 쉬운 원인은 자율 신경병증과 운동 신경병증에 의하여 족부 변형이 발생하고 감각이 떨어져 상처나 궤양이 발생하기 쉬운 반면에 고혈당으로 인하여 백혈구와 대식세포의 기능은 떨어지고 허혈증(ischemia)과 좋지 않은 영양상태로 인하여 상처 감염이 쉽게 치유되지 않는다는 것이다. 즉 허혈증과 당뇨병성 신경병증 및 족부 변형이 당뇨발의 주원인이라 하겠다[5].
당뇨병 환자에서 하지동맥 경화증에 의한 말초혈관질환은 당뇨병이 없는 사람에 비해 약 5배나 흔하며 이환기간이 긴 당뇨병 환자의 30% 이상에서 말초혈관질환이 나타난다[6]. 당뇨병 환자에서 하지혈관의 동맥경화 환자는 양측 하지가 동시에 침범되고 당뇨병이 없는 사람에 비해 하지절단의 위험도는 15배 높다고 알려져 있다. 또한 관상동맥 경화증에 의한 심질환을 동반할 가능성이 매우 높다는 것도 문제이다[7]. 혈관 협착에 의한 허혈은 당뇨병성 족부 궤양 병인에 30-40% 정도 기여한다[3]. 당뇨병이 오래 되면 대혈관과 소혈관에 동맥경화 현상이 오게 되는데, 이런 현상은 특히 심혈관계의 중심부인 심장에서 가장 먼 수부나 족부에서 가장 쉽게 발생하고 이로 인한 허혈증이 지속되면 괴사라는 비가역적인 상태를 유발한다. 당뇨발에서의 혈액순환 장애는 두 가지 의미가 있는데 하나는 허혈로 인한 심한 통증이고 다른 하나는 괴사가 발생하고 상처 회복 능력이 떨어진다는 것이다. 그러나 하지 동맥경화증에 의한 말초혈관질환 환자들이 흔하게 호소하는 특징적인 증상인 간헐성 파행(vascular claudication)이 당뇨병 환자에서는 광범위한 동맥경화증에도 불구하고 근육의 양이 적고 말초 신경병증의 존재로 인해 간헐성 파행을 호소하지 않는 경우가 흔함으로 증상만으로 허혈상태가 아니라고 판단하면 안된다.
당뇨발에서 상처가 발생한 경우 혈액순환의 문제인지 아니면 신경합병증에 의한 문제인지 또는 두 가지의 문제가 같이 복합적으로 나타난 것 인지를 구별하는 것은 치료의 계획을 위하여 매우 중요하다. 혈행만 괜찮다면 상처 치유를 위한 다양한 시도는 해 볼만 하다고 생각한다. 시간이 오래 걸리더라도 반복적인 치료로써 상처 치유가 가능할 수 있다. 그러나 족부의 허혈성 상처나 궤양은 절단을 하더라도 절단단의 상처가 치유되지 않고 수술부위 주변으로 다시 허혈성 괴사가 발생하거나 감염이 호전되지 않아, 보다 근위부에서 절단을 다시 시행하여야 되는 경우도 빈번하다. 이때 상처 치유능력을 예측하기 위하여 ankle brachial index (ABI)를 측정하기도 하는데[8], 당뇨발 환자의 혈관이 석회화 되어 있어 단순히 상하지 혈압의 비교측정값이 정확한 혈행 상태를 반영할 수 없다는 검사의 한계점이 문제이다. 그러나 더 실제적인 문제점은 ABI 결과로써 치료의 방침을 결정하기 어렵다는 것이다. 예를 들어 다섯 번째 발가락만 괴사 소견을 보이는 환자의 ABI가 0.6 이하라면 절단단의 상처 치유가능성이 낮으니 하퇴부 절단을 시행할 수 있느냐는 것이다. 보다 신뢰도가 높은 상처 치유 가능성을 예측하기 위하여 여러 가지 검사가 제시되고 있는데 경피적 산소 분압이 40 mmHg 이상, 발가락 혈압은 40 mmHg 이상, 발목 혈압은 70 mmHg 이상, ABI가 0.6 이상이어야 절단 부위의 창상 치유가 가능하다고 하기도 하고 특히 경피적 산소 분압 계측이 가장 효과적이라는 견해도 있다. 산소 분압이 25 mmHg 이하이거나, 레이저 도플러를 이용한 피부 관류압이 30 mmHg 이하이면 상처 치유가 어렵다는 것임을 예견할 수 있다.
혈관 우회술이나 이식술 등 혈행을 호전시키기 위한 술식들이 병행되지만 이는 대개 족관절 근위부의 비교적 큰 혈관의 문제를 해결하는 데는 도움이 되지만 족관절 원위부의 혈관을 확장 시킬 수 없다는 한계가 있다. 최근에는 하지혈관이 국소적으로 좁아져있는 경우 내관을 삽입하여 혈행을 좋게 하려는 시도가 이루어지고 있으나[9], 당뇨발에서는 대개 다발성으로 협착이 되고 석회화되며 족관절 이하 원위부에서의 협착과 석회화가 흔함으로 그 효과와 고비용에 따른 경제성 등에 관하여는 논란의 여지가 있다.
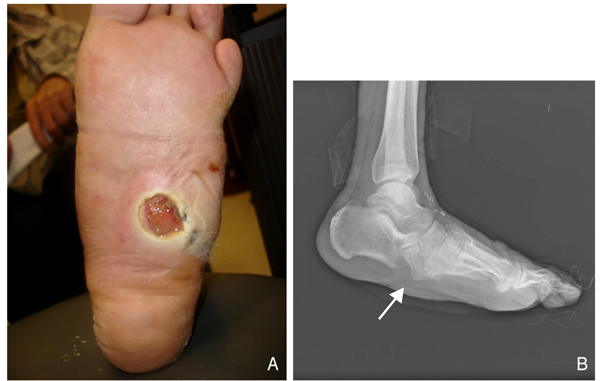
발의 변형은 일상적 보행과정에서도 족부 궤양의 원인이 된다. 당뇨발은 신발 및 보행과 관련되어 많은 문제점들이 발생하게 된다. 발은 손과 달리 체중을 지탱하며 보행하는 것이 고유의 기능이고 신발을 신고 보행하는 과정에서 마찰의 빈도가 높다. 보행 중 족부에 미치는 압력이 특정 부위에 집중되지 않고 고르게 분산되며 걷게 되는 것이 정상적 보행이다. 그러나 비정상적 구조나 변형으로 인하여 보행 중 어느 부위에 작은 압력이라도 장기간에 걸쳐 비정상적으로 지속적이고 반복적으로 집중되면 미세한 손상이 누적되어 굳은살이나 티눈 등의 형태로 나타난다(Figure 1). 이때 정상 감각을 갖고 있는 사람이라면 통증을 느끼기 때문에 이 부위를 보호하기 위하여 체중이 실리지 않도록 보행 형태를 바꿈으로써 더 이상의 외상을 방지할 수 있지만, 감각이 떨어져 통증을 느끼지 못하면 그 부위를 보호하지 못하고 같은 외상이 계속 반복됨으로써 결국은 궤양에까지 이르게 된다. 예를 들면 엄지 발가락 바닥에 상처가 발생하여 동통을 느끼게 되면 정상 감각이 있는 경우 엄지 발가락이 땅에 덜 닿도록 걸을 것이고, 신발에 의하여 반복적으로 마찰을 받아 아파지거나 피부가 상처를 받게 되면 이러한 자극이 되는 신발을 신지 않는 조치를 취하게 된다. 그러나 당뇨발에서 보호 감각이 떨어지면 발에 이상이 발생하더라도 통증을 느끼지 못하기 때문에 외상을 반복적으로 받더라도 회피하려는 조치를 취하지 못하고 압력이 집중되기 때문에 피부에 상처를 받고 결국 궤양이 발생하는 것이다.
당뇨병성 말초신경병증에서 궤양이 발생하는 기전은 단지 감각저하만의 문제는 아니다. 자율신경병증(autonomicneuropathy)과 운동 신경병증(motor neuropathy) 또한 중요한 영향을 미친다. 즉 자율신경 이상으로 인한 피부 온도의 증가나 발한의 이상, 혈관의 수축 또는 건조한 피부가 비늘처럼 벗겨지거나 갈라짐으로써 궤양이 발생하기 쉽고 일단 궤양이 발생하였을 때 감염증으로 진행하기 쉬운 조건이 형성 된다. 또한 운동신경병증으로 인하여 족부 내재근의 기능장애가 발생하고 이로 인한 관절 구축이 발생함으로써 갈퀴 족지와 같은 변형이 온다. 이러한 족지 변형 시 중족족지 관절이 과신전되어 근위지골 기저부가 근위부로 이동하면서 중족골두를 족저부 방향으로 밀어내는 효과를 초래하기 때문에 중족골두 족저부에서 받는 기계적 압력은 더욱 증가하고 자주 닿게 되는 변형의 첨부 즉 망치 족지의 배부와 족지 말단부는 압력을 많이 받게 된다[10]. 무지 외반증, 망치 족지 등과 같은 족부의 돌출 부위의 압력을 감소시키기 위하여 신발이나 깔창 등을 이용할 수 있지만 필요하면 수술적 변형 교정술을 적극적으로 고려하여야 한다[11]. 또한 당뇨발에서 종아리 근육이나 아킬레스건의 유연성이 떨어지는 경우가 많은데 이는 마치 극단적인 예를 들면 지속적으로 높은 구두를 신고 있는 것과 유사한 상황임으로 보행 시 전족부의 압력이 집중되게 되고 이는 전족부의 궤양을 유발할 수 있음으로 족관절의 배굴(dorsiflexion)이 원할하게 되도록 하는 것은 전족부의 궤양치료에 있어 잊지 말아야 할 중요한 개념이다. 당뇨 환자는 아킬레스 건 스트레칭을 항상 하여야 하고 경우에 따라서는 수술적으로 아킬레스 건 연장술이 필요할 수 있음으로[12] 전족부 족저부의 만성 궤양이 있는 환자는 아킬레스건의 유연성을 반드시 검사 하여야 한다. 발에서의 족부 궤양이나 굳은살은 어떠한 이유이던 그 부위에 가해지는 압력이 과하다는 반증임을 잊지 말아야 할 것이다.
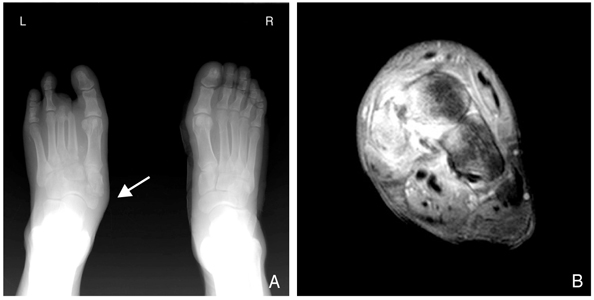
샤르코(Charcot) 관절이 발생하는 병리 현상은 확실하게 알려져 있지 않다. 자율신경계 이상이나 어떠한 이유로 국소적으로 뼈로 가는 혈행이 증가하여 골의 부종이 심한 상태가 되어 뼈가 약해지는 현상이다. 이렇게 뼈가 약해지면 체중 부하 시에 아주 작은 하중임에 의해서 골절이 되고 관절의 인대가 약해져 탈구나 아탈구가 발생한다. 그럼에도 환자는 통증을 느끼지 못하여 계속적으로 체중부하를 하게 되어 변형이 진행되고 이러한 변형은 정상적인 힘의 전달경로를 변형시킴으로써 더욱 더 골절이나 탈구가 진행되어 체중부하 부위의 변형이 진행된다. 샤르코 관절로 인한 골 부종은 시간이 경과 되며 점차로 호전되어 더 이상의 골파괴가 발생하지 않게 되지만 그렇게 호전 될 때 까지 수개월에서 수년이 소요되며 그 기간을 예측할 수 없다. 약물치료로써 골다공증에 사용되는 alendronate가 골질의 회복에 도움이 된다는 일부 보고도 있으나[13], 아직 널리 권장되는 방법은 아니다. 시간이 지나면 진행을 멈추고 변형이 고정 되게 되는데 탈구로 인하여 보행 시 하중의 전달을 효과적이고 안정적으로 할 수 없을 뿐만 아니라 골 돌출 부위가 남게 되어 결국에는 궤양을 유발하게 된다. 따라서 이러한 샤르코 관절을 조기에 발견하여 변형을 방지하기 위한 보존적, 수술적 치료가 필요하며 골 부종이 호전되면 관절유합술을 통한 변형 교정술이나 골 돌출 부위를 제거(bumpectomy) 함으로써 궤양이 발생 되지 않도록 하여야 한다(Figure 2). 샤르코 관절은 골 부종과 파괴가 공존하기 때문에 골수염으로 오인되는 경우가 흔하다(Figure 3). 진찰 소견상 부종과 붉은 기가 관찰되고 자기공명영상이나 골 스캔 검사 상 골수염과 구별이 되지 않는다. 이때 어떤 이유로 혈액 검사 상 염증 수치가 증가 되어 있으면 골수염으로 오인되어 불필요한 하지 절단을 하게 될 수도 있다. 다행히 골수염과 달리 부종이나 붉은 기는 다리를 거상하면 호전되며 방사선 상 샤르코 관절이 자주 발생하는 위치가 있기 때문에 감별에 도움이 된다[10]. 그러나 골수염과 샤르코 관절의 구분은 쉽지 않으며 불필요한 절단을 피하기 위하여 샤르코 관절을 접할 기회가 비교적 많은 족부 정형외과 전문의의 자문을 구하는 것이 도움이 될 것이다.
당뇨병 환자에서 간과하지 말아야 할 것은 당뇨병성 말초신경병증으로 인하여 감각 저하만 있는 것이 아니라 시리고, 저리거나 심하게 아픈 증상 등의 과감각, 이상감각 등이 나타날 수 있다는 것이다. 환자들은 이러한 불편함을 해결하고자 뜸을 뜨거나 과도한 열 치료 등을 받게 되는데 문제는 감각이 저하되어 화상을 입거나 감염이 발생하기 쉽다는 것이다. 이러한 이상 감각을 치료하기 위하여 물리치료 보다는 당뇨병성 말초신경 증상을 감소시키는 적절한 약물치료가 필요하다. 일반인들 사이에 떠도는 비과학적인 민간요법은 오히려 새로운 상처를 유발할 수 있고 면역기능이 저하되어 있는 당뇨환자에서 치명적인 결과를 초래 할 수 있으므로 검증되지 않은 민간요법에 현혹되지 말도록 환자 교육 또한 필요하다.
상처나 궤양이 있는 당뇨발에서 변연 절제술은 가장 중요한 치료과정이다. 염증부위에 대하여 단순히 배농만으로는 충분하지 않으며 괴사 조직을 모두 제거하여야 하는데, 건강하고 출혈 가능한 조직이 나올 때까지 조기에 적극적으로 시행하여야 하며 가피, 굳은살, 배농루를 포함하여 감염된 뼈, 연골, 건, 근막 등을 모두 제거하여야 한다. 적극적인 변연 절제술은 감염된 당뇨발의 치료에 있어 필수적이다. 감염이 된 골조직은 반드시 제거 하여야 하는데[14], 잘 치유되지 않는 상처는 골수염 유무를 확인하기 위하여 반드시 단순 방사선검사를 시행하여야 한다. 단순 방사선검사 상 골수염을 의심할 만한 골 융해성(osteolytic) 병변이 관찰된다면 반드시 병변부위를 제거 하여야 한다(Figure 4).
절단술은 회복 가능성이 없는 감염되고 괴사된 조직을 제거 한다는 의미에서 광의의 변연 절제술이라 할 것이다. 절단술의 기본 개념은 가능한 절단 범위를 줄이는 최소한의 절단으로 감염의 진행을 방지하며, 절단 후에도 보행이 가능하도록 한다는 것이다. 어떻게 하던 절단을 최소화 하는 것이 환자의 5년 생존율을 증가시킨다는 보고도 있지만[15], 어느 부위에서 절단술을 시행하는 것이 적당한지를 결정하는 것은 쉬운 일이 아니다. 확률적으로 근위부에서의 절단이 원위부에서의 절단보다 수술 후 상처 문제가 발생할 가능성이 적은 것은 당연하다. 반복되는 수술을 원하는 환자도, 의사도 없기 때문에 상처가 치유될 수 있는 가능성만을 생각하면 가능한 근위부에서 절단을 하여야 할 것이다. 그러나 한번 절단을 하게 되면 돌이킬 수 없고, 절단 후 기능을 고려하면 수술이 반복되더라도 절단 부위를 최소화 하여야 할 것이지만 전신마취를 하여야 하는 상황이라면 환자의 전신상태 또한 고려되어야 할 것이다. 족지 절단은 절단 후에도 의족 없이 어느 정도의 보행이 가능하지만 중족부 절단보다 근위부의 부분적 족부 절단은 원할한 보행이 어렵고 오히려 기능적인 의족을 착용할 수 없어 어느 면에서는 족관절 이단(Syme amputation)이나 하퇴부 절단보다 실제적인 보행기능이 떨어질 수 있다. 하퇴부 절단 시에도 하퇴부를 너무 길게 남기면 오히려 의족 착용이 어려워 절단을 최소화하는 것이 절대적인 기준이 될 수 없으며 절단 후 의족의 기능과 절단단의 상처 회복 능력 등을 고려하여 절단 부위를 결정하여야 한다. 절단이 필요한 부위의 국소적인 상태뿐만 아니라 인접 관절의 구축 여부, 환자가 이환되기 이전의 보행능력 및 전신 상태를 고려하고 심지어는 환자의 가족관계나 주거환경 및 경제적인 상태등도 고려되어야 한다. 신중하게 절단 부위를 결정하여야 하기 때문에 중족부보다 근위부 절단 시에는 환자 및 보호자들과 충분한 논의와 합의가 이루어져야 한다.
상처나 궤양에 육아조직의 증식을 촉진시키기 위하여 창상 주변을 습윤 상태로 유지하는 것이 중요하다. 창상이 마르도록 드레싱하면 창상에 가피가 만들어져서 창상 내에서의 세포 이동성이 떨어져 창상 치유가 지연되지만, 습식 드레싱을 하면 단백분해 효소도 흡수해주고 육아조직이 발달되면서 새로운 혈관들이 발달하여 창상 치유를 빠르게 해준다.
상처부위의 습윤 상태를 유지 시켜 주기 위한 각종 드레싱 제제를 적절히 이용하여야 한다. 각종 드레싱 제제들은 상대적으로 가격이 비싼 것들이 많은데 어떤 제품이 상처치유에 도움이 되는 조건을 효과적으로 제공해 주는지 검증된 제품을 사용하도록 하여야 할 것이며 상처의 조건에 맞는 적절한 제품을 선정하는 것이 필요하다. 은 제제는 항균작용이 있고 육아 조직의 증식을 한다고 알려져 있고[16], 생물학적 드레싱 또는 그 외의 여러 가지 성장인자 등이 이용되지만[17] 현재 일반적으로 널리 허용되고 있는 근거가 입증된 치료는 아니다. 이러한 치료는 상대적으로 고가의 드레싱 제제로써 경제성을 고려한 더 많은 연구가 필요한 단계이다. 진공이용봉합은 장기간 치유되지 않고 연부조직 결손이 동반된 비교적 삼출물이 많은 만성 창상에 적용할 수 있는데, 상처 부위에 음압의 조건을 조성하여 육아조직 형성을 촉진시키는 방법으로 효과가 어느 정도 입증된 치료 방법이지만[18] 원칙적으로 감염균이 제거된 상태이어야 효과가 좋다. 무엇보다도 중요한 것은 충분한 변연 절제술이 되지 않고는 고가의 드레싱 제제만의 효과는 의문이다. 고압 산소요법은 100% 산소를 이용하며 감염이 없는 경우에는 2.0-2.4 기압으로 90-120분간씩 하루 1-2회 시행할 수 있지만 그 효과에 대하여는 논란의 여지가 있으며 더욱이 국소적 산소요법은 효과가 입증되지 않았다.
국소적인 과도한 압력이 궤양 발생의 원인이기 때문에 발생된 궤양의 치료에 있어서도 압력을 줄여주고자 하는 off-loading procedure가 반드시 병행되어야 한다. 아무리 고가의 드레싱 제제를 사용하거나, 변연 절제술을 아무리 반복하더라도 과도한 압력을 교정하지 않으면 궤양은 치료되지 않거나 치료 되더라도 얼마 안 가서 재발하게 된다. 효과적인 off-loading procedure를 수행하기 위하여는 체중 부하 보행의 복잡한 생역학적 기전을 이해하여야 하며 병적 상태를 찾아내어 이를 교정하여야 한다. 신발이나 깔창, 전접촉 석고 고정 등의 비수술적 치료와 변형 교정술이나 중족골의 신전 절골술, 돌출된 골의 제거술 및 아킬레스 건 연장술등이 필요할 수 있으며 이러한 치료 방법들을 상태에 따라 적절하게 병행하여야 한다.
당뇨발에서 궤양 치료를 위한 전접촉 석고(total contact cast) 고정은 체중을 고르게 분산시킴으로써, 궤양과 주변에 미치는 압력을 줄이고, 궤양을 보호하면서 궤양 치유를 촉진시킬 수 있는 치료 방법이다. 전접촉 석고 고정은 더 이상의 외상을 받지 않도록 보호해 주고, 부종과 궤양부위 압력을 감소시키면서 전접촉 석고붕대 내벽을 통하여 하중을 분산시키는 효과가 있다. 그러나 일, 이주일 간격으로 석고 붕대를 다시 감아야 하는 번거로움은 차지하고라도 석고 내부에서 상처가 악화될 수도 있고 자주 드레싱을 할 수 없으며 전족부만 압력을 감소시킬 수 있고 후족부의 압력 감소 효과는 미미하다는 단점이 있어 그 유용도는 점차 줄어들고 있다. 이러한 전접촉 석고 고정의 한계점을 보완하고자 개폐가 가능하면서 전접촉 석고 고정의 장점을 살릴 수 있는 보조기 등의 다른 치료 방법이 유용하게 사용되고 있다.
당뇨발에서 조직 결손이 광범위하여 일차적 봉합이나 창상 치유가 불가능 할 경우 연부 조직 이식술을 시행할 수 있으며 이는 절단 범위를 최소화 할 수 있는 장점이 있다. 피부 이식술은 골이나 건등이 노출된 경우는 이식한 피부가 흡착되지 못할 가능성이 높아 상처 부위가 육아 조직으로 충분히 덮힌 후에 시행하여야 한다. 골이나 건등이 노출되었거나 피부 이식만으로 상처의 피복이 불가능 할 경우 연부 조직 이식술이 필요하다. 특히 뒤꿈치나 체중을 받는 부위의 연부 조직 결손 시 유용하게 쓰일 수 있다. 그러나 이는 수여부의 혈관 상태가 좋아서 혈관 문합술이 가능하여야 하고 기술적으로 술기가 어려워 수술시간이 오래 걸리고 이식한 조직이 다시 괴사 될 가능성이 높다는 것이 문제이다[15]. 따라서 연부 조직 이식술을 시행 할지, 절단술을 시행 할지, 변연 절제술 후 반복적인 드레싱으로써 치료할 지는 환자의 전신 상태와 이전의 보행능력 등 여러 가지가 고려되어 적용되어야 할 것이다.
전신적 감염증이거나 급성 감염인 경우를 제외하고는 주사나 경구용 항생제 투여가 반드시 필요한 것은 아니다. 특히 만성적 국소적 궤양이나 상처는 전신적 항생제 투여보다는 철저한 변연 절제술과 드레싱 그리고 과도한 압력을 감소시키려는 노력들이 더 효과적이다. 균 배양 검사 후 감염 균에 맞는 항생제 투여가 중요하지만 균이 동정되기 전이나 동정되지 않았을 때는 비교적 흔하게 감염되는 원인균을 고려하여 항생제를 선택하여야 한다. 연구에 의하면 Staphylococcus aureus, Streptococcus, Enterobacter cloacae, Pseudomonas aeruginosa등이 흔한 균주이고[19] 절단수술의 위험이 높은 감염은 Staphylococcus가 가장 흔한 균으로 보고되어 있다[20]. 그러나 당뇨발 감염은 여러 균주에 의한 혼합감염이 빈번함으로 균 배양 및 항생제 감수성 결과가 나오기 전에 일차적으로 추천 되는 약제는 ampicillin-sulbactam, amoxacillin-clavulanic acid, clindamycin, fluoroquinolones, 1세대 cephalosporins 등이다. 항생제의 국소요법의 효과는 아직 근거가 없으며 논란의 여지가 있다[3]. 원인균을 동정하기 위하여 배양검사가 중요한데 검체의 채취는 만성 상처의 표면에서의 swab culture는 정확도가 떨어짐으로 가능한 심부조직을 채취하여야 하고 농양 자체보다는 주변의 조직을 채취하여야 한다.
혈당의 정상화, 동반된 질환의 치료, 부종의 치료 및 적절한 영양 치료는 발 상처의 예방과 치료에 매우 중요한 부분이다. 혈액 임파구 수가 1,500/mL 이상, 혈청 단백이 6.2 gm/dL 이상, 혈청 알부민이 3.5 gm/dL 이상이 되어야 창상치유에 적절한 영양 상태이다. 또한 당뇨발 환자에서 전신 상태를 호전시키기 위하여 간과하지 말아야 할 것은 가능한 빨리 보행을 할 수 있도록 하여야 한다는 것이다. 상처 치유를 위하여 너무 오랜 기간 침상 생활을 하면 이차적인 합병증이 발생하기 쉬움으로 가능한 보행을 권장하여야 한다. 상처 부위에 새로 생긴 육아 조직(granulation tissue)은 비교적 균 감염이 잘 되지 않기 때문에 상처가 있더라도 너무 붕대로 감아 놓고 움직이지 않게 하기보다는 적절한 드레싱과 다양한 off loading 방법을 이용하여 보행을 허용하여야 한다 .
세계당뇨병연맹의 보고에 의하면 아시아권의 당뇨병 유병률이 더욱 가빠른 상승세를 보일 것으로 예측하였다[21]. 당뇨병은 점차로 교육 정도가 낮고 못사는 사람들의 병으로 변화하는 양상이다[1]. 당뇨 환자 중 당뇨발 궤양이 발생하는 경우는 자기 관리를 제대로 하지 않는 환자에서 발생하기 쉬우며 당뇨병성 궤양 환자의 많은 수가 경제적으로 여유롭지 않은 환자들이 많아 치료에 있어 환자의 경제적 상태도 고려하여야 한다. 가능한 저비용으로 효과적 치료가 되도록 하여야 할 것이다. 또한 당뇨발의 창상이나 궤양은 비교적 광범위하여 치료가 어렵고, 변연 절제술이나 드레싱 등의 상처 치료가 쉽지 않음에도 불과하고 의료 보험 수가가 적절치 않아 반복적인 치료를 하기 어려운 것도 사실이다. 치료 수가가 현실화 되어야 보다 적극적인 당뇨발 치료가 이루어 질 것이며 이러한 적극적인 치료가 궁극적으로는 절단으로 인한 사회적 손실을 줄일 수 있는 한 방법이 될 것이다.
가장 효과적인 당뇨발 관리는 궤양과 상처가 발생하지 않도록 예방하는 것일 것이다. 상처가 치료 되었어도 같은 곳 또는 다른 곳에 2-5년 사이에 상처가 생길 확률은 50%가 넘는다[20]. 혈당 조절을 철저히 하고, 흡연을 하지 않도록 하며, 족부 변형을 최소화 하도록 종아리 근육 스트레칭 및 족부와 족지 관절 스트레칭을 생활화하여야 한다. 감각이 떨어져 상처가 발생하여도 인지하지 못할 수 있으므로 자주 발 상태를 관찰하고 너무 조이지 않는 적당한 신발을 신도록 하여야 한다. 또한 신경병증으로 인한 통증을 감소시키기 위하여 적절한 약물치료 또한 필요할 것이다.
당뇨발의 치료에 있어 족부 궤양 발생의 예방은 물론 일단 상처가 발생하면 더 악화되지 않도록 적절한 조치가 필요하다. 이를 위하여 전신적 영양 상태를 호전시키고 혈당 조절을 철저히 하며. 혈행 상태를 호전시키기 위한 노력, 변연 절제술이나 변형 교정술 또는 연부조직 이식술 등과 같은 수술적 치료와 절단 환자에 대한 재활치료와 절단 후 심리적, 사회적 자문과 지원 등 여러 분야 전문가들의 협진이 필요할 것이다.
대한당뇨병학회와 질병관리본부가 작년 11월에 발표한 당뇨병역학보고서에 의하면 30세 이상 성인의 약 10%가 당뇨병이라고 한다. 당뇨병의 만성합병증 중 망막, 신장 및 신경병증과 같은 미세혈관합병증은 각각 비외상성 실명, 투석이 필요한 만성신부전증 및 비외상성 하지절단을 초래하기 때문에 당뇨병환자의 삶의 질을 떨어뜨리는 대표적인 원인이 되고 있다. 특히 당뇨발의 경우 철저한 혈당조절이 가장 중요하겠지만 평소 발관리에 관심을 가져 당뇨발의 시초인 족부궤양의 발생을 예방하는 것이 가장 중요하다. 따라서 본 논문에서 제시하는 당뇨발의 예방법과 함께 기왕에 발생한 족부궤양의 진행을 막기 위한 각종 치료 및 관리에 대한 최신지견은 급증화 추세인 당뇨병에 따른 천문학적인 사회, 경제적 부담을 최소화하는데 많은 도움이 될 것으로 판단된다.
[정리: 편집위원회]
References
1. Kim SG, Choi DS. The present state of diabetes mellitus in Korea. J Korean Med Assoc 2008;51:791-798.

4. Kim JM, Kim DY, Woo JT, Kim SW, Yang IM, Kim JW, Kim YS, Kim KW, Coi YK. A clinical study on the diabetic foot lesions. J Korean Diabetes Assoc 1993;17:387-394.
5. Wagner FW. A classification and treatment program for diabetic, neuropathic, and dysvascular foot problems. Instr Course Lect 1979;28:143-165.
6. Beckman JA, Creager MA, Libby P. Diabetes and atherosclerosis: epidemiology, pathophysiology, and management. JAMA 2002;287:2570-2581.


7. Park Y. Management of the patients with diabetes mellitus and macro- and microvascular complications. J Korean Med Assoc 2005;48:721-734.

8. Apelqvist J, Castenfors J, Larsson J, Stenstrom A, Agardh CD. Prognostic value of systolic ankle and toe blood pressure levels in outcome of diabetic foot ulcer. Diabetes Care 1989;12:373-378.



9. Donas KP, Torsello G, Schwindt A, Schonefeld E, Boldt O, Pitoulias GA. Below knee bare nitinol stent placement in high-risk patients with critical limb ischemia is still durable after 24 months of follow-up. J Vasc Surg 2010;52:356-361.


10. Coughlin MJ, Mann RA, Saltzman CL. Surgery of the foot and ankle. 2006. 8th ed. Philadelphia: Mosby.
11. Mann RA, Wapner KL. Tibial sesamoid shaving for treatment of intractable plantar keratosis. Foot Ankle 1992;13:196-198.



12. Lin SS, Lee TH, Wapner KL. Plantar forefoot ulceration with equinus deformity of the ankle in diabetic patients: the effect of tendo-Achilles lengthening and total contact casting. Orthopedics 1996;19:465-475.


13. Pitocco D, Ruotolo V, Caputo S, Mancini L, Collina CM, Manto A, Caradonna P, Ghirlanda G. Six-month treatment with alendronate in acute Charcot neuroarthropathy: a randomized controlled trial. Diabetes Care 2005;28:1214-1215.

14. Bamberger DM, Daus GP, Gerding DN. Osteomyelitis in the feet of diabetic patients. Long-term results, prognostic factors, and the role of antimicrobial and surgical therapy. Am J Med 1987;83:653-660.

15. Oh TS, Lee HS, Hong JP. Diabetic foot reconstruction using free flaps increases 5-year-survival rate. J Plast Reconstr Aesthet Surg 2013;66:243-250.


16. Prosdocimi M, Bevilacqua C. Impaired wound healing in diabetes: the rationale for clinical use of hyaluronic acid plus silver sulfadiazine. Minerva Med 2012;103:533-539.

17. Valenzuela-Silva CM, Tuero-Iglesias AD, Garcia-Iglesias E, Gonzalez-Diaz O, Del Rio-Martin A, Yera Alos IB, Fernandez-Montequin JI, Lopez-Saura PA. Granulation response and partial wound closure predict healing in clinical trials on advanced diabetes foot ulcers treated with recombinant human epidermal growth factor. Diabetes Care 2013;36:210-215.




18. Mendonca DA, Cosker T, Makwana NK. Vacuum-assisted closure to aid wound healing in foot and ankle surgery. Foot Ankle Int 2005;26:761-766.



19. Wheat LJ, Allen SD, Henry M, Kernek CB, Siders JA, Kuebler T, Fineberg N, Norton J. Diabetic foot infections: bacteriologic analysis. Arch Intern Med 1986;146:1935-1940.


20. Kwon YJ, Han KA, Sung SK, Yoo HJ. A clinical study on the diabetic foot lesions. J Korean Diabetes Assoc 1989;13:39-46.
- TOOLS
-
METRICS

-
Related articles in
J Korean Med Assoc -
Prevention and infection control of HIV infection and AIDS2024 March;67(3)
Recent trends in the management of anterior knee pain2023 August;66(8)
Diagnosis and management of gestational diabetes mellitus2023 July;66(7)
Prevalence and treatment status of diabetes mellitus in Korea2023 July;66(7)
Current status and treatment of obesity in Korea2022 December;65(12)