|
 |
- Search
| J Korean Med Assoc > Volume 64(4); 2021 > Article |
|
Abstract
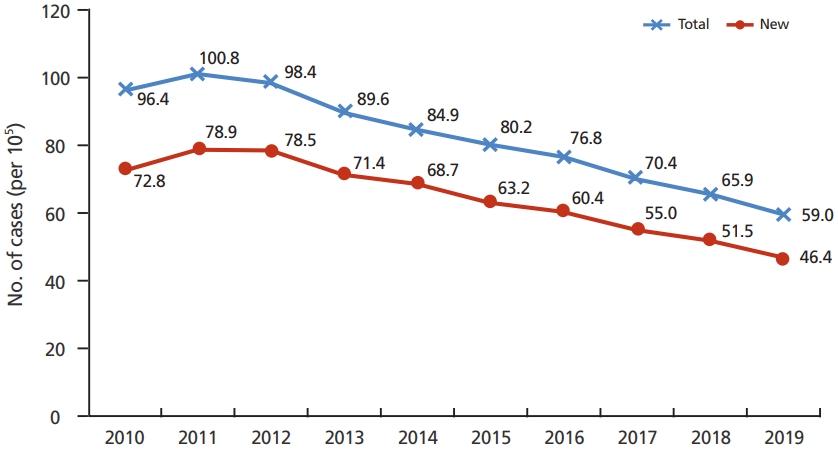
Tuberculosis (TB) remains a serious public health problem in Korea. Korea has the highest incidence rate (59 per 100,000 population) and the second-highest TB mortality rate (four per 100,000 population) among Organisation for Economic Cooperation and Development member countries. However, some progress has been made in TB control over the past decade. The notification rate of new TB cases has been gradually decreasing since reaching its highest rate in 2011 (78.9 per 100,000 population). In 2019, the notification rate of new TB cases was 46.4 per 100,000 population, with a reduction of 9.9% from the 2018 rate. Additionally, the number of multidrug-resistant TB cases decreased from 618 in 2018 to 580 in 2019. This progress is thought the result of various TB control programs including a TB public-private mix model, insurance coverage for TB management, and a contact investigation program. Despite the progress made, new challenges have also emerged. The predominant challenges lie in the relatively increasing burden of TB in the vulnerable population (aging, socio-economically vulnerable, and foreign-born population), the implementation of latent TB infection management, and the high rate of multidrug-resistant TB. Since 2019, the Korean government has been implementing the “Midterm strategies to strengthen TB prevention and management” based on the 2nd National Strategic Plan for Tuberculosis Control (2018-2022). This program will be a turning point of TB control in Korea. The results produced in 2023 is expected to be favorable.
결핵은 전 세계적으로 10대 사망원인 중 하나로 단일 감염질환으로는 제1의 사망 원인이며 질병부담이 큰 질환이다[1]. 우리나라는 1962년 보건소를 중심으로 결핵관리사업이 시작되어 비교적 빠른 시기에 결핵이 감소되는 성취를 이루었다[2,3]. 그러나, 여전히 경제협력개발기구(Organisation for Economic Cooperation and Development, OECD) 국가 중 결핵 발생률 1위, 사망률 2위라는 오명을 갖고 있다. 최근 국가결핵관리종합계획 하에 다양한 결핵관리사업들이 시행되면서 결핵 신환자와 다제내성결핵 환자 발생이 꾸준히 감소하는 성과를 거두고 있다[4,5]. 그러나 전체 결핵 발생률이 감소하면서 노인, 사회경제적 취약계층, 해외 유입 결핵 등 취약한 인구집단과 계층에서의 결핵 문제가 점차 심각하게 대두되고 있다. 이 논문은 최근 우리나라의 결핵 현황과 역학적 변화, 이로 인해 새롭게 직면하게 된 과제들을 파악하고, 국가결핵관리사업의 성과와 향후 과제에 대해 고찰하고자 한다.
세계보건기구는 2019년 한 해 약 1,000만 명(인구 10만 명당 130명)의 새로운 결핵 환자가 발생하였고, 142만 명(인구 10만 명당 18명)이 결핵으로 사망한 것으로 추산하였다[6]. 세계보건기구는 결핵 퇴치전략의 주요 단계로 2020년까지 2015년에 비해 결핵 발생률 20% 감소, 결핵 사망률 35% 감소를 설정하였다. 2019년의 결핵 발생률과 사망률은 2015년에 비해 각각 9%와 14% 감소된 것으로 설정한 목표에는 도달하지 못하였다. 우리나라의 결핵 발생률은 인구 10만 명당 59명으로 215개 국가 중 87위였고, 사망률은 인구 10만 명당 4.0명으로 102위였다[7].
2019년 OECD 회원국 36개국의 평균적인 결핵발생률과 사망률은 각각 인구 10만 명당 11.0명과 0.9명이었다. OECD 회원국의 결핵 발생률 순위는 1위 한국(인구 10만 명당 59명), 2위 리투아니아(인구 10만 명당 42명), 3위 라트비아(인구 10만 명당 26명)였다(Figure 1) [6,7]. 결핵 사망률은 1위 리투아니아(인구 10만 명당 4.1명), 2위 한국(인구 10만 명당 4.0명), 3위 일본(인구 10만 명당 2.9명) 순이었다[6,7]. 우리나라는 2017년까지 결핵 사망률 1위였지만 2018년 리투아니아가 새롭게 회원국으로 가입하면서 2위가 되었다.
2019년 신고된 결핵 신규 환자 중 폐결핵 환자는 78.8%, 폐외결핵 환자는 21.2%를 차지하였다[8]. 남성이 58.1%, 여성이 41.9%를 차지하여, 남성이 여성에 비해 약 1.4배 높게 발생하였다[8]. 결핵 발생은 전 연령에서 감소하였고, 특히 청년층 결핵환자수가 크게 감소하였다. 반면 65세 이상 노년층의 결핵 발생은 매년 그 비중이 지속적으로 증가하고 있다(Table 1). 2019년 65세 이상 노인 신환자는 11,218명으로 전년 대비 811명(10.7%) 감소하였으나, 전체 신규 환자 중 차지하는 비율은 47.1%로 오히려 2018년의 45.5%에 비해 증가하였다[8].
사회경제적으로 취약한 의료급여 수급권자의 결핵 신규 환자발생율(10만 명당 148.7명)은 건강보험 가입자(10만명당 41.6명)에 비해 약 3.6배 높았다[8]. 의료급여 수급권자의 도말-양성 결핵 신규 환자발생율(10만 명당 49.8명) 역시 건강보험 가입자(10만 명당 11.1명)에 비해 4.5배 높았다.
유학, 취업 등으로 외국인의 국내 유입과 체류가 증가함에 따라 외국인 결핵 환자 신고 수는 2001년 152명에서 2011년 1,213명, 2016년 2,569명으로 급증하였다. 2019년 1,597명으로 최근 3년간 감소 추이를 보이지만, 외국인 다제내성결핵 환자 수는 2019년 107명으로 전년 대비 19명(21.6%) 증가하였다[8].
1989년 전국민 의료보험 실시 후 결핵 환자가 민간의료기관에서 치료받는 비율은 지속적으로 증가하였다. 2019년 전체 신규 환자 중 23,079명(96.9%)은 민간의료기관에서, 742명(3.1%)은 보건소에서 신고되었다[8]. 민간의료기관별 신고 건은 종합병원 21,163명(88.8%), 병원 1,521명(6.4%), 의원 395명(1.7%) 순서였다.
결핵 사망자수는 2001년 3,218명, 2005년 2,893명, 2010년 2,365명, 2015년 2,209명으로 감소 추세에 있으나 최근 감소추세가 다소 둔화되고 있다[8]. 2018년 국내 결핵 사망자수는 1,800명으로서 전년 대비 소폭(16명, 1.0%) 감소하였다. 전체 결핵 사망에서 65세 이상이 차치하는 비중은 계속 증가하여 2019년 65세 이상 노인 결핵 사망자수는 1,482명으로 전체 사망자의 82.3%를 차지하였다.
우리나라는 1962년 전국 보건소를 통해 환자 조기 발견과 치료 중심의 결핵관리사업을 시작하였고, 1968년 결핵예방법을 제정하여 본격적으로 정부주도 하의 결핵관리정책이 시행되었다[4,5]. 2008년 ‘결핵퇴치 2030계획’, 2010년 ‘결핵조기퇴치 New 2020 Plan’을 수립하여 본격적인 국가결핵관리사업의 틀을 마련하였다. 2013년부터 5년마다 결핵관리종합계획을 수립하여 국가결핵관리의 목표와 추진 방향, 중점 추진과제를 제시하고 있다. 2018년부터 ‘제2기 결핵관리종합계획’이 시행되었다. 2018년 9월 유엔 고위급 회의에서 2030년까지 전 세계 결핵 유행 조기 종식을 결의함에 따라, 2019년 이를 반영한 ‘결핵예방관리 강화대책’을 발표하였다. 이 대책에는 결핵 예방 및 조기 발견, 환자 치료 및 접촉자 관리, 결핵 연구·개발 확대 및 필수재 관리, 결핵퇴치 대응체계 강화 등 네 개 분야별로 15개 중점과제가 포함되어 있다.
민간공공협력(public-private mix, PPM) 결핵관리사업은 2007년 시범사업을 거쳐 2011년부터 전국으로 확대되었다[4,5]. 사업의 주 내용은 정부는 민간의료기관에 결핵관리전담 간호사를 배치하여 결핵 환자 상담 및 복약확인 등을 수행하도록 하고, 보건소와 민간의료기관 결핵담당자, 결핵 전담간호사 및 의사 등으로 구성된 민간공공협력협의회를 통해 결핵관리사업을 지속적으로 실시하는 것이다. PPM 결핵관리사업에 참여하는 의료기관의 수는 꾸준히 증가하여 127개 의료기관으로 확대되었으며 전체 결핵 신규 환자의 약 70%가 PPM 의료기관에서 관리되고 있다[9].
잠복결핵감염 관리는 결핵 발생률을 감소하고 궁극적으로 결핵을 퇴치하기 위한 핵심 전략이다[10,11]. 우리나라의 잠복결핵감염 관리는 인체면역결핍바이러스 감염자와 가족 내 활동성 결핵 환자와 밀접 접촉한 6세 이하 소아를 대상으로 시작되었고, 관리대상은 점차 확대되었다[5]. 가족 내 밀접 접촉자의 연령은 2008년 18세 이하, 2011년 35세 이하, 2017년 65세 이하로 확대되었다[12]. 2013년 결핵전문 역학조사반을 전국 세 개 권역(수도권, 중부권, 영남권)에 배치하여 학교, 의료기관, 군대 등 집단시설에서 결핵 환자가 발생하였을 때 역학조사를 실시하고 있다[13,14]. 2016년 결핵예방법이 개정되어 의료기관, 학교 등 집단시설 종사자에 대한 잠복결핵감염 검진이 의무화되었다[15,16]. 이를 근거로 2017년도에는 약 120만 명, 2018년에는 약 50만 명의 집단시설종사자에 대한 대규모 국가 잠복결핵감염 검진사업이 시행되었다[17,18]. 잠복결핵감염 양성률은 집단별로 차이가 있었지만, 2017년 검진한 전체 1,206,775명 중 140,506명이 양성으로 판정되어 11.6%의 양성률을 보였다[17]. 2017년과 2018년 검진 대상자로 코호트를 구축하여 분석한 결과 잠복결핵감염 양성자 중 치료시작률은 35.2%, 치료완료율은 29.2%에 그쳤다[18].
결핵 치료비는 2011년부터 본인부담 일부를 국가 재정에서 지원해오다가, 2016년 7월부터 본인부담이 완전 면제되어 보장성이 강화되었다. 비순응 결핵 환자 관리를 위해 2011년부터 입원명령 제도를 실시하고 있고, 2014년부터 결핵예방법 개정을 통해 입원명령 거부자에 대한 격리치료명령제도를 도입하여 환자관리를 강화하고 있다. 2014년부터 ‘결핵안심벨트 지원사업’을 시행하여 건강보험 무자격, 외국인, 노숙자 등 취약계층 결핵환자를 대상으로 의료비 지원과 동반질환 진료 및 간병서비스 등 통합서비스를 제공하고 있다[19].
전체적인 결핵 발생률이 감소하면서 취약한 인구집단과 계층에서의 결핵 문제가 심각하게 대두되고 있다. 고령화로 인해 65세 이상 노인 결핵 환자 발생은 점차 증가하여 결핵 신규 환자의 47.1%, 결핵 사망자의 82.3%를 차지하고 있다[8]. 의학의 발전으로 만성질환자, 암, 장기이식, 면역저하자 등 고위험군에서의 결핵 발생은 더욱 증가할 것으로 예측된다. 사회적 취약 계층인 노숙인과 쪽방 거주자는 의료접근성이 낮아 진단이 지연되고 치료에 순응하지 않는 경우가 많아 치료에 실패하거나 약제내성결핵으로 이행될 가능성이 높다. 이에 취약한 인구집단과 계층에 대한 결핵 관리를 확대하고 맞춤형 사업이 시행되어야 한다. 최근 노인과 취약계층을 대상으로 검진기회를 확대하고 이동 결핵검진사업 등의 시범사업이 시행되고 있다[20-23].
우리나라를 포함한 전 세계적 결핵관리정책의 목표가 결핵 발생 감소로부터 결핵 퇴치로 강화됨에 따라 잠복결핵감염관리가 국가결핵관리의 주요 정책으로 자리잡아 나가고 있다[5,29]. 그동안 잠복결핵감염 검진은 가족 접촉자, 집단시설 발병 시 역학조사, 의료기관 등 집단시설 종사자로 점차 대상이 확대되었으나, 검진율에 비해 치료 시작률과 완료율이 낮았다[18]. 국내 잠복결핵감염 관리 사업이 효과적으로 진행되기 위해서는 국내 경험과 역학상황을 반영한 적절한 대상 선정과 등록-치료-모니터링이 연계되어 지속적으로 시행될 수 있는 통합적인 관리체계 구축이 필요하다.
다제내성결핵은 낮은 치료 성공률과 높은 사망률, 높은 질병 부담으로 인해 결핵 관리의 핵심적 문제이다. 다제내성결핵의 치료 성공률을 높이기 위해서는 조기진단, 적절한 치료, 환자관리, 그리고 이를 통합하여 관리할 수 있는 체계가 국가결핵관리체계 내에서 잘 작동해야 한다. 최근 다제내성결핵 전문 치료기관을 지정하여 치료의 전문성을 강화하고 체계적 환자 관리를 위한 컨소시엄 사업이 시행되고 있다.
결핵 치료 실패의 가장 큰 원인은 불규칙한 약제복용과 여러 이유들로 초래되는 치료 조기중단이다. 성공적인 치료를 위해서는 환자의 생활 근거지에서 상시적인 환자 관리가 이루어져야 하고, 의학적 지원을 포함한 심리적 및 사회적 지원이 통합적으로 시행되어야 한다[30]. 이를 위해선 지역자치단체의 역할을 보다 강화하여 보건, 복지, 의료 부문이 연계된 지역사회 기반의 환자 관리 모델이 정착화되어야 한다.
결핵의 조기퇴치 목표 달성을 위해서는 진단, 치료, 예방에 대한 혁신적인 연구개발이 필수적이다. 현재 전장유전체염기서열분석(whole genome sequencing) 등의 새로운 진단법[31,32], 새로운 항결핵제와 치료 처방, 그리고 백신 개발을 위한 연구들이[33] 활발히 진행 중이며 확대되고 있다. 예방접종을 통한 결핵 예방은 우리나라 국가결핵관리 사업의 주요 전략 중 하나이다. 우리나라의 결핵예방백신(Bacille-Calmete-Guerin, BCG) 접종률은 1965년 16.4%에서 1990년 65.7%, 2003년 87.0%, 2013년 99.8%로 증가하였다[4]. BCG 백신은 2006년 이후 전량 수입에 의존하고 있는데, 이러한 구조적 문제점과 안정적 공급을 위해 BCG 백신의 국산화를 추진하고 있다. 동시에 차세대 백신 개발을 위한 다양한 기반 연구들과 인프라 구축을 지원하고 있다. OECD 국가 중 결핵발생률이 1위라는 오명은 연구개발에 대한 과감한 지원에 의해 기회로 전환될 수 있을 것이다.
그동안 다양하게 시행되었던 국가결핵관리사업의 성과는 최근 결핵 신규 환자 발생 감소로 나타나고 있다. 그러나 동시에 노인과 사회경제적 취약계층의 결핵, 해외유입 결핵, 다제내성결핵, 집단시설에서의 결핵 전파 등 새로운 문제들에 직면하고 있다. 결핵 퇴치를 위한 진전을 가속화하기 위해선 취약한 인구집단과 대상의 집중관리를 통해 발생과 전파를 사회의 모든 영역에서 동시 차단해야 한다. 이를 위해선 국가결핵관리사업에 대한 인적, 물적 지원을 강화하여 취약한 집단에 대한 맞춤형 사업의 확대, 민간과 공공의 협력, 결핵 연구를 위한 지원, 범국민적 결핵퇴치 대응체계 강화 등이 요구된다.
Figure 1.
Estimates of tuberculosis (TB) incidence (A), mortality (B), and multidrug-resistant/rifampin resistant tuberculosis (MDR/RR-TB) incidence (C) by Organisation for Economic Cooperation and Development countries, 2019. Adopted from Kim et al. Public Health Wkly Rep 2020;13:3161-3175, according to the Creative Commons license [7].
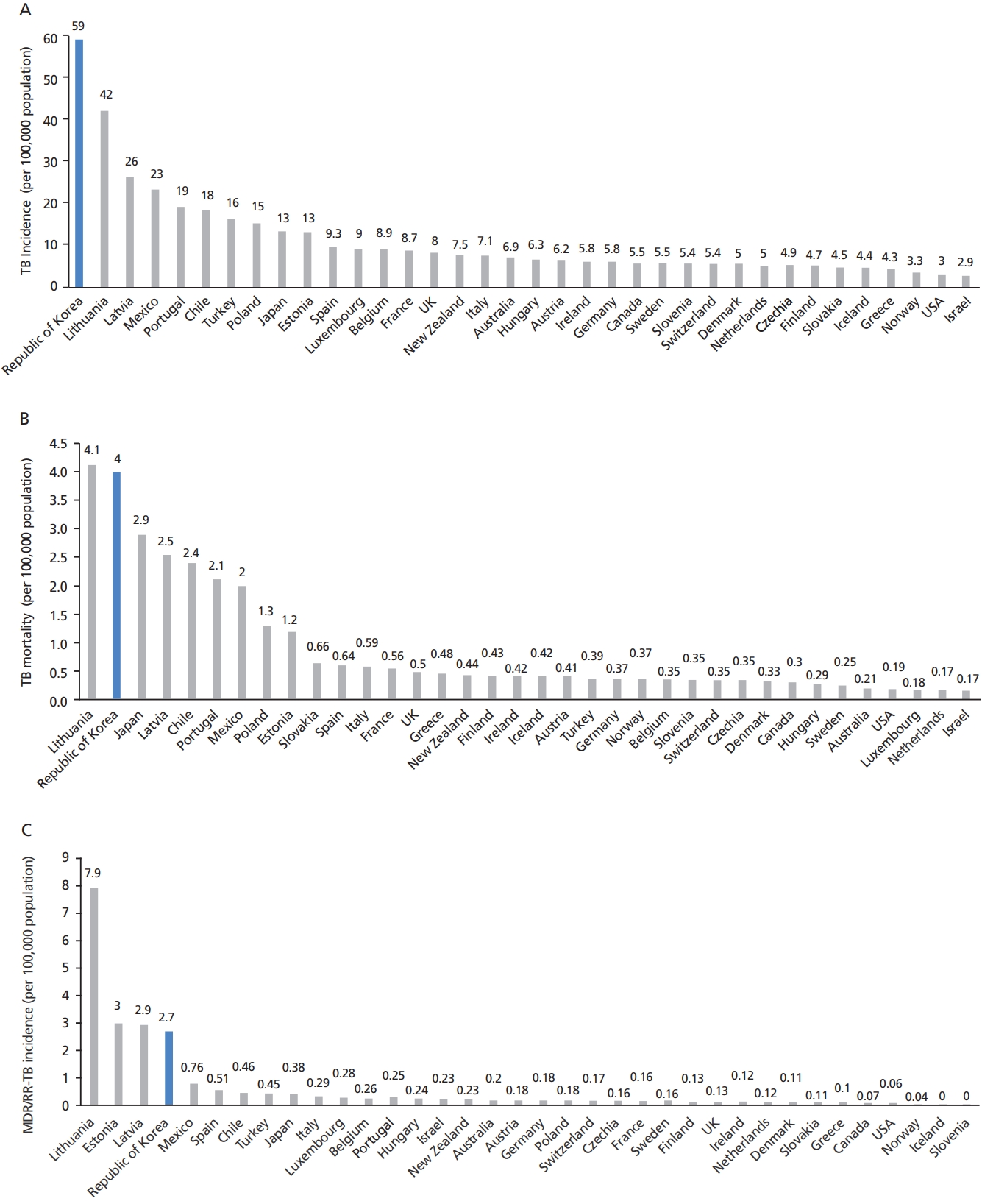
Figure 3.
Trends in notified cases of multidrug-resistant (MDR) tuberculosis from 2011 to 2019. XDR, extensively drug-resistance.
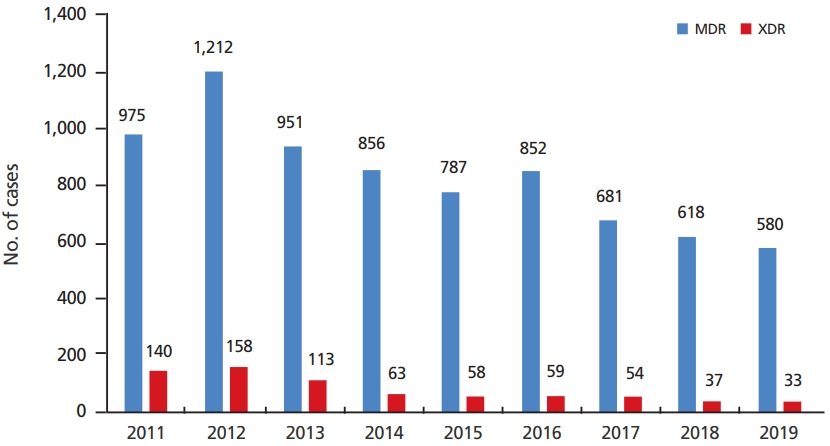
Table 1.
Incidence and mortality of tuberculosis in patients aged 65 years or older in Korea
References
1. GBD Tuberculosis Collaborators. The global burden of tuberculosis: results from the Global Burden of Disease Study 2015. Lancet Infect Dis 2018;18:261-284.


2. Song JH, Huh K, Chung DR. Modern history of tuberculosis in Korea. Infect Chemother 2019;51:414-426.



3. Kim JH, Yim JJ. Achievements in and challenges of tuberculosis control in South Korea. Emerg Infect Dis 2015;21:1913-1920.



5. Go U, Park M, Kim UN, Lee S, Han S, Lee J, Yang J, Kim J, Park S, Kim Y, Yoo H, Cha J, Park W, Kang H, Kim H, Park G, Kim M, Park O, Son H, Cho E, Na K, Kwon Y, Lee Y, Lee KH, Jeong E, Lee D, Yang BG, Jeon BY, Lee JK; Korea Tuberculosis Epidemic Investigation Service. Tuberculosis prevention and care in Korea: evolution of policy and practice. J Clin Tuberc Other Mycobact Dis 2018;11:28-36.



6. World Health Organization. Global tuberculosis report 2020 [Internet]. Geneva: World Health Organization. 2020 [cited 2020 Nov 28]. Available from: https://apps.who.int/iris/bitstream/handle/10665/336069/9789240013131-eng.pdf
7. Kim J, Shin JY, In HK, Shim E. Review on global burden of tuberculosis in 2019: global tuberculosis report 2020, WHO. Public Health Wkly Rep 2020;13:3161-3175.
8. Korea Centers for Disease Control and Prevention. Annual report on the notified tuberculosis patients in Korea 2019 [Internet]. Cheongju: Korea Centers for Disease Control and Prevention. 2020 [cited 2020 Nov 28]. Available from: http://www.kdca.go.kr/npt/biz/npp/portal/nppPblctDtaView.do?pblctDtaSeAt=1&pblctDtaSn=2088
9. Min J, Kim HW, Ko Y, Oh JY, Kang JY, Lee J, Park YJ, Lee SS, Park JS, Kim JS. Tuberculosis surveillance and monitoring under the national Public-Private Mix tuberculosis control project in South Korea 2016-2017. Tuberc Respir Dis (Seoul) 2020;83:218-227.



10. Kim HW, Kim JS. Treatment of latent tuberculosis infection and its clinical efficacy. Tuberc Respir Dis (Seoul) 2018;81:6-12.


11. Min J, Kim JS. Diagnosis and treatment of latent tuberculosis infection. J Korean Med Assoc 2019;62:11-17.

12. Park YJ, Kim Y, Shin JA, Han S, Park SY, Kim J, Park YJ, Jung SY, Choi JC. Diagnosis, treatment and outcomes of latent tuberculosis in the household contact investigation programme. Public Health Wkly Rep 2020;13:1231-1246.
13. Han S, Park YJ, Kim Y, Park SY, Kim J, Park YJ. Results of the tuberculosis epidemiological investigation congregated settings, 2019. Public Health Wkly Rep 2020;13:1552-1560.
14. Yoon CG, Kang DY, Jung J, Oh SY, Lee JB, Kim MH, Seo Y, Kim HJ. The Infectivity of pulmonary tuberculosis in Korean Army units: evidence from outbreak investigations. Tuberc Respir Dis (Seoul) 2019;82:298-305.



15. Park JS. The prevalence and risk factors of latent tuberculosis infection among health care workers working in a tertiary hospital in South Korea. Tuberc Respir Dis (Seoul) 2018;81:274-280.



16. Lee EH, Kim SJ, Ha EJ, Park ES, Choi JY, Leem AY, Kim SY, Park MS, Kim YS, Kang YA. Treatment of latent tuberculous infection among health care workers at a tertiary hospital in Korea. Int J Tuberc Lung Dis 2018;22:1336-1343.


17. Cho KS, Park WS, Jeong HR, Kim MJ, Park SJ, Park AY, Park GR. Prevalence of latent tuberculosis infection at congregated settings in the Republic of Korea, 2017. Public Health Wkly Rep 2018;11:348-354.
18. Kim HW, Min J, Kim JS, Kim G, Chun C, In HK, Shim EH. An Analysis of active tuberculosis progress in the national latent tuberculosis infection cohort. Public Health Wkly Rep 2020;13:1130-1147.
19. Kim JK, Jeong I, Lee JY, Kim JH, Han AY, Kim SY, Joh JS. Tuberculosis Relief Belt Supporting Project (Tuberculosis Patient Management Project for Poverty Group). Tuberc Respir Dis (Seoul) 2018;81:241-246.



20. Lee SH. Active case finding in the elderly tuberculosis in South Korea. Tuberc Respir Dis (Seoul) 2019;82:261-263.



21. Kim H, Kim HJ, Oh KH, Oh HW, Choi H. A pilot project of systematic tuberculosis screening in the elderly in a South Korean province. Tuberc Respir Dis (Seoul) 2019;82:194-200.



22. Kim HA, Shin JY, Kong IS, On JH, Oh KY. Results of pulmonary tuberculosis screening for the elderly aged ≥ 65 years in Korea, 2019. Public Health Wkly Rep 2020;13:737-755.
23. Park AY, Shin JY, Kong I, On JH, Oh KY, Choi H. Results of the 2019 pilot project on the tuberculosis (TB) screening for residents in Chok Bang (shabby one-room) in South Korea. Public Health Wkly Rep 2020;13:654-668.
24. Lee J, Han H, Chun G, Park M, Choi H, Yu S. Trends of foreign-born TB cases and a pilot project of latent tuberculosis infection (LTBI) screening in Gyeonggi province in Korea, 2018. Public Health Wkly Rep 2019;12:523-527.
25. Kim BK, Kim HJ, Kim HJ, Cha JH, Lee JB, Jeon J, Kim CY, Kim Y, Kim JH, Shin C, Lee SH. Experiences of latent tuberculosis infection treatment for the North Korean refugees. Tuberc Respir Dis (Seoul) 2019;82:306-310.



26. Kim HW, Kim JS. One step toward a low tuberculosis-burden country: screening for tuberculosis infection among the immigrants and refugees. Tuberc Respir Dis (Seoul) 2020;83:104-105.


27. Lee S, Ryu JY, Kim DH. Pre-immigration screening for tuberculosis in South Korea: a comparison of smear- and culturebased protocols. Tuberc Respir Dis (Seoul) 2019;82:151-157.


28. Lee CJ, Lee S, Kim HJ, Kang YA. Towards understanding tuberculosis-related issues in North Korea: a narrative review of North Korean literature. Tuberc Respir Dis (Seoul) 2020;83:201-210.



29. Jeon D. Latent tuberculosis infection: recent progress and challenges in South Korea. Korean J Intern Med 2020;35:269-275.



30. Odone A, Roberts B, Dara M, van den Boom M, Kluge H, McKee M. People- and patient-centred care for tuberculosis: models of care for tuberculosis. Int J Tuberc Lung Dis 2018;22:133-138.


31. Ryoo S, Lee J, Oh JY, Kim BK, Kim Y, Kim JH, Shin C, Lee SH. Comparing two mycobacterium tuberculosis genomes from Chinese immigrants with native genomes using mauve alignments. Tuberc Respir Dis (Seoul) 2018;81:216-221.



32. Meehan CJ, Goig GA, Kohl TA, Verboven L, Dippenaar A, Ezewudo M, Farhat MR, Guthrie JL, Laukens K, Miotto P, Ofori-Anyinam B, Dreyer V, Supply P, Suresh A, Utpatel C, van Soolingen D, Zhou Y, Ashton PM, Brites D, Cabibbe AM, de Jong BC, de Vos M, Menardo F, Gagneux S, Gao Q, Heupink TH, Liu Q, Loiseau C, Rigouts L, Rodwell TC, Tagliani E, Walker TM, Warren RM, Zhao Y, Zignol M, Schito M, Gardy J, Cirillo DM, Niemann S, Comas I, Van Rie A. Whole genome sequencing of Mycobacterium tuberculosis: current standards and open issues. Nat Rev Microbiol 2019;17:533-545.


Peer Reviewers’ Commentary
이 논문은 국내외 전염성 질환 중 사망 원인 1위일 정도로 보건학적으로 중요한 결핵에 대해 우리나라의 결핵 환자 현황과 함께 국가결핵관리사업에 대해 최근 10년간의 변화를 성과를 신고율, 사망률 등의 역학 지표를 통해 정리한 논문이다. 2000년대 이후의 우리나라 주요 결핵관리사업을 소개하고, 향후 도전 과제들에 대해서도 포괄적으로 기술하고 있다. 최근 COVID-19 대유행으로 전염병 관리사업이 한쪽으로 치우치는것이 아닌가 염려되는 상황에서, 장기적으로 볼 때 COVID-19 보다 국가결핵관리사업이 보건학적으로 더욱 중요한 정책임을 잘 제시해 주고 있다. 이 논문은 향후 우리나라에서 결핵관리사업의 방향성을 제시하여, 결핵 퇴치사업의 자원을 효율적으로 배분하는데 기여할 수 있을 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
Related articles in
J Korean Med Assoc -
Current status and treatment of obesity in Korea2022 December;65(12)
Current status of the gastric cancer screening program in Korea2022 May;65(5)
Current Situation of Re-emerging Malaria and Elimination Plan in Republic of Korea2004 July;47(7)
Current Situation and Elimination Plan of Influenza2004 November;47(11)
Current Situation of Tuberculosis and Its Control in Korea2006 September;49(9)