|
 |
- Search
| J Korean Med Assoc > Volume 60(11); 2017 > Article |
Abstract
The purpose of this study was to analyze the current status of utilization of medical and Korean traditional medical institutions. In this study, we used a sample cohort database from the National Insurance Service and frequency analysis was performed. The major results are as follows. First, the majority of users of medical institutions were found to use medical facilities. However, patients with three musculoskeletal disorders and two disease of respiratory diseases showed higher utilization rates of Korean traditional medical institutions and a highter overlapping utilization rate than those with other diseases. Second, they also visited medical facilities more often and spent more on medical expenses than those who used only medical institutions. Therefore, there is a need for policies that directly or indirectly restrict the use of overlapping medical care for the same disease so that limited medical resources can be used efficiently.
우리나라는 의과와 한방으로 구분된 이원적 의료체계를 유지하고 있어 의료서비스 이용자는 의과와 한방 의료기관을 선택하여 이용하거나 중복하여 이용할 수 있다. 2012년을 기준으로 국민의료비에서 한방의료비가 차지하는 비율은 약 4.5%로 매년 비슷한 수준을 유지하고 있으나 의료비 지출은 2005년 2.4조 원에서 2012년 4.3조 원으로 약 2배 가까이 증가하였다[1]. 한방의료 이용의 증가로 인해 우려되는 점은 다음과 같다. 첫째, 국가 의료비 부분에서 의료서비스 이용자의 본인부담금이 증가된다는 점이다. 2012년 기준으로 한방의료기관의 건강보험 보장률을 보면 전체 요양기관의 건강보험 보장률이 62.5%인데 반해 한방병원은 37.8%, 한의원은 54.9%로 나타났는데, 전체 요양기관의 비급여 본인부담률이 17.2%인데 비해 한방병원은 47%, 한의원은 27.4%에 달했다[1]. 즉, 증가하고 있는 한방의료비 중 상당 부분이 건강보험에서 보장하지 않는 비급여 의료비라는 점이다. 이는 의료서비스 이용자의 본인부담금의 증가 원인이 될 수 있다. 둘째, 한방의료를 이용하는 질환이 한방 의료기관만을 이용해서 치료할 수 있는 질환이 아닌 의과의료기관에서도 충분히 치료가 가능한 질환이라는 점이다. 즉, 의과의료기관을 이용할 경우 치료가 가능한 질환임에도 불구하고 한방의료기관을 이용하고, 다시 의과의료기관을 이용하는 등 의과와 한방을 반복 혹은 중복 이용함으로써 의료비의 낭비를 초래하여 국가 의료비 부담을 증가시킬 수도 있다.
실제로 건강보험심사평가원의 2015년 연구보고서인 ‘한방의료 이용에 근거한 정책 개선방안’에 따르면 한방 의료기관을 이용하는 환자의 93.3%가 동네의원(의과)을 중복 이용하고 있으며, 한방병원을 이용하면서 한의원을 이용하는 경우도 45.4%에 달하는 것으로 나타났다. 또한 한의원의 경우도 환자의 94.1%가 동네의원을 이용하고, 이들 중 2.4%가 한방병원을 이용하는 것으로 나타났다. 또한 한의원을 이용할 경우 종합병원급, 한방병원, 동네의원을 중복 이용하는 경우가 많은 것으로 나타났다[2].
의과와 한방의료기관 중복 이용에 대해 의료서비스 이용자 입장에서는 다양한 의료서비스를 이용함으로써 건강관리에 도움이 된다면 부정적으로 바라볼 이유가 없다. 어떤 질병에 걸렸을 때 효과적인 치료를 위해 의과와 한방의료서비스를 함께 이용하는 것을 법과 제도로 강제적으로 제한한다면 의료기관 선택권 제한 문제도 발생할 수 있다. 현재는 오히려 제한하기보다는 치료의 효과를 향상시키기 위해 동일 질병에 대해서 필요한 경우 이용할 있도록 의과와 한방 서비스를 함께 제공하는 협진체계를 구축하여 의료서비스를 제공하고 있다. 그러나 문제는 같은 질환으로 의사이든 한의사이든 상관하지 않고, 의료인의 진단이나 처방 없이 환자가 자의적으로 판단하여 의과와 한방의료를 중복하여 반복적으로 이용한다는 것이다. 의과의료기관을 이용하여도 충분히 치료가 가능할 질환으로 한방의료기관을 방문하여 한방의료서비스를 제공받고 다시 의과의료기관을 이용하여 의료서비스를 제공받는 등 중복 및 반복으로 의료서비스를 이용하는 행태가 문제인 것이다. 이는 치료의 효과 측면과, 다른 이용자에게는 꼭 필요한 의료서비스 이용을 제한하여 의료자원의 효율적 이용을 방해하는 요인이 될 수 있다. 더 큰 문제는 국가 전체적으로는 의료비 재정의 압박 요인이 될 수 있고, 의료서비스 이용자에게는 경제적인 부담이 될 수 있다. 이에 의료서비스 중복 이용을 감소시키고, 보다 효율적인 의료 자원 이용을 위한 개선과 대안 마련의 필요성이 계속 제기되어 왔다. 이를 위해서는 의료기관 이용자들이 실제로 의과와 한방 의료기관 중 어떤 의료기관을 이용하고 있는지와 동일 질병으로 의과와 한방 의료기관을 중복하여 이용하고 있는지 등 의료기관 이용현황을 파악하는 실증 연구가 선행되어야 한다. 또한 질병별로 의료기관 이용행태가 다를 수 있기 때문에 현실적인 개선 대안을 마련하기 위해서는 질병별 의과와 한방의료기관 이용현황을 분석할 필요가 있다.
이에 본 연구의 목적은 의과와 한방 의료기관 외래 이용현황을 분석하여 효율적인 의료자원 이용을 위한 통계적 근거 및 기초자료를 마련하는 것이다. 그리고 본 연구에서는 ‘한방’ 의료기관과 대비되는 개념으로 사용되는 ‘양방’이라는 용어대신 ‘의과’라는 용어를 사용하였다.
본 연구는 의과와 한방 의료기관 외래 이용현황을 분석하기 위하여 2013년 국민건강보험공단 표본코호트데이터베이스(연구과제번호, NHIS-2017-2-564)를 이용하였다. 이 데이터베이스는 우리나라 전 국민의 2%인 약 100만 명에 대한 2002-2013년 건강보험 자격, 의료기관 이용내역 및 의료기관 정보를 코호트 형식으로 구축한 연구용 데이터베이스이다. 질병코드, 의료기관 방문일(투약일수 제외), 의료기관 종류, 진료비(약제비 제외), 수진자 고유번호, 성별, 연령, 거주지역, 소득구간과 같이 총 9개의 변수를 사용하였다.
질병코드는 수진자(의료기관을 방문하여 진료를 받은 자)의 주상병코드 또는 부상병코드에 해당하는 질병코드이며 한국표준질병·사인분류(Korean Standard Classification of Disease and Cause of Death, KCD)의 소단위 질병분류코드를 사용하였다. 의료기관 방문일은 수진자의 진료개시일자를 사용하였다. 의료기관 종류는 의과의료기관(상급종합병원, 병원, 요양병원, 의원, 보건기관)과 한방의료기관(한방종합병원, 한방병원, 한의원)으로 분류하였다. 진료비는 심결요양급여비용총액을 사용하였다. 심결요양급여비용총액은 공단부담금과 본인부담금을 더한 금액으로, 약국을 제외한 요양기관(의료기관)에서 청구한 총금액에 대해 건강보험심사평가원이 심사 후 결정한 금액을 말한다. 성별은 남자와 여자로 구분하였으며, 연령은 10대 미만, 10대, 20대, 30대, 40대, 50대, 60대, 70대, 80세 이상으로 10세 단위로 분류하였다. 거주지역은 시·도별 총 17개 지역으로 구분하였다. 소득구간은 건강보험 소득분위(수진자의 건강보험 보험료를 이용하여 10개의 구간으로 나눈 수)를 이용하여 의료급여 가입자를 1구간, 건강보험 1-2분위를 건강보험 2구간, 건강보험 3-4분위를 건강보험 3구간, 건강보험 5-6분위를 건강보험 4구간, 건강보험 7-8분위를 건강보험 5구간, 건강보험 9-10분위를 건강보험 6구간으로 분류하였다.
본 연구에서는 의료기관 외래 이용률, 의료기관 외래 이용자 1인당 평균 내원일수, 의료기관 외래 이용자 1인당 평균 진료비에 대한 통계지표를 의료기관 종류별로 구분하여 정의하였다(Table 1).
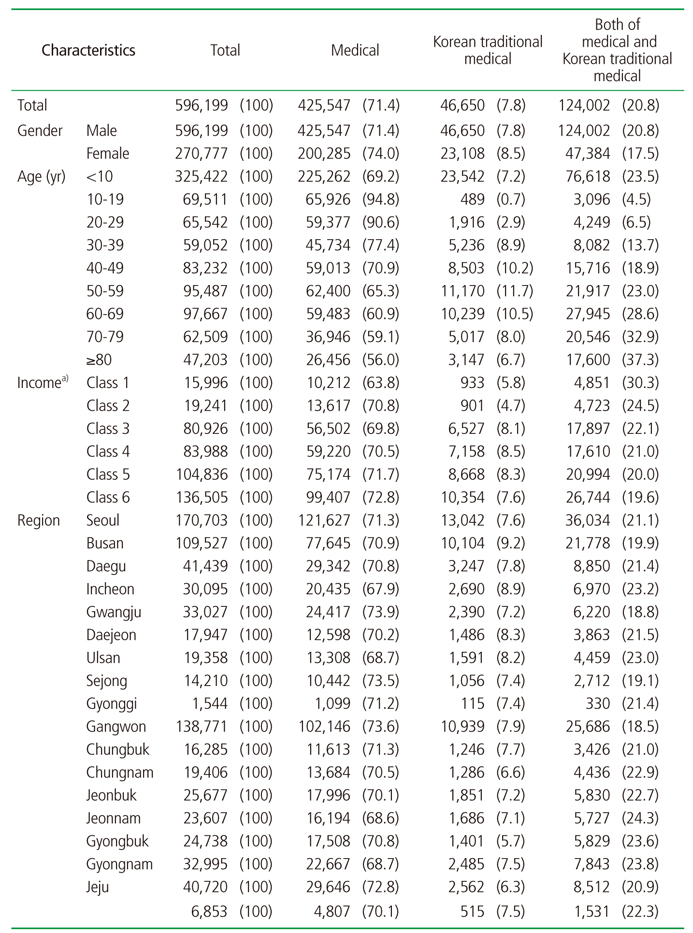
2013년 ‘건강보험통계연보’에 수록된 의과의료기관 이용 다빈도 상위 30개 질병과 한의과의료기관 이용 다빈도 상위 30개 질병에 공통으로 포함되는 7개의 질병(달리 분류되지 않은 기타 연조직장애[이하 기타 연조직장애, KCD M79], 요추 및 골반의 관절 및 인대의 탈구, 염좌 및 긴장[이하 요추및골반의염좌, KCD S33], 급성비인두염[이하 감기, KCD J00], 어깨병변[KCD M75], 알레르기비염[KCD J30], 무릎관절증[KCD M17], 등통증[KCD M54])에 대한 외래 수진자 중 동반상병지수(Charlson comorbidity index)가 0인 수진자 총 596,199명을 최종 분석대상자로 선정하여 2013년 한 해 동안 동일 질병에 대한 의과와 한방의료 외래 이용을 분석하였다.
2013년 의과의료기관 외래 이용자(이하 의과), 한방의료기관 외래 이용자(이하 한방), 의과와 한방 의료기관 중복 외래 이용자(이하 의과+한방) 총 596,199명의 일반적 특성은 Table 2와 같다. 성별은 여자의 비율이 의과+한방이 61.8%, 의과가 52.9%, 한방이 50.5%로 여성이 더 의료기관을 많이 이용하는 것으로 나타났다. 연령은 50대 이상 비율이 의과가 31.3%인 것에 비해 한방은 41.4%, 의과+한방은 57.2%로 의과와 한방 의료기관 중복 이용자의 연령이 의과에 비교하여 높은 것으로 나타났다. 소득수준은 건강보험의 가입자의 경우는 의료기관의 유형과 상관없이 소득수준이 높을수록 의료기관을 더 많이 이용하는 것으로 나타났다. 거주지역은 의과가 경기, 서울, 부산, 대구, 경남 순으로, 한방과 의과+한방이 경기, 서울, 부산 순으로 의료기관 이용자가 많았다.
2013년 다빈도 질병 7개에 대한 전체 이용자의 의과의료기관 외래 이용률은 71.4%, 한방의료기관 외래 이용률은 7.8%, 의과+한방 의료기관 외래 이용률은 20.8%로 나타났다. 질병별 의료기관 외래 이용률을 보면, ‘알레르기비염’의 경우 의과 99.1%, 한방 0.3%, 의과+한방 0.7%이었다. ‘등통증’의 경우 의과 51.7%, 한방 31.0%, 의과+한방 17.2%이었다. ‘기타 연조직장애’의 경우 의과 72.1%, 한방 20.6%, 의과+한방 7.3%이었다. ‘감기’의 경우 의과 92.0%, 한방 6.1%, 의과+한방 1.9%이었다. ‘요추및골반의염좌’의 경우 의과 55.1%, 한방 36.0%, 의과+한방 9.0%이었다. ‘무릎관절증’의 경우 의과 76.1%, 한방 11.9%, 의과+한방 12.1%이었다. ‘어깨병변’의 경우 의과 61.3%, 한방 28.6%, 의과+한방 10.1%이었다(Table 3).
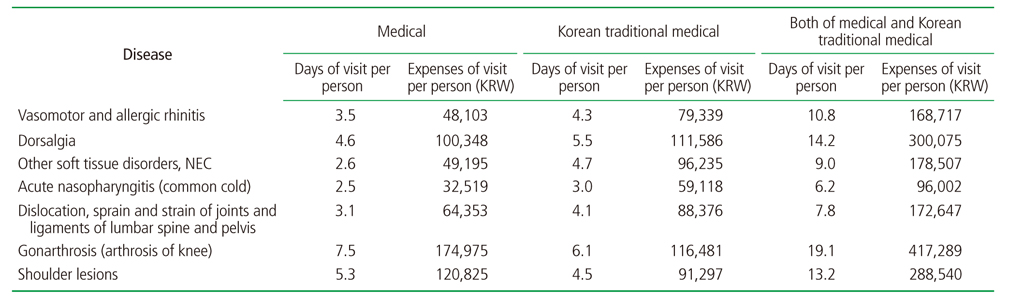
질병별 1인당 연간 평균 외래 내원일수는 ‘알레르기비염’의 경우 의과가 평균 3.5일, 한방이 평균 4.3일, 의과+한방이 평균 10.8일로, 의과와 비교하여 의과+한방이 약 3배 더 많았다. ‘등통증’의 경우 의과가 평균 4.6일, 한방이 평균 5.5일, 의과+한방이 평균 14.2일로, 의과와 비교하여 의과+한방이 약 3배 더 많았다. ‘감기’의 경우 의과가 평균 2.5일, 한방이 평균 3.0일, 의과+한방이 평균 6.2일로, 의과와 비교하여 의과+한방이 약 2.5배 더 많았다. ‘요추 및 골반의 염좌’의 경우 의과가 평균 3.1일, 한방이 평균 4.1일, 의과와 한방 중복이 평균 7.8일로, 의과와 비교하여 의과+한방은 약 2.5배 더 많았다. ‘무릎관절증’의 경우 의과가 평균 7.5일, 한방이 평균 6.1일, 의과+한방이 평균 19.1일로, 의과와 비교하여 의과+한방이 약 2.5배 더 많았다. ‘어깨 병변’의 경우 의과가 평균 5.3일, 한방이 평균 4.5일, 의과+한방이 평균 13.2일로, 의과와 비교하여 의과+한방이 약 2.5배 더 많았다(Table 4).
질병별 1인당 연간 평균 외래 진료비를 보면 ‘알레르기비염’의 경우 의과가 평균 48,103원, 한방이 평균 79,339원, 의과+한방이 평균 168,717원으로, 의과와 비교하여 의과+한방이 약 3.5배 더 많았다. 등통증’의 경우 의과가 평균 100,348원, 한방이 평균 111,586원, 의과+한방이 평균 300,075원으로 의과와 비교하여 의과+한방이 약 3배 더 많았다. ‘감기’의 경우 의과가 평균 32,519원, 한방이 평균 59,118원, 의과+한방이 평균 96,002원으로 의과와 비교하여 의과+한방이 약 3배 더 많았다. ‘요추 및 골반의 염좌’의 경우 의과가 평균 64,353원, 한방이 평균 88,376원, 의과+한방이 평균 172,647원으로 의과와 비교하여 의과+한방은 약 2.7배 더 많았다. ‘무릎관절증’의 경우 의과가 평균 174,975원, 한방이 평균 116,481원, 의과+한방이 평균 417,289원으로 의과와 비교하여 의과+한방이 약 2.4배 더 많았다. ‘어깨 병변’의 경우 의과가 평균 120,825원, 한방이 평균 91,297원, 의과+한방이 평균 288,540원으로 의과와 비교하여 의과+한방이 약 2.4배 더 많았다(Table 4).
본 연구의 분석 결과, 의료기관 외래 이용자들의 대다수는 질병의 치료를 위해 의과의료기관을 더 많이 이용하고 있는 것으로 나타났으나, 근골격계통 질병인 등통증, 요추 및 골반의 염좌, 어깨 병변, 무릎관절증은 다른 질병과는 상대적으로 한방의료기관 이용률과 의과와 한방 의료기관 중복 외래 이용률이 높은 것으로 나타났다. 이 질병들은 건강보험심사평가원[3]에서 발표한 2014 진료비 통계지표 중 한방의료기관 외래 이용 다빈도 질병 1위, 3위, 5위, 8위에 해당되는 질병들이다. 한국보건사회연구원의 2011년 연구에서도 한방의료를 이용한 이유로 요통(17.5%), 근육 부상(13.7%), 허리를 삠(10.4%), 어깨 결림(9.8%), 관절염(9.3%), 발목을 삠(8.7%) 등 대부분 근골격계 질환 치료 때문이라고 보고하였다[4]. 한국보건산업진흥원의 2014년 연구보고서에서도 근골격계 및 결합조직과 관련된 질환 및 증상 때문에 한방의료기관을 이용한다는 응답한 비율이 전체의 절반인 50.2%였다[1]. Lee와 Cho [5]는 한의원 이용자들을 대상으로 한의원에서 주로 치료한 내원질병에 대한 조사를 실시했는데, 전체 대상자의 58.5%가 근골격계 및 결합조직 질환으로 한의원을 이용했다고 보고하였다. Choi 등[6]은 근골격계 질환자를 대상으로 한방과 의과 의료기관 이용현황을 분석하였는데, 근골격계 질환자의 33.9%가 의과와 한방 의료기관을 중복하여 이용하고 있다는 분석결과를 보고하였다. 즉, 선행연구 결과에서 대부분 한방의료기관 이용자들은 근골격계 질환으로 한방의료기관을 이용하는 것으로 나타났고, 본 연구결과와 동일한 것으로 나타났다. 특히 본 연구에서는 선행연구에서는 분석하지 못했던 의료기관 외래 이용자들이 근골격계 질병으로 의과와 한방 의료기관을 중복하여 이용하고 있다는 결과도 발견하였다. 이는 근골격계 질병들이 반드시 한방의료기관을 이용하거나 의과와 한방 의료기관을 중복하여 이용할 필요성이 낮은 질병임에도 불구하고 일부 이용자들은 의과와 한방 의료기관을 중복하여 이용하고 있다는 것을 통계적으로 보여주는 결과이다. Choi 등[6]의 연구에서도 근골격계 환자의 99.7%가 외래를 이용하고 있는데 그중 의과의료기관을 이용률은 98%라고 보고하고 있다. 이는 근골격계 질환이 발생하였을 경우 의과의료기관을 대부분 이용한다는 것이고, 한방의료기관의 선 이용여부와 상관없이 한방의료기관을 중복하여 이용하고 있다고 추론할 수 있는 연구자료이다.
본 연구에서는 호흡기계통 질병인 감기로 의료기관 이용자들이 한방 의료기관과 의과와 한방 의료기관을 중복하여 이용하고 있다는 사실도 발견하였다. 특히 감기의 경우는 근골격계 질병도 아니고, 특별한 치료약이 있는 질병이 아님에도 불구하고 한방의료기관 이용률과 의과와 한방 의료기관 중복 이용률이 약 10%에 달했다. 2014 진료비 통계지표의 한방의료기관 외래 이용 순위 중 감기는 13위인 것에 비해 본 연구에서 감기의 한방의료기관 이용률과 의과와 한방 의료기관 중복 이용률이 높게 나타난 것은 매우 주목할 만한 의료 이용행태이며 연구결과라 할 수 있다[3].
또한 의과와 한방 의료기관을 중복으로 이용한 사람들과 동일 질병으로 의과 또는 한방 의료기관만을 이용한 사람의 내원일수와 진료비 지출 수준을 비교한 결과, 의과와 한방 의료기관 중복 이용자들이 의과 혹은 한방 의료기관만 이용한 사람들에 비해 의료기관을 더 자주 이용하고 진료비 지출은 더 많은 것으로 분석되었다. 이는 Lee와 Cho [5]의 연구에서도 의과와 한방 의료기관 중복 의료이용자들이 중복 의료이용을 하지 않은 의료이용자들에 비해 방문횟수가 더 많았고, 진료비도 더 많이 지출하였다는 연구결과와 일맥상통하고, 이러한 의료서비스 소비행태는 환자 본인의 의료비뿐만 아니라 국민 의료비를 증가시키는 요인으로 작용할 가능성이 있다는 것을 실증적으로 분석한 결과라 할 수 있다. 상식적으로도 동일한 질병으로 의과 혹은 한방 의료기관을 이용하는 경우보다 의과와 한방 의료기관을 중복하여 이용하는 사람의 의료기관 내원일수가 길고, 진료비 지출이 더 높을 것이라 추측할 수 있다. 그러나 본 연구는 의료기관을 이용한 이용자들의 인식조사가 아닌 실제로 의료 서비스를 이용한 의료기관의 진료비 청구 데이터를 이용하여 실증적으로 분석하였다는 점에서 매우 의미 있는 연구결과라 할 수 있다.
요컨대 본 연구에서는 의료기관 외래 다빈도 질병 7개를 대상으로 의과와 한방 의료기관 외래 이용현황을 분석하여 특별하게 반드시 한방의료기관을 이용하거나 의과의료기관과 한방의료기관을 병행하여 이용할 필요성이 낮은 질병들임에도 불구하고 일부 이용자들은 동일 질병으로 의과와 한방 의료기관을 중복하여 이용하고 있고, 그러한 중복 이용자들의 의료기관 내원일수가 더 길며, 진료비 지출이 더 많다는 것을 분석하였다. 이러한 의료서비스 소비행태는 환자 본인의 의료비뿐만 아니라 국민 의료비를 증가시키는 요인으로 작용할 가능성이 크다는 점도 검증하였다.
따라서 동일한 질병으로 의과와 한방 의료를 중복 및 반복적으로 이용하는 의료 소비행태를 직·간접적으로 제한하는 등 한정된 의료자원을 효율적으로 이용할 수 있는 정책적 방안들이 필요하다. 현재 직접적으로 중복진료를 제한하는 정책으로는 보건복지부 고시 제2003-65호(동일 날 동일상병으로 양·한방요양기관에서 진료 시 요양급여비용 산정방법)가 있다. 이 고시에 따르면, 같은 날 동일 상병에 대하여 통증완화 등 동일 목적의 진료가 실시된 경우 우선적으로 주된 치료가 이루어진 양(한)방기관의 요양급여비용을 산정하고, 동시에 이루어진 한(양)방기관의 반복 진료비용은 국민건강보험시행규칙 요양급여비용의 본인부담 제1호 아목에 의거 환자가 전액 본인부담 하도록 되어 있고, 시계열상 먼저 이루어진 분야의 진료를 주된 치료로 보고 있다. 즉, 한방과 의과의 투약과 침, 물리치료 등은 치료의 원리 및 접근방법 등이 다르기는 하나 외래 환자에게 동일 상병에 대하여 통증완화 등 동일 목적으로 실시된 진료는 중복진료로 보고 주된 치료만 요양급여로 적용하고 있다[7]. 그러나 이는 동일 날 이루어진 중복진료에 대해서만 적용되는 규정이고, 동일 질병으로 단기간에 이루어진 중복진료에 대해서는 적용되지 않는다. 따라서 중복진료를 막기 위한 규정의 범위를 보다 확대할 필요가 있다.
간접적으로 중복진료를 줄이는 방안으로 의료 소비자들의 인식을 바꿀 필요가 있다. 이를 위해서는 향후 의과와 한방 의료기관을 중복으로 이용하는 환자의 다빈도 질병을 대상으로 의과와 한방 의료기관 이용에 대한 각각의 치료효과, 의과와 한방 치료를 병행하였을 때의 효과를 비교·분석하는 후속연구들을 통하여 의료서비스 이용자에게 많은 정보를 제공하고 그들로 하여금 올바른 의료서비스 선택을 하게끔 유도하여야 한다.
국민 의료비는 날이 갈수록 증가하고 있고, 국가재정에 대한 압박은 시간이 갈수록 더욱 커지고 있다. 이를 해결하기 위해 관련 당사자들은 다양한 방법들을 모색하고 고민하고 있다. 그러나 근본적으로 가장 중요한 것은 의료서비스를 소비하는 이용자들의 의식을 바꾸는 것이고, 그를 가능하게 하는 정확한 정보제공은 관련 연구자들의 심도 있는 연구결과를 통해서 이루어져야 한다.
본 연구의 한계점은 다음과 같다. 첫째, 비급여 진료비 부분을 분석하지 못했다는 점이다. 본 연구의 목적은 동일 질병에 대한 의과와 한방 의료기관 외래 이용현황을 분석하는 것인데 보다 정확한 분석을 위해서는 의료 이용자의 진료비(급여+비급여 모두 포함) 전체에 대한 분석을 해야 한다. 그러나 비급여 진료비 부분은 의료 이용자가 이용한 의료기관 방문을 통해 수집하지 않고서는 데이터를 얻기 어렵고, 개인건강정보는 의료법 제19조에 의해 다른 사람에게 누설하거나 발표가 금지되어 있기 때문에 현실적으로 자료의 수집이 어려워 분석에 포함하지 못하였다. 둘째, 동일 질병에 대한 중증도 문제를 완벽하게 통제하지 못한 점이다. 본 연구에서는 동일질병에 대한 중증도 문제를 줄이고자 국민건강보험공단의 표본 코호트자료를 이용하여 동반상병지수가 0인 외래 수진자의 다빈도 질병을 대상으로 연구를 실시하였으나 완벽한 동일질병에 대한 중증도 문제를 해결하기 어려웠다. 따라서 해당 질병 외 동반질병이 있을 수 있고 동일한 질병 내에서도 증증도에 차이가 있을 수 있다. 향후 이러한 점을 보완한 후속 연구가 이루어진다면 보다 정교한 의과와 한방 의료기관 외래 이용현황 분석 연구가 될 것이다.
이 논문은 국민건강보험공단 자료를 분석하여 의과와 한방 의료기관 이용 현황을 파악하고, 그에 근거하여 효율적인 의료자원 이용을 위한 정책을 제언하고 있다. 후향적 코호트 자료를 이용하여 개인별 의과, 한방 및 중복 의료 이용 양상을 파악하였다는 점에서 의미가 있는 연구라고 사료된다. 다만 자료 분석에 있어서 환자의 동반질환과 중증도를 충분히 고려하지 못하고 있어 분석 결과의 해석에 주의가 필요한 점과 이용 양상별 효과 또는 비용-효과의 차이를 제시하고 있지 못한다는 점에서 한계가 있어, 이러한 취약점을 극복하기 위해서는 비교효과연구 또는 비용-효과분석 등을 이용한 추가 연구가 필요할 것으로 생각된다.
[정리: 편집위원회]
References
1. Lim DO, Jung MJ, Park JS, Seo GS, Hwang JW, Kim EY, Kim JE, Han KJ, Kim SM, Kim YS. A survey on the consumption of oriental medicines and utilization of oriental medical care. Cheongju: Korea Health Industry Development Institute; 2014.
2. Kim DH, Cho SJ, Ko JA. A policy improvement plan based on utilization of oriental medical care. Wonju: Health Insurance Review & Assessment Service; 2015.
3. Health Insurance Review & Assessment Service. 2014 Statistical index of medical expenses [Internet] Wonju: Health Insurance Review & Assessment Service. 2014;cited 2016 Oct 2. Available from: http://opendata.hira.or.kr/op/opc/selectS.tcPblc.do?sno=10620&odPblcTpCd=001&searchCnd=&searchWrd=&pageIndex=1
4. Cho JK, Kim NS, Do SR, Lee YH, Yun KJ, Jang DH, Chun JY, Kim HY, Lee NH, Yu HS, Seo SW. A survey on the consump-tion of oriental medicines and utilization of oriental medical care. Sejong: Korea Institute for Health and Social Affairs; 2011.
5. Lee KS, Cho KS. A study on utilization patterns of oriental medical care. Korean J Health Policy Adm 1999;9:120-139.
6. Choi BH, Son GH, Lim BM. The relationship between the Use of Korean and Western medicine in treating musculoskeletal disease. J Korean Orient Med 2014;35:22-31.

7. Ministry of Health and Welfare. A consideration about method and criteria of national health insurance reimbursement. Seoul: Ministry of Health and Welfare; 2003.
- TOOLS