 |
 |
- Search
| J Korean Med Assoc > Volume 63(12); 2020 > Article |
|
Abstract
The government argues that the expansion of the number of physicians is inevitable due to the absolute lack of practising physicians in Korea compared to members of the Organisation for Economic Co-operation and Development. Further, the government contends that poor medical access and adverse effects on the national health level require such an expansion. This study aimed to verify whether the government’s claims regarding the lack of physician manpower are reasonable by estimating the projected supply and demand of physicians by 2023 based on scenarios involving their productivity and number of working days. As a result, all scenarios indicated a projected oversupply, except for the scenario in which there are 255 working days and physicians’ productivity is the same as that of 2018. Even in scenario three, in which there are 255 working days and physicians’ productivity is the same as that of 2018, an oversupply was projected from 2027. Standards regarding the number of physicians vary from country to country, as they are affected by various factors including medical systems, demographic structures, national health levels, medical infrastructures, accessibility, medical finance and geographical conditions. This issue can be seen as resulting from the unbalanced regional distribution of physicians rather than from an absolute shortage of the number of physicians. The trickle-down effect of expanding the medical student enrollment cannot solve the problem of the unbalanced regional distribution of physicians.
국민 생활수준의 향상과 호모 헌드레드(Homo hundred) 시대가 도래함에 따라 국민들의 의료수요가 빠르게 증가하고 있다. 정부는 의료수요에 비해 의료인력, 특히 의사인력이 부족하여 양질의 의료서비스를 제공하지 못한다고 주장하고 있고, 이에 대한 논쟁은 20년 이상 지속되고 있다. 국민에게 보건의료서비스를 제공하는데 있어 필수불가결한 기본 요소인 의사인력을 적절하게 유지하는 것은 점점 증가하는 의료수요에 효율적으로 대응하고, 궁극적으로 지속가능한 보건의료정책을 수립하고 이행하는데 반드시 필요하다.
정부는 의사부족 문제를 단순히 의과대학 입학정원을 늘리면 해결된다고 생각하는데 의대를 진학한다고 해서 사회가 원하는 의사가 단시간에 만들어지지 않는다. 의사인력이 해당 분야의 전문성을 확보하여 인적 자원으로 활용되기 위해선 많은 시간과 재원이 요구되므로 체계적이고 장기적인 계획이 필요하다. 따라서 많은 선진국에서는 사회적 상황을 고려하여 정부차원에서 적정수를 예측하여 일관된 수급 계획을 세운다. 그러나 우리나라는 정권에 따라 비계획적으로 의사인력 정책을 추진하여 왔고, 그로 인한 피해는 고스란히 수련기관, 의료서비스 제공자 및 환자들이 받고 있다.
2003년 보건복지부는 교육인적자원부 의대정원 감축계획 통보에 따라 당시 정원 약 3,500명의 10% 수준인 351명을 2007년까지 단계적으로 감축시킬 것이라고 밝힌 바 있다[1]. 그런데 최근 정부는 그 기조를 바꾸어 2030년에는 의사가 전국 수요 대비 최소 7,600명 부족할 것이라고 주장하며 ‘의대정원 확대 및 공공의대 설립 추진방안’을 발표하였다[2]. 이 추진방안의 주요 내용은 2022년부터 10년간 의과대학 정원을 늘려 총 4,000명의 의사를 추가로 양성하고, ‘지역 의사선발전형’을 도입하여 지역 내 공공의료 및 중증·필수 의료기능을 수행하는 의료기관에서 10년간 의무적으로 복무할 인재를 선발한다는 것이다. 이러한 정부의 주장은 의료계 내외부적으로 논란을 야기하고 있으며 정책의 실효성에 의문이 제기되고 있다.
경제협력개발기구(Organisation for Economic Co-operation and Deve-lopment, OECD) 데이터를 이용한 국제 비교 외에 의사인력을 증원해야 한다는 근거로는 이전에 수행된 의사인력 수급추계 연구들이 있다. 의사인력 수급추계 연구는 공급추계와 수요추계로 이루어지는데, 공급추계는 기준연도를 설정하고 목표연도의 의사 수를 추정한다. 수요추계에서는 기준연도의 의료이용량을 이용하여 목표연도에 소요될 의료이용량을 추정한다. 그리고 추정한 목표연도의 의료이용량을 적절하게 수행하기 위해 필요한 의사 수를 구해 공급측면에서 추정한 의사 수와 수요측면에서 목표연도의 의료이용량에 필요한 의사 수를 제하여 의사인력이 충분한지 또는 부족한지 판단하는 것이다.
정부가 제시한 의과대학 입학정원 증원에 대한 필요성은 2018년 기준 OECD 국가 평균 인구 1,000명당 활동의사 수 3.5명에 비해 한국은 2.4명으로 의사인력이 부족하다는 것과 지역별 의료격차 해소, 의과학자의 양성 등이 주요 골자이다[3]. 그러나 OECD health data를 이용한 비교에 대한 문제점은 여러 차례 지적된 바 있다. 또한 OECD 데이터를 이용한 국가 간 비교에서 의사인력 공급에만 초점을 맞추면서, 우리나라의 낮은 보건의료비용 지출과 낮은 사망률을 무시하는 것은 모순이라 할 수 있다.
따라서 본 연구는 정부의 의사인력 부족에 대한 주장이 합당한 것인지 확인하기 위해 2018년 건강보험이 보장하는 의료서비스 이용량과 활동의사 수를 기준으로 의사의 생산성과 진료일수별 시나리오의 다양성을 고려하여, 2035년까지 연도별 활동의사 공급추계와 필요(수요) 활동의사 추계 비교를 통해 검증하고자 한다.
정부가 의사 수가 부족하다는 근거로 제시되는 OECD 통계를 살펴보면 2018년 기준 인구 1,000명당 활동의사 수(한의사 포함)가 가장 많은 국가는 그리스로 6.1명이며, OECD 회원국 평균은 3.5명으로 16개 국가가 이를 상회하는 수치를 보인다. 이에 비해 우리나라는 2.4명으로 평균보다 적은 수치이다(Figure 1) [3]. 이 통계 수치는 의대신설이나 정원확대 등 의사인력 증원이 필요하다는 측의 주요 논거로 쓰이고 있다. 그러나 OECD 통계를 근거로만 우리나라의 의사인력이 부족하다고 주장하는 데에는 한계가 있다. 그 이유는 의사인력 산정기준이 국가별로 상이하기 때문이다. 미국이나 네덜란드, 호주 등에서는 의사인력 산정에 있어 전일근무자(full time equivalent) 기준을 사용하는 반면, 우리나라와 일본은 근무시간을 고려하지 않은 단순인력 기준을 사용하기 때문에 단순비교는 삼가야 한다. 또 다른 이유는 OECD 국가의 국토면적 대비 의사밀도에서 우리나라는 10 km2당 12.1명으로서, 네덜란드(14.8명)와 이스라엘(13.2명) 다음으로 세 번째로 높다는 점이다. 인구 1,000명당 활동의사 수가 가장 많은 오스트리아(5.18명)는 국토면적 대비 의사밀도가 5.44명으로 OECD 36개 나라 중 11위에 불과하다. 따라서 OECD 평균보다 단순히 통계치가 낮다는 이유로 우리나라 의사 수 부족을 주장하는 것은 바람직하지 않다[4].
활동의사 수 연평균 증가율의 경우, 우리나라는 OECD 36개국 연평균 증가율에 비해 월등히 높다. OECD 36개 국의 평균 인구 1,000명 대비 활동의사 수가 2000년에 2.7명에서 3.5명으로 약 27% 연평균 증가율을 보인 반면, 우리나라는 2000년에 1.3명에서 2.4명으로 약 85%의 연평균 증가율을 보인다(Figure 2) [3].
정부의 주장은 의사인력이 부족하여 의료접근성이 떨어지고, 이것이 결과적으로 국민 건강저해요인으로 작용한다는 것이다. 그러나 전 세계에서 의사를 가장 쉽게 만날 수 있는 나라가 우리나라이다. 2019년 기준 우리나라 국민 1인당 연간 수진 건수는 OECD 평균 6.6회에 비해 2.6배나 높은 16.9회로 독보적인 1위이다. 또한 입원환자 1인당 평균 재원일수 역시 19.1일로 OECD 평균(8.1일)의 2배가 넘는다[5].
우리나라의 활동의사는 이미 2017년 약 10만여 명을 넘어섰고, 매년 약 4,000명의 의사국가시험 합격자가 배출된다(한국보건의료인국가시험원 내부자료). 그러나 OECD에 제출하는 우리나라 의사 국시 합격자 수와 전년 대비 활동의사 수 차이를 비교해 보면 적게는 약 40명에서 많게는 약 4,000명까지 차이가 나는 등 그 편차가 심하여 데이터 집계 오류에 대해 검토해 볼 필요가 있다(Table 1) [6,7].
의사 수의 증가분은 신규인력의 진입 즉, 국가시험의 합격과 동시에 발부되는 신규 면허자와 해외에서 유입된 의사, 그리고 우리나라의 경우 적은 수의 탈북의사가 해당된다. 그리고 감소분은 의료활동의 종료가 되는 상황으로, 사망이나 폐업, 휴업 그리고 의업포기, 행정처분 등이 의사 수 감소의 원인이다. 하지만 면허반납의 절차가 없는 우리나라에서는 이마저도 정확한 수치를 파악하기 매우 힘들다[8].
우리나라에서 의사인력의 수급추계에 대한 연구는 1990년대부터 지금까지 활발히 수행되고 있다. 최근 의사인력 수급추계에 대한 연구는 Kim 등[9], Oh [10], Ministry of Health and Welfare [11], Hong [12], Kim 등[13] 등이 있으며 연구결과에 따라 의사인력의 과부족에 대해 많은 논란을 가져왔다.
최근 연구에서 사용한 방법과 결과를 각각 살펴보면, Kim 등[9]은 의사수급을 예측하기 위하여 수요기반 접근 방식을 이용하였다. 2003-2011년의 건강보험 청구자료의 의료이용량을 기준으로 입원과 외래의 연인원을 표준화하여 연간 의료이용량을 산출한 이후 1일당 의료이용량을 계산하였다. 활동의사 수를 도출하기 위한 의사 1인당 생산성은 Oh 등[14]의 52.14와 Jung 등[15]의 45.76을 인용하여 적용하였다. 의사인력 수급추계를 위한 기본 가정은 입원의 의료이용량이 외래의 3배이며, 진료일수는 연간 239일이다. 여기에 활동의사 1인당 생산성을 52.14로 가정하여 적용하면 2021년까지 활동의사의 공급이 과잉되는 것으로 추계하였으나, 활동 의사 1인당 생산성을 45.76으로 가정하면 2019년까지 초과 공급 현상이 나타나지만 2021년에는 진료일수에 따라 의사가 부족할 가능성이 있는 것으로 분석하였다.
Oh [10]는 의사인력 공급측면에서 인구학적 방법과 유입 유출 방법을 이용하였고, 의료수요 측면에서는 수요기반 접근 방식을 적용하였다. 2012년 건강보험심사평가원의 의료 이용 데이터를 활용하여 건강보험과 의료급여, 입원과 외래 등 항목을 세분화를 하고 환산지수를 이용하여 보정하였다. 건강보험외 진료인 전액 자비, 산재보험, 자동차보험 등을 보정하기 위해 2012년 환자조사자료를 이용하였으며, 성별ㆍ연령별 의료이용 가중치를 산출하여 의사인력의 수급을 추계하고자 하는 목표연도에 이를 적용하였다. 의사 1인당 생산성은 80-120%로 세분화하고, 근무일수는 255일, 265일로 하여 시나리오를 구성하였다. 이 연구에서는 2024년부터 의사인력의 공급이 부족할 것으로 분석되었으며, 구체적으로 생산성 100%, 근무일수 265일에서는 4,267명이 부족하며, 생산성 100%와 근무일수 255일은 9,960명이 부족할 것이라고 하였다.
Ministry of Health and Welfare [11]는 Oh [10]의 연구와 같은 방법론을 적용하여 의사인력 수급추계를 수행하였다. 공급추계 측면에서 의료인력, 연령구조, 유입유출 등에 대해서만 최근 자료를 적용하였고, 의료인력 1인당 환자 수는 이전 연구와 동일하게 유지될 것이라고 가정하였다. 연구 결과, 2030년에 의사인력의 공급이 7,646명 부족해지는 것으로 도출되었다.
Hong [12]은 Oh [10]와 같은 공급추계와 수요추계 방법론을 이용하였다. 그러나 공급추계 측면에서 이용한 데이터에 차이를 보였는데, 공급추계에는 보건복지부의 국민보건의료 실태통계와 의사인력 공급현황을 활용하였다. 수요측면에서는 2003-2018년 건강보험통계연보와 통계청의 장래인구 특별추계(2017-2067년)를 적용하였다. 이 연구는 2018년 현재의 의사인력 공급과 수요가 적합하다고 가정하였으며, 연구결과로 2021년부터 2067년까지 의사인력의 수급부족이 발생하며, 2054년에는 55,260명의 의사가 부족하다고 추계하였다. 의사인력 증원에 대한 세 가지 시나리오(500명 증원, 1,000명 증원, 1,500명 증원)를 구성하여 적용한 결과에서도, 의사인력은 2048년에 최소 27,000명 이상이 부족할 것이라고 추계하였다.
Kim 등[13]은 의사인력의 수요와 공급을 절대적인 수량 대신 기준연도를 설정하고 그 변화를 지수 형태로 측정하여, 지수의 격차에 의한 수급 불균형의 강도를 추정하였다. 즉, 의사인력의 수급에 영향을 미치는 요인은 다양하지만, 의사인력의 수급 자체에 대한 예측의 정확성을 높이고자 변수를 최소화한 상대지수모형을 이용하였다. 의사인력 중장기 수급추계 결과로 2020년에 약 2.5만 명, 2030년에 약 5.0만명, 2040년에 약 7.9만 명, 2050년에 약 10.8만 명의 의사인력의 공급부족을 예측하였다. 더불어 미래에는 의사의 노동 시간 감소와 건당 진료시간 증가 등이 예상되어 의사인력의 공급추세가 둔화될 것으로 전망하였으며, 건강보험 보장성 강화대책의 추진에 따라 의료이용량의 규모는 증가할 것으로 예상하여 모든 의과대학들이 일괄적으로 입학정원을 대규모로 증원해야 함을 주장하였다.
본 연구에서는 의사 인력의 공급을 추계하기 위한 방법으로 공급추계유형은 기초추계방법을 사용하였으며, 추계방법으로는 유입유출법을 사용하였다. 기초추계는 현재의 인력양성체계를 변화시키지 않는다는 가정 하에서 장래의 인력을 추정하는 것이고, 유입유출방법은 인력의 변화 과정을 유입과 유출이라는 두 개의 구성요소로 나누어 추정한다[16].
의료수요란 특정지역의 인구가 필요로 하고, 주어진 시점에 구매 가능한 보건의료서비스의 총량을 말하는 것으로 이 중, 의료인력 수요는 인구집단의 의료서비스수요와 의료인력의 생산성에 의해 결정된다[17]. 본 연구에서는 2018년 기준 5세 단위 연령구간별 1인당 의료이용량을 통해 목표연도별 의료이용량을 산출하여 보건의료서비스를 제공하는데 필요한 의사인력 수를 추계한다.
의사인력 공급추계와 관련된 가정은 다음과 같다. 첫째, 연도별 활동의사 공급 추계는 2018년 이후로 유지되고 있는 의과대학 정원 3,058명과 한의대학 정원 750명[18]은 2035년까지 변함없고, 이들의 합격률은 2016-2018년의 평균 합격률을 적용하여 각각 의사 93.8%, 한의사 95.2%라고 가정한다. 둘째, 비임상진료 의사 및 은퇴 의사를 제외한 실제 임상진료 의사를 산출하기 위해 의료정책연구소에서 조사한 2016년 전국의사조사의 임상진료 의사 비율 92.07%[19]을 적용한다. 셋째, 사망률은 의사 집단의 평균수명 및 사망자 수에 관련한 정확한 통계 산출이 어려워 우리나라 전체인구의 사망률과 같다고 가정한다. 일반국민의 2016-2018년 평균 사망률은 0.561%[20]이다. 넷째, 해외이주율의 경우 우리나라 2016-2018년 평균 해외이주율 0.0081%[21]를 적용한다.
필요 활동의사, 즉 수요추계와 관련된 가정은 다음과 같다. 첫째, 연령별 1인당 의료이용률에는 변화가 없다고 가정한다. 장래 의료이용량을 추정하기 위해 국민건강보험공단 건강보험통계자료를 활용하여 2018년도의 연령구간별 1인당 의료이용량을 산출하고 통계청의 장래인구추계 중위 추계를 적용하여 목표연도의 의료이용량을 추계하였다. 둘째, 외래와 입원의 각각에 투입되는 의료인력의 노력과 시간의 상대적 비율을 고려하여 외래와 입원의 비중을 ‘의료법상 시행규칙’상의 기준인 1:3으로 가정하여 적용한다. 셋째, 수요추계의 기준연도를 2018년으로 정한다. 의사 생산성은 2018년 기준 32.17과 의사 생산성이 5% 증가한 33.78로 가정하였으며, 근무일수는 Oh [10], Hong [12] 등 선행연구들의 255일과 265일로 적용한다. 넷째, 필요(수요) 활동의사 수는 의사 생산성과 근무일수에 따라 네 개의 시나리오를 구성하여 각각 추계하여 비교한다. 시나리오 1은 의사 생산성이 2018년과 변함이 없으며, 근무일수는 265일로 가정한다. 시나리오 2는 의사 생산성이 2018년에 비해 5% 향상되고 근무일수는 265일로 가정한다. 시나리오 3은 의사 생산성이 2018년과 변함이 없으며, 근무일수는 255일로 가정한다. 시나리오 4는 의사 생산성이 2018년에 비해 5% 향상되고 근무일수는 255일로 가정한다.
본 연구에서는 연도별 활동의사 공급추계와 필요 활동의사를 추계하여 의사인력의 수급을 전망하였다. 연도별 활동의사 공급추계와 필요(수요) 활동의사를 추계한 결과는 Table 2와 같다.
연도별 활동의사 공급추계는 2018년 활동의사 수를 기준으로 의사인력의 유출을 계산하기 위해 일반국민과 사망률과 해외이주율이 동일하다고 가정하였다. 2035년까지 현재의 의과대학 및 한의대학 입학정원을 유지하는 것으로 가정하여 의사 국시 합격률과 한의사 국시 합격률을 적용하고, 실제 임상진료 의사를 산출하기 위해 의료정책연구소에서 조사한 2016년 전국의사조사의 임상진료 의사 비율을 적용하여 추계하였다. 연도별 활동의사 공급 추계 결과, 2025년에 142,477명, 2030년에 154,767명, 2035년에 166,711명으로 추계되었다.
필요(수요) 활동의사 추계 결과는 다음과 같다. 의사 생산성이 2018년과 변함이 없으며, 근무일수는 265일로 가정한 시나리오 1의 경우, 필요(수요) 활동의사 수는 2025년에 137,259명, 2030년에 148,863명, 2035년에 159,668명으로 추계되어, 결과적으로 2025년에 5,182명, 2030년에 5,904명, 2035년에 7,043명의 공급이 과잉될 것으로 추정되었다.
의사 생산성이 2018년에 비해 5% 향상되고 근무일수는 265일로 가정한 시나리오 2의 경우, 필요(수요) 활동의사 수는 2025년에 130,757명, 2030년에 141,774명, 2035년에 152,065명으로 추계됨에 따라 2025년에 11,720명, 2030년에 12,993명, 2035년에 14,646명으로 의사인력 공급과잉이 예상되었다.
의사 생산성이 2018년과 변함이 없으며, 근무일수는 255일로 가정한 시나리오 3의 경우, 필요(수요) 활동의사 수는 2025년 142,679명, 2026년에 144,983명, 2027년에 147,374명, 2035년에 165,930명으로 추계되었다. 2025년에 202명, 2026년에 20명이 부족하다가 2027년부터 공급이 과잉추세에 들어서기 시작하여 2030년 66명, 2,035명 781명의 의사인력 공급과잉이 전망되었다.
의사 생산성이 2018년에 비해 5% 향상되고 근무일수는 255일로 가정한 시나리오 4의 경우, 필요(수요) 활동의사 수는 2025년 129,708명, 2030년에 140,637명, 2035년에 150,845명으로 추계되어 2025년에 12,769명, 2030년 14,130명, 2035년 15,866명의 의사인력 공급의 과잉이 예측되었다.
본 연구는 정부의 의사인력 부족에 대한 주장이 합당한 것인지 확인하기 위해 2018년 건강보험이 보장하는 의료서비스 이용량과 활동의사 수를 기준으로 의사의 생산성과 진료일수별 시나리오를 통해 중장기 수급을 추계하였다.
연구결과, 연구에서 가정한 총 4개의 시나리오 중 한 개의 시나리오를 제외하고 모두 장래에 의사인력 공급이 과잉될 것으로 예측되었다. 과잉으로 도출되지 않았던 시나리오 3은 의사 생산성이 2018년과 동일하고 근무일수는 255일로 가정하였는데, 이마저도 2027년부터는 공급량이 더 많은 것으로 나타났다. 현재 정부가 추진하려는 정책대로 의과대학 정원을 늘린 후 이들이 실제 진료를 하기까지는 최소 6년에서 11년의 시간이 소요된다. 일정 기간까지 의사인력 부족이라는 결과를 포함한 시나리오 3을 적용해 보아도 이들이 현장에서 실제 진료를 수행하는 시점에서는 이미 공급과잉 상태가 된다. 이러한 결과는 의사인력이 부족하다는 정부 주장과는 정반대의 양상이다. 게다가 본 연구의 추계에 활용한 통계청의 자료에 의하면 우리나라 총 인구수는 2028년을 정점으로 감소할 것이라고 예상하였으나, 실제로는 2019년부터 인구수의 자연감소가 시작되었다.
정부는 우리나라의 OECD 평균 대비 활동의사 수가 절대적으로 부족하여 의료접근성이 떨어지게 되었고, 이는 곧 국민의 건강수준에 악영향을 미치기 때문에 의사인력 확대가 불가피하다고 주장하고 있다. 따라서 활동의사 수가 의료접근성 및 국민 건강수준에 유의미한 영향을 미치는지 OECD health data의 의료접근성 및 국민건강수준 지표 비교를 통해 확인해 볼 필요가 있다.
의료접근성은 외래진료 횟수로, 국민 건강수준은 기대수명과 주요 질환별 사망률, 영아사망률 등으로 추측 가능하다. 우리나라와 멕시코의 경우 인구 1,000명당 의사 수는 2.4명으로 같지만 의료접근성과 국민건강수준에서 확연히 다른 결과를 보인다. 2018년 기준 우리나라 국민 1인당 외래 진료 횟수는 연간 16.9회인 반면 멕시코의 경우 2.8회이며, 우리나라 기대수명은 82.7년, 멕시코는 75년이다. 2017년 기준 암에 의한 사망률, 순환기계 사망률, 호흡기계 사망률의 경우, 우리나라는 각각 인구 10만 명당 160.1명, 142.1명, 79.8명이며, 멕시코는 각각 117.5명, 293.7명, 95.8명으로 국민건강수준에 있어 우리나라는 OECD 회원국 중 상위권에 속하는 반면, 멕시코는 하위권에 속한다. 영아사망률의 경우에도 우리나라는 출생아 1,000명당 2.8명인 반면, 멕시코는 출생아 1,000명당 12.9명으로 매우 높다[5].
정부가 의사인력 증원에 근거로 제시하는 OECD health data를 확인한 결과, 의사 수와 의료접근성 및 국민건강수준 간에 유의미한 영향관계가 존재한다고 보기는 어렵다. 이렇듯 정부가 정책 수립 및 추진에 유리한 일부 지표만을 취사선택하여 근거로 제시하는 것은 지양되어야 할 것이다.
적정 의사 수에 대한 명확한 기준은 없으며, 나라마다 다를 수밖에 없다. 적정 의사 수는 ‘OECD 의사 수 평균’이라는 지표만을 가지고 결정되는 것이 아니라 의료제도, 인구구조, 국민건강수준, 의료인프라, 접근성, 의료재정 및 지리적 여건 등 다양한 요소에 영향을 받기 때문이다. 특히, 우리나라는 의사 수의 절대적 부족보다는 의사인력의 지역별 분포 불균형 문제라고 보는 것이 타당하다. 따라서, 정부가 지속적인 의사수급 추계 없이 일방적으로 의대 정원을 증원하여 의사인력 분포의 불균형 문제가 해결될 것이라는 기대는 분명 무리가 있다.
우리나라 의료체계에서 단순히 숫자만 늘린다고 해서 인력의 지역별 분포 불균형이 해결되지 않는다는 사실은 앞서 간호대학 정원 확대의 경험을 통해 확인한 바 있다. 정부는 지방 의료기관의 간호인력 구인난을 해소하기 위해 2008년부터 수도권 이외 지역을 중심으로 간호학과 정원을 증원하였다. 그러나 결과적으로 정책이 의도하는 바대로 지방 의료기관의 간호사 수를 증가시키지 못하였다. 우리나라뿐만 아니라 일본의 경우에도 의사 지역 불균형을 해결하고자 2007년부터 매년 1,200명씩 의대 정원을 증원하였으나, 도시와 비도시 간의 분포 불균형은 더욱 심화되어 2023년부터 의대 총 정원을 감축하기로 결정하였다[22]. 간호인력이나, 일본의 사례에서 보듯이 의사인력의 지역 분포 불균형 문제를 단순히 정원 증원을 통한 낙수효과만 기다리는 정부의 수동적이고, 무책임한 정책으로는 의료 불균형을 해소할 수 없다.
정부주도의 일방적인 의사인력 수급계획은 성공하기 어렵다. 성공적인 의사인력 수급계획을 위해 선진국들은 면허관리기구를 통해 정확한 의사인력 현황을 파악하고 있으며, 의사인력 추계 분석을 전담하는 기구를 마련하여 장기적이고 일관적인 수급계획을 세우고 있다. 우리나라 역시 우선적으로 의사인력 관련 전담기구를 설치하고 지속적으로 보건의료공급자 및 관련단체 등과의 논의를 통해 우리나라의 의료 환경을 고려한 중장기적인 의사인력 수급계획을 마련해야 할 것이다. 또한 단순히 의사 수를 늘리면 해결된다는 단편적인 생각에서 벗어나, 소위 의료취약지역이라 불리는 곳에서도 의사인력이 양질의 의료서비스를 제공하기에 부족함이 없는 근무환경을 만들기 위해 노력해야 할 것이다.
Figure 1.
Practising physicians per 10,000 population in Organisation for Economic Co-operation and Development (OECD) members, 2018. Adapted from Organisation for Economic Co-operation and Development. OECD health statistics 2020: definitions, sources and methods [Internet]. Paris: Organisation for Economic Co-operation and Development; 2020 [3].
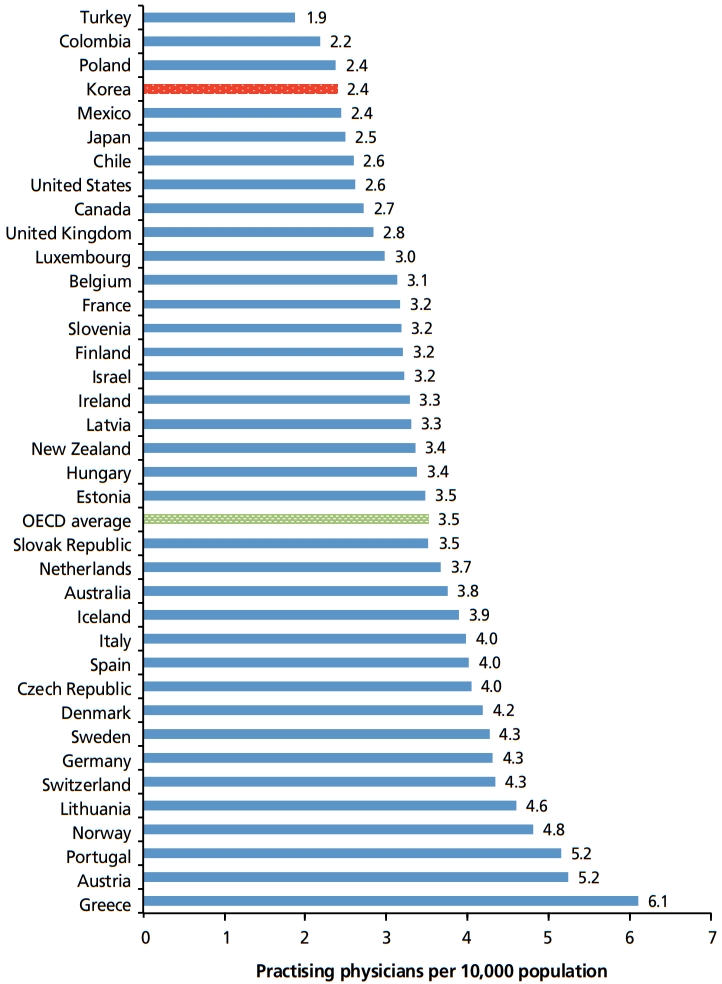
Figure 2.
Practising physicians per 10,000 population in Organisation for Economic Co-operation and Development (OECD) members, 2000-2018. Adapted from Organisation for Economic Co-operation and Development. OECD health statistics 2020: definitions, sources and methods [Internet]. Paris: Organisation for Economic Co-operation and Development; 2020 [3].
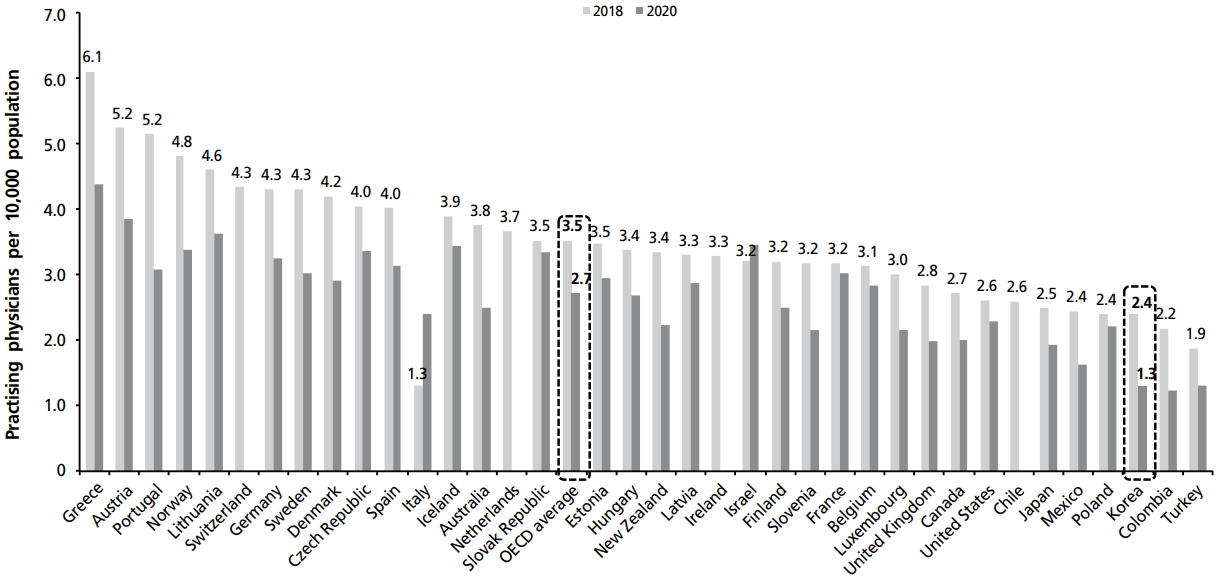
Table 1.
The difference between the number of practising physicians and successful applicants to KMLE
| Year | No. of practising physicians [6] | The difference in the number of doctors compared to the previous year (A)[7] | No. of successful applicants of KMLE (physicians and oriental medicine doctors) (B)[8] | (A)-(B) |
|---|---|---|---|---|
| 2000 | 60,895 | - | - | - |
| 2001 | 65,715 | 4,820 | 3,482 | 1,338 |
| 2002 | 70,923 | 5,208 | 4,195 | 1,013 |
| 2003 | 75,045 | 4,122 | 4,165 | -43 |
| 2004 | 75,236 | 191 | 4,613 | -4,422 |
| 2005 | 78,342 | 3,106 | 4,226 | -1,120 |
| 2006 | 81,666 | 3,324 | 4,305 | -981 |
| 2007 | 84,464 | 2,798 | 4,132 | -1,334 |
| 2008 | 90,532 | 6,068 | 4,755 | 1,313 |
| 2009 | 94,672 | 4,140 | 4,398 | -258 |
| 2010 | 98,293 | 3,621 | 3,993 | -372 |
| 2011 | 101,370 | 3,077 | 3,918 | -841 |
| 2012 | 104,114 | 2,744 | 4,031 | -1,287 |
| 2013 | 108,909 | 4,795 | 3,901 | 894 |
| 2014 | 111,694 | 2,785 | 3,982 | -1,197 |
| 2015 | 114,322 | 2,628 | 3,897 | -1,269 |
| 2016 | 117,450 | 3,128 | 3,862 | -734 |
| 2017 | 120,630 | 3,180 | 3,870 | -690 |
| 2018 | 123,230 | 2,600 | 4,001 | -1,401 |
Table 2.
The supply and demand forecast of practising physicians
| Year |
Supply |
Demand |
|||||||
|---|---|---|---|---|---|---|---|---|---|
| Forecasting of practising physicians (A) |
Scenario 1a) |
Scenario 2b) |
Scenario 3c) |
Scenario 4d) |
|||||
| Forecasting of practising physicians (B) | (A)-(B) | Forecasting of practising physicians (C) | (A)-(C) | Forecasting of practising physicians (D) | (A)-(D) | Forecasting of practising physicians (E) | (A)-(E) | ||
| 2021 | 132,389 | 128,919 | 3,470 | 122,780 | 9,609 | 133,974 | -1,585 | 121,795 | 10,594 |
| 2022 | 134,932 | 130,876 | 4,056 | 124,644 | 10,288 | 136,009 | -1,076 | 123,644 | 11,288 |
| 2023 | 137,462 | 132,950 | 4,511 | 126,619 | 10,842 | 138,164 | -702 | 125,604 | 11,858 |
| 2024 | 139,976 | 135,007 | 4,970 | 128,578 | 11,399 | 140,301 | -325 | 127,546 | 12,430 |
| 2025 | 142,477 | 137,295 | 5,182 | 130,757 | 11,720 | 142,679 | -202 | 129,708 | 12,769 |
| 2026 | 144,963 | 139,512 | 5,451 | 132,869 | 12,094 | 144,983 | -20 | 131,803 | 13,160 |
| 2027 | 147,435 | 141,812 | 5,623 | 135,059 | 12,376 | 147,374 | 61 | 133,976 | 13,459 |
| 2028 | 149,893 | 144,202 | 5,691 | 137,335 | 12,558 | 149,857 | 36 | 136,234 | 13,659 |
| 2029 | 152,337 | 146,456 | 5,881 | 139,482 | 12,855 | 152,200 | 137 | 138,363 | 13,973 |
| 2030 | 154,767 | 148,863 | 5,904 | 141,774 | 12,993 | 154,700 | 66 | 140,637 | 14,130 |
| 2031 | 157,183 | 151,137 | 6,047 | 143,940 | 13,243 | 157,063 | 120 | 142,785 | 14,398 |
| 2032 | 159,586 | 153,353 | 6,233 | 146,050 | 13,535 | 159,367 | 219 | 144,879 | 14,707 |
| 2033 | 161,974 | 155,555 | 6,420 | 148,147 | 13,827 | 161,655 | 319 | 146,959 | 15,015 |
| 2034 | 164,350 | 157,597 | 6,752 | 150,093 | 14,257 | 163,778 | 572 | 148,889 | 15,461 |
| 2035 | 166,711 | 159,668 | 7,043 | 152,065 | 14,646 | 165,930 | 781 | 150,845 | 15,866 |
References
1. Ministry of Health and Welfare. University college of medicine quota will be reduced by 351 by 2007 (press release). Seoul: Ministry of Health and Welfare; 2003.
2. Ministry of Health and Welfare. A proposal for the expansion of university college of medicine quota and the establishment of public medical university (press release). Sejong: Ministry of Health and Welfare; 2020.
3. Organisation for Economic Co-operation and Development. OECD health statistics 2020: definitions, sources and methods [Internet]. Paris: Organisation for Economic Co-operation and Development. 2020 [cited 2020 Aug 31]. Available from: http://www.oecd.org/els/health-systems/Table-of-Content-Metadata-OECD-Health-Statistics-2020.pdf
4. Park JH, Lee JC. The lack of doctors, it’s just a political argument, not a truth [Internet]. Seoul: Research Institute for Healthcare Policy. 2020 [cited 2020 Nov 23]. Available from: https://rihp.re.kr/bbs/board.php?bo_table=report&wr_id=115
5. Ministry of Health and Welfare. OECD health statistics 2020 [Internet]. Sejong: Ministry of Health and Welfare. 2020 [cited 2020 Nov 23]. Available from: http://www.mohw.go.kr/upload/viewer/skin/doc.html?fn=1600308137859_20200917110219.pdf&rs=/upload/viewer/result/202011/
6. Organisation for Economic Co-operation and Development. Health care resources: physicians [Internet]. Paris: Organisation for Economic Co-operation and Development. 2020 [cited 2020 Nov 7]. Available from: http://stats.oecd.org
7. Statistics Korea. Status of manpower by region (doctor, pharmacist, etc.) [Internet]. Daejeon: Statistics Korea. 2020 [cited 2020 Nov 20]. Available from: https://kosis.kr/statHtml/statHtml.do?orgId=354&tblId=DT_HIRA4T&conn_path=I3
8. Ahn DS. Is the OECD average a bed for Procrustes? Doctors News 2020;Jul. 22. [cited 2020 Nov 20]. Available from: http://www.doctorsnews.co.kr/news/articleView.html?idxno=135460
9. Kim YK, Oh HJ, Yoon CH, Kim SY, Cho EB. A research on appropriate level of physician work force supply in the forthcoming ten years. Seoul: Research Institute for Healthcare Policy; 2013.
10. Oh YH. A study on the mid- to long-term supply and demand estimation of health and medical personnel: 2015-2030. Seoul: Korea Institute for Health and Social Affairs; 2014.
11. Ministry of Health and Welfare. A shortage of 158,000 nurses and 7,600 doctors is expected in 2030: the Ministry of Health and Welfare is taking measures to manage the supply and demand of medical personnel (press release). Sejong: Ministry of Health and Welfare; 2017.
12. Hong YC. Research on the adequacy of doctors to prepare for the future society. Health Policy Forum 2020;18:19-23.
13. Kim JH, Lee SM, Kwon HJ. Physician shortage and policy alternatives. Korean J Health Econ Policy 2020;26:15-38.
14. Oh YH, Jo JK, Kim JH, JI YG. Mid-to-long-term estimate of the supply and demand of health care personnel. Seoul: Korea Health Personnel Licensing Examination Institute, Korea Institute for Health and Social Affairs; 2010.
15. Jung HS, Kim JH, Park HG, Lee WJ, Han DJ. Future need and supply of practising doctors in total and by specialty. Wonju: Yonsei Institute for Health and Welfare; 2011.
16. Oh YH. The demand and supply of registered nurses in Korea and policy recommendations. Health Soc Welf Rev 2008;28:68-86.

17. Shin HS, Hong SY. The supply and demand for dentists in Korea. Health Soc Welf Rev 2007;27:81-102.

18. Ministry of Health and Welfare. Ministry of Health and Welfare white book 2019. Sejong: Ministry of Health and Welfare; 2020.
19. Lee JC, Kim SY, Kim KH, Seo KH, Kim HS. 2016 Korean physician survey. Seoul: Research Institute for Healthcare Policy; 2017.
20. Statistics Korea. Number of deaths and mortality by cause of death (236 items)/sex/age (5 years old) [Internet]. Daejeon: Statistics Korea. 2020 [cited 2020 Nov 20]. Available from: https://kosis.kr/statHtml/statHtml.do?orgId=101&tblId=DT_1B34E07&conn_path=I3
21. Statistics Korea. Status of reported overseas migration [Internet]. Daejeon: e-Nara Indicator. 2020 [cited 2020 Nov 20]. Available from: https://www.index.go.kr/potal/main/EachDtlPageDetail.do?idx_cd=1684
22. Ministry of Health, Labour and Welfare. 36th subcommittee on physicians’ supply and demand. Tokyo: Ministry of Health, Labour and Welfare; 2020.
Peer Reviewers’ Commentary
이 논문은 우리나라의 의사 인력의 현황을 분석하고, 의사 인력 수급 문제를 진단하기 위한 논문이다. 의료서비스 이용량과 활동 의사 수를 기준으로 의사의 생산성과 진료 일수를 4가지 시나리오로 구성하여 연도별 활동 의사 공급 추계와 필요(수요) 활동 의사를 비교한 실증적 연구방법을 사용하였다. 필요한 의사 수가 부족하다는 정부 주장에 대해서 OECD 통계의 단순 국가 간 비교는 무리가 있으며, 다양한 변수들(의료 제도, 인구 구조, 국민 건강수준, 의료 인프라, 접근성, 의료 재정, 지리적 여건 등)을 고려해야 함을 지적하고 있다. 또한, 의사 인력 수급 계획을 위해서 의사 인력 전담 기구를 설치하고 지속적인 의료 공급자 및 관련 단체와의 논의를 통해 중장기적인 수급 계획을 수립해야 함을 잘 제시해 주고 있는 시기적으로 적절하고 타당한 논문으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 0 Crossref
- Scopus
- 3,470 View
- 118 Download
-
Related articles in
J Korean Med Assoc -
Suggestion for the training policy of physician-scientists in Korea2024 February;67(2)
Survey study on the emotional labor of physicians in Korea2022 September;65(9)
Ilsun Yun, a pioneer of basic medical sciences in Korea2021 April;64(4)






