|
 |
- Search
| J Korean Med Assoc > Volume 64(12); 2021 > Article |
|
Abstract
Background: Enhanced recovery after surgery (ERAS) is a multidisciplinary and multimodal evidence-based approach aimed at improving the recovery of surgical patients. Successful implementation of ERAS protocols requires proper perioperative communication and collaboration among surgeons, anesthesiologists, nurses, and other medical personnel.
Current Concepts: The anesthesiologist is the clinical leader responsible for the ERAS program. Preoperative patient evaluation, optimization, and patient education are essential components of the ERAS program. The program also involves preoperative fasting and carbohydrate loading to minimize catabolic effects. Selection of an appropriate anesthetic regimen, fluid and temperature management, avoidance of intra/postoperative nausea and vomiting, and multimodal pain management are the key components of ERAS for which the anesthesiologist is responsible.
Discussion and Conclusion: Factors that enable the successful implementation of ERAS include the willingness to change to ERAS, formation of multidisciplinary teams to improve cooperation, and support from the hospital management, as well as standardization of order sets and care processes and the appropriate use of audits. As the leader of the ERAS team, the anesthesiologist should be actively involved in comprehensive management of the patient during the perioperative period.
Current Concepts: The anesthesiologist is the clinical leader responsible for the ERAS program. Preoperative patient evaluation, optimization, and patient education are essential components of the ERAS program. The program also involves preoperative fasting and carbohydrate loading to minimize catabolic effects. Selection of an appropriate anesthetic regimen, fluid and temperature management, avoidance of intra/postoperative nausea and vomiting, and multimodal pain management are the key components of ERAS for which the anesthesiologist is responsible.
Discussion and Conclusion: Factors that enable the successful implementation of ERAS include the willingness to change to ERAS, formation of multidisciplinary teams to improve cooperation, and support from the hospital management, as well as standardization of order sets and care processes and the appropriate use of audits. As the leader of the ERAS team, the anesthesiologist should be actively involved in comprehensive management of the patient during the perioperative period.
수술 후 회복 향상 프로그램(enhanced recovery after surgery, ERAS)은 지금으로부터 20년 전인 2001년, 유럽의 외과계 의사들에 의해 만들어지기 시작하였다. ERAS의 주술기 환자 관리는 기존의 접근방식과는 다른 면을 중요시하였고, 이를 통해 수술 후 환자의 회복 속도만이 아니라 회복의 질도 향상시키려고 하였다. ERAS의 접근방식은 다학제적(multidisciplinary), 다중적(multimodal), 근거중심 (evidence-based)이 핵심 요소라고 할 수 있다. 여기에 지속적인 감시(continuous audit)와 피드백을 추가하여 프로그램의 순응도를 높임으로써 지속적으로 호전된 임상 결과를 유지 또는 향상시킨다.
이 중 다학제적 접근방식은 성공적인 ERAS를 위한 가장 중요한 요소라고 할 수 있다[1]. ERAS를 이끄는 의료 지도자는 주로 외과 의사와 마취과 의사가 담당한다. ERAS 관리자는 주로 간호사가 담당하며, 프로그램의 원활한 시행을 위해 필요한 자원 및 승인 절차를 위한 작업을 한다. ERAS 코디네이터는 ERAS 시행에 있어서 중요한 동력 역할을 하는 데, 주로 간호사나 의사 보조자(physician assistant)가 담당한다. 이들은 지침 작성 및 배포, 각 부서에 대한 보고 및 피드백을 제공하고 ERAS 시행의 감사 역할도 담당한다. 또한 새로운 인력을 위한 교육을 하기도 한다. 그 외 영양사, 물리 치료사 등이 ERAS팀의 구성원이라고 할 수 있다[2].
2012년 대장절제술을 시작으로 현재까지 다양한 수술을 위한 ERAS 가이드라인이 발표되었다(Table 1). 이러한 ERAS 가이드라인은 수술의 종류에 따라 권고사항에 차이가 있으나, 큰 틀에서는 유사한 점이 많다. 이 논문에서는 다양한 ERAS 가이드라인에서 권고하고 있는 구성 요소들 중 마취와 관련된 공통된 요소들을 중심으로 정리하고, 특정 수술 에서 권고하고 있는 요소들도 간략히 살펴보고자 한다.
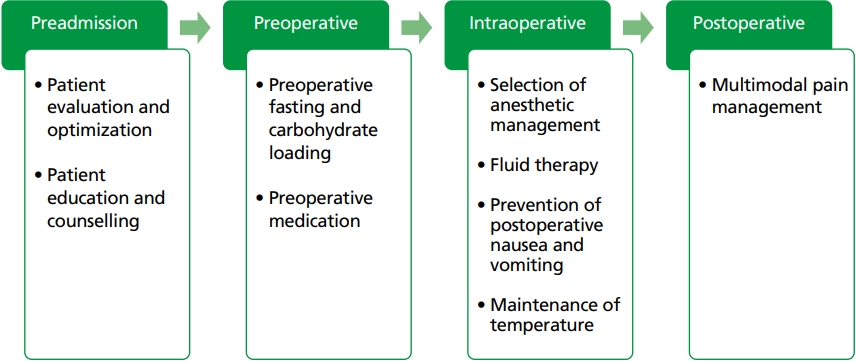
ERAS의 목적은 수술 환자의 통합적인 관리를 통해 회복의 질을 향상시키는 데 있다. 따라서 ERAS는 수술 전, 중, 후 동안 외래, 수술실, 회복실, 병동, 중환자실 등 다양한 장소에서 이루어진다. 시간과 장소에 따라 특수한 목적이 있고, 이를 달성하기 위해 전문적인 의료진들이 처방을 하고 환자들을 관리한다. 마취통증의학과 의사는 주로 수술 전 평가를 통해 환자의 상태를 파악하고, 수술을 위해 교정 가능한 부분을 교정하여 환자의 수술 위험도를 낮추며, 마취와 관련된 구성 요소들을 환자에게 설명하고 교육한다. 환자가 입원 후 수술 전에는 금식시간을 조정하며, 오심 및 구토, 통증 조절 등을 위한 술 전 약물 투여에 관여한다. 수술 중에는 마취방법 및 마취약제의 결정, 수액 투여, 오심 및 구토의 예방, 통증 조절, 체온 조절 등 전반적인 환자의 상태를 관리하여야 한다. 수술 후에는 다중적 통증 조절을 시행하여 아편 양제제의 사용량을 줄여 환자의 회복의 질을 향상시키는 데초점을 맞춘다(Figure 1).
수술 전 환자의 위험인자들을 평가하여 환자의 전신상태를 최적화시키는 것은 ERAS의 결과를 호전시킨다. 대표적인 교정 가능한 위험인자들은 흡연, 음주, 빈혈, 영양 및 대사상태이며, 최근에는 선행재활(prehabilitation)을 통하여 수술 후 신체 및 기능적 회복을 촉진한다. 흡연은 수술 후 창상 관련 합병증, 감염, 호흡기 합병증과 연관이 있는 것으로 알려져 있다[3]. 금연은 적어도 수술 4주 전부터 하는 것을 권고하고 있다. 또한 알코올 남용자들에게 금연과 마찬가지로 수술 4주 전부터 금주를 하도록 권고하고 있다[4,5]. 수술 전 빈혈은 수혈, 재원일수, 감염, 합병증, 재입원율을 높이는 것으로 알려져 있다[6]. 따라서 빈혈의 원인을 적극적으로 검사하고 수술 전에 교정하도록 권고한다. 수술 전 환자의 영양상태를 평가하여(혈청 알부민, 체중 감소 등), 영양 부족이 명백한 경우는 이를 교정하도록 권고하고 있다[7,8]. 한편, 비만수술 및 유방재건수술의 경우에는 수술 후 수술 부위 감염 등의 합병증을 감소시키기 위해 체중 감량을 권고하기도 한다[9,10]. 선행재활은 비교적 최근의 ERAS 가이드라인에서 권고하고 있는 항목으로 환자의 신체적, 기능적, 심리적 재활을 수술 전에 미리 시행하여 이들의 수술 후 회복을 촉진시키고자 한다[11]. 그러나 아직 선행재활에 대한 임상 데이터가 불충분하여 모든 수술 환자에게 권고되고 있지는 않다.
수술 전 환자 교육은 환자의 불안감을 낮추고, 수술 후 회복을 호전시키는 독립적 인자로 알려져 있다[12,13]. 따라서 ERAS의 모든 가이드라인에서 일관되게 환자 교육 및 상담을 권고하고 있다. 이는 이 항목을 시행하면서 발생하는 피해는 거의 없으며, 이득이 훨씬 크기 때문인데, 권고 수준도 최근 가이드라인에서 더 높아졌다. 초기에는 환자와의 대면 상담만을 강조하였으나, 최근에는 서면, 동영상, 체크리스트, 소프트웨어 어플리케이션 등 환자를 보다 효과적으로 교육하는 것을 넘어, ERAS에 환자가 주체적으로 참여할 수 있는 다양한 방법들이 제시되고 있다[14].
전통적으로 수술 전날 자정부터 금식을 하는 것은 위 내용물의 부피를 줄이고 산도를 낮추어 폐 흡인의 위험도를 낮추기 위한 것이었다[15]. 그러나 몇몇 무작위 배정 임상시험에서 자정부터 시행하는 긴 금식시간이 폐 흡인의 위험도를 줄이지 못한다는 결과를 발표하면서 수많은 마취과학회에서 가벼운 식사는 수술 6시간 전, 맑은 음료는 수술 2시간 전까지 금식을 하도록 지침을 변경하게 되었다[16,17]. 또한 수술 2시간 전 섭취하는 탄수화물 음료는 수술로 인한 단백질의 파괴, 인슐린 저항성의 증가를 억제하고, 환자들의 배고픔 및 불안감을 줄여주는 것으로 알려져, 많은 ERAS 가이드라인에서 비당뇨 환자에게 섭취하도록 권고하고 있다[18,19].
다만, 삼킴 곤란을 동반한 식도절제술과 비만수술과 같이 흡인의 위험도가 높은 환자들의 경우, 이들을 대상으로 시행한 임상 데이터가 적어서 수술 2시간 전 탄수화물 음료의 섭취에 주의가 필요하다.
수술 전 불안은 주술기 진통제의 요구량을 증가시키는 것으로 알려져 있다[20]. 그러나 벤조다이아제핀 (benzodiazepine) 계열의 항불안제제는 진정작용뿐만 아니라 인지기능 장애와 같은 수술 후 합병증을 유발할 수 있다[21]. 따라서 수술 전 불안은 약물치료보다는 환자 교육및 상담으로 해소하는 것을 권고하고 있다. 다만 간절제술및 식도절제술 전 경막외 카테터의 거치와 같은 시술을 하는 경우, 단기 작용 항불안제제의 사용을 고려해볼 수 있다. 다중적 통증 관리의 일환으로 수술 전 진통제를 복용하는 것을 많은 가이드라인에서 권고하는데, 파라세타몰 (paracetamol), 비스테로이드소염제, COX-2 억제제와 가바펜티노이드계(gabapentinoids)가 대표적이다. 수술 전 진통제의 복용은 수술 후 아편양제제의 요구량을 감소시켜 아편양제제로 인한 진정, 오심 및 구토 등의 부작용의 빈도를 줄여 환자의 회복을 호전시킨다[22,23]. 진통제의 적절한 용량 및 투여 시기는 환자의 나이, 간 및 신장 기능 등을 고려하여 투여하여야 한다. 수술 전 스테로이드의 투여는 오심 및 구토의 예방을 위한 다중적 관리를 위해 투여하기도 하지만, 간절제술의 경우 간 손상 및 술 중 스트레스를 줄이기 위해 비당뇨 환자에게 투여를 권고한다[24].
대부분의 가이드라인에서 특정 마취방법 및 마취제를 권고하지 않는다. 일반적으로 작용시간이 짧은 전신 마취제, 근 이완제, 및 아편양제제를 사용하되 수술 중 마취 심도 및신경근 차단 모니터링을 통해 마취 유지를 하도록 한다. 수술이 종료되면 사연속반응비가 0.9 이상으로 근 이완이 회복된 후 기관 내관을 발관하도록 한다. 전신 마취 중 기계 환기는 일회호흡량 5-8 mL/kg, 호기말양압 4-6 cm H₂O를 적용한다.
반면에 몇몇 가이드라인에서 조금 더 구체적인 마취방법을 권고하기도 한다. 비만수술의 경우 어려운 기도 관리에 유의해야 하고, 복강경수술 시 복강 내 압력을 줄이고 혈역 학적 안정성과 환기 및 산소화의 호전을 위해 깊은 근 이완과 폐 보호 환기 전략을 적용한다[25,26].
유방재건술의 경우 수술 후 오심 및 구토의 빈도를 낮출수 있는 전 정맥 마취(total intravenous anesthesia)를 권고하고 있다[27]. 폐수술 및 식도절제술의 경우 일측 폐 환기를 적용하는데, 환기 폐에는 일회호흡량 4-6 mL/kg과 호기 말양압 5-10 cm H₂O 정도를 적용하고 비환기 폐에는 5 cm H₂O의 지속기도양압을 적용하도록 권고한다[28-30]. 부인 과종양수술, 심장수술, 암세포축소수술 등에서 폐 보호 환기를 권고하고 있다. 제왕절개수술의 경우 전신 마취보다는 부위 마취를 더 선호하는데, 이는 신경축으로 주입하는 아편양제제가 수술 후 아편양제제의 사용량을 줄이고 수술 중후 산모의 진정을 줄여 아기와의 애착관계 형성에 유리하기 때문 이다[31-33].
수액의 과도한 주입으로 인한 조직의 부종이나, 저혈량증으로 인한 조직의 저관류는 모두 수술 후 임상적 결과에 나쁜 영향을 미친다. 따라서 수술 중 정상 혈량을 유지하는 것은 매우 중요한데, 적절한 수액의 균형을 맞추기 위해 심박 출량을 감시할 수 있는 모니터링 시스템을 사용하여 목표 지향 수액요법을 하는 것이 중등도 및 고위험 환자에서 권고된다.
수술 전, 오심 및 구토의 위험성에 대한 평가를 항상 실시하고 모든 환자에게 다중적 예방을 시행하도록 권고하고 있다. 위험인자(여성, 비흡연자, 수술 후 오심 및 구토를 경험하였거나 멀미를 하는 사람, 수술 후 아편양제제가 필요한 경우)를 두 가지 이상 가진 환자는 두 가지 다른 기전의 항구토제를, 세 가지 이상을 가진 환자는 두 가지 이상의 항구토제를 예방적으로 사용하도록 한다[36,37]. 아편양제제의 사용량은 오심 및 구토 발생의 위험성을 높이므로 다중적 통증 관리를 통해 아편양제제의 사용량을 줄이고 전 정맥 마취의 적용도 고려할 수 있다[38]. 제왕절개수술을 부위 마취로 시행하는 경우 저혈압의 발생이 많은데, 이는 수술 중후 오심 및 구토 발생을 유발하므로 수액 주입과 함께 페닐에프린 (phenylephrine), 노르에피네프린(norepinephrine)의 예방적 지속 주입을 권고한다[39].
수술 중 낮은 수술실 온도와 마취로 인한 체온 조절 반응의 장애 때문에 환자에게 저체온이 발생한다. 저체온은 간과 하기 쉬운 합병증이지만 약물 대사 이상, 창상 감염, 심혈관 합병증의 증가 및 혈액응고장애 등을 유발하여 주술기 환자의 회복을 저해한다[40,41]. 따라서 저체온이 발생하지 않도록 적극적인 예방이 중요한데, 수술실의 적절한 온도 유지와 함께 공기예열시스템(forced air warming system), 온수 매트 및 수액가온기구(fluid warming system) 등을 사용하여 체온을 36℃ 이상으로 유지하는 것을 권고한다[42]. 심장수술의 경우 심폐우회술 이탈 후 체온을 다시 올리는데, 이 때 과도하게 체온이 상승되면(>37.9℃) 인지장애, 감염, 신 기능 손상 등의 합병증을 유발하므로 서서히 체온을 올리며 고체온증이 발생하지 않도록 유의한다[43,44].
다중적 통증 관리는 ERAS의 핵심적인 요소 중 하나로 통증을 보다 효과적으로 완화하면서 아편양제제의 사용량 및부작용을 줄여 환자의 회복을 호전시킨다. 통증 관리는 수술에 따라 특정 방법을 권고하고 있으나, 일반적으로 아편양제제와 함께 아세트아미노펜(acetaminophen), 비스테로이드소염제, 가바펜티노이드, COX-2 억제제, 덱사메타손 (dexamethasone), 케타민(ketamine) 등의 비마약성 진통제와 신경축(neuraxial) 및 말초신경 차단, 국소마취제 침윤(local anesthetic infiltration) 등의 부위 마취를 모두 함께 적용한다. 비마약성 진통제는 수술 전부터 수술 중 및 수술 후까지 규칙적으로 복용하는 것이 아편양제제의 복용을 더 효과적으로 줄일 수 있는 것으로 알려져 있다. 복부 및 흉부수술의 경우 흉부 경막외 진통이 전통적으로 권고되었으나, 최근 의료기술의 발달과 함께 배가로근막(transversus abdominis plane) 및 척추 주위(paravertebral) 차단, 국소 마취제의 지속적 창상 주입, 척수강 내 아편양제제 주입 등이 경막외 진통을 대체하고 있다[31,45-47].
ERAS는 근거중심의 표준화된 가이드라인에 따라 수술 환자들을 통합적으로 관리하여 수술 후 회복의 질을 향상시키는 프로그램이다. 이미 수많은 연구에서 ERAS의 역할이 증명이 되었지만 실제로 ERAS를 시행하는 병원은 많지 않다. 여러 가지 원인들이 있지만 그 중 가장 중요한 것은 의료진이 진료 관행을 바꾸는 데 어려움을 느끼기 때문이다. 따라서 ERAS를 성공적으로 시행하기 위해서는 마취통증의학과 의사뿐 아니라 외과 의사를 비롯한 ERAS팀의 진료의 변화에 대한 긍정적이고 적극적인 자세가 중요하다. 그리고 ERAS팀 간의 소통과 협업을 통해 지속적으로 ERAS 프로토콜을 업데이트하고 순응도를 감시하여야 한다. 또한 병원의 재정 지원도 필요하다. 마취통증의학과 의사는 수술 중 환자 관리를 넘어 통합적인 주술기 환자 관리에 적극적으로 관여하여야 한다. 수술 전 환자의 전신상태의 평가 및 최적화, 그리고 환자 교육 및 상담을 위한 마취 전 외래와, 주술기 동안의 다중적 통증 관리를 위한 급성 통증 조절팀은 마취통증의학과 의사가 ERAS에 적극적으로 참여할 수 있는 기반이 될 수 있으므로 이들의 운영을 고려해볼 수 있다[48].
Table 1.
List of Enhanced Recovery After Surgery Society guidelines
References
1. Gotlib Conn L, McKenzie M, Pearsall EA, McLeod RS. Successful implementation of an enhanced recovery after surgery programme for elective colorectal surgery: a process evaluation of champions’ experiences. Implement Sci 2015;10:99.



2. Ljungqvist O, Scott M, Fearon KC. Enhanced recovery after surgery: a review. JAMA Surg 2017;152:292-298.


3. Gronkjaer M, Eliasen M, Skov-Ettrup LS, Tolstrup JS, Christiansen AH, Mikkelsen SS, Becker U, Flensborg-Madsen T. Preoperative smoking status and postoperative complications: a systematic review and meta-analysis. Ann Surg 2014;259:52-71.

4. Tonnesen H, Nielsen PR, Lauritzen JB, Moller AM. Smoking and alcohol intervention before surgery: evidence for best practice. Br J Anaesth 2009;102:297-306.


5. Sorensen LT. Wound healing and infection in surgery: the pathophysiological impact of smoking, smoking cessation, and nicotine replacement therapy: a systematic review. Ann Surg 2012;255:1069-1079.

6. Munoz M, Acheson AG, Bisbe E, Butcher A, Gomez-Ramirez S, Khalafallah AA, Kehlet H, Kietaibl S, Liumbruno GM, Meybohm P, Rao Baikady R, Shander A, So-Osman C, Spahn DR, Klein AA. An international consensus statement on the management of postoperative anaemia after major surgical procedures. Anaesthesia 2018;73:1418-1431.



7. Weimann A, Braga M, Harsanyi L, Laviano A, Ljungqvist O, Soeters P; DGEM (German Society for Nutritional Medicine), Jauch KW, Kemen M, Hiesmayr JM, Horbach T, Kuse ER, Vestweber KH; ESPEN (European Society for Parenteral and Enteral Nutrition). ESPEN guidelines on enteral nutrition: surger y including organ transplantation. Clin Nutr 2006;25:224-244.


8. Schindler K, Pernicka E, Laviano A, Howard P, Schutz T, Bauer P, Grecu I, Jonkers C, Kondrup J, Ljungqvist O, Mouhieddine M, Pichard C, Singer P, Schneider S, Schuh C, Hiesmayr M; NutritionDay Audit Team. How nutritional risk is assessed and managed in European hospitals: a survey of 21,007 patients findings from the 2007-2008 cross-sectional nutritionDay survey. Clin Nutr 2010;29:552-559.


9. Gerber P, Anderin C, Gustafsson UO, Thorell A. Weight loss before gastric bypass and postoperative weight change: data from the Scandinavian Obesity Registry (SOReg). Surg Obes Relat Dis 2016;12:556-562.


10. Chung CU, Wink JD, Nelson JA, Fischer JP, Serletti JM, Kanchwala SK. Surgical site infections after free flap breast reconstruction: an analysis of 2,899 patients from the ACS-NSQIP datasets. J Reconstr Microsurg 2015;31:434-441.


11. Silver JK, Baima J. Cancer prehabilitation: an opportunity to decrease treatment-related morbidity, increase cancer treatment options, and improve physical and psychological health outcomes. Am J Phys Med Rehabil 2013;92:715-727.

12. Jordan RW, Smith NA, Chahal GS, Casson C, Reed MR, Sprowson AP. Enhanced education and physiotherapy before knee replacement; is it worth it? A systematic review Physiotherapy 2014;100:305-312.


13. McDonald S, Page MJ, Beringer K, Wasiak J, Sprowson A. Preoperative education for hip or knee replacement. Cochrane Database Syst Rev 2014;(5):CD003526.

14. Hibbard JH, Greene J. What the evidence shows about patient activation: better health outcomes and care experiences; fewer data on costs. Health Aff (Millwood) 2013;32:207-214.


15. Sarin A, Chen LL, Wick EC. Enhanced recovery after surgery. Preoperative fasting and glucose loading. A review. J Surg Oncol 2017;116:578-582.


16. Brady M, Kinn S, Stuart P. Preoperative fasting for adults to prevent perioperative complications. Cochrane Database Syst Rev 2003;(4):CD004423.

17. Practice guidelines for preoperative fasting and the use of pharmacologic agents to reduce the risk of pulmonary aspiration: application to healthy patients undergoing elective procedures: an updated report by the American Society of Anesthesiologists Task Force on preoperative fasting and the use of pharmacologic agents to reduce the risk of pulmonary aspiration. Anesthesiology 2017;126:376-393.

18. Bilku DK, Dennison AR, Hall TC, Metcalfe MS, Garcea G. Role of preoperative carbohydrate loading: a systematic review. Ann R Coll Surg Engl 2014;96:15-22.



19. Henriksen MG, Hessov I, Dela F, Hansen HV, Haraldsted V, Rodt SA. Effects of preoperative oral carbohydrates and peptides on postoperative endocrine response, mobilization, nutrition and muscle function in abdominal surgery. Acta Anaesthesiol Scand 2003;47:191-199.


20. Ip HY, Abrishami A, Peng PW, Wong J, Chung F. Predictors of postoperative pain and analgesic consumption: a qualitative systematic review. Anesthesiology 2009;111:657-677.

21. Gaulton TG, Wunsch H, Gaskins LJ, Leonard CE, Hennessy S, Ashburn M, Brensinger C, Newcomb C, Wijeysundera D, Bateman BT, Bethell J, Neuman MD. Preoperative sedativehypnotic medication use and adverse postoperative outcomes. Ann Surg 2021;274:e108-e114.


22. Toms L, McQuay HJ, Derry S, Moore RA. Single dose oral paracetamol (acetaminophen) for postoperative pain in adults. Cochrane Database Syst Rev 2008;(4):CD004602.

23. Mishriky BM, Waldron NH, Habib AS. Impact of pregabalin on acute and persistent postoperative pain: a systematic review and meta-analysis. Br J Anaesth 2015;114:10-31.


24. Richardson AJ, Laurence JM, Lam VW. Use of pre-operative steroids in liver resection: a systematic review and meta-analysis. HPB (Oxford) 2014;16:12-19.


25. Futier E, Constantin JM, Paugam-Burtz C, Pascal J, Eurin M, Neuschwander A, Marret E, Beaussier M, Gutton C, Lefrant JY, Allaouchiche B, Verzilli D, Leone M, De Jong A, Bazin JE, Pereira B, Jaber S; IMPROVE Study Group. A trial of intraoperative low-tidal-volume ventilation in abdominal surgery. N Engl J Med 2013;369:428-437.


26. Carron M, Gasparetto M, Vindigni V, Foletto M. Laparoscopic surgery in a morbidly obese, high-risk cardiac patient: the benefits of deep neuromuscular block and sugammadex. Br J Anaesth 2014;113:186-187.


27. Hong JY, Kang YS, Kil HK. Anaesthesia for day case excisional breast biopsy: propofol-remifentanil compared with sevoflurane-nitrous oxide. Eur J Anaesthesiol 2008;25:460-467.

28. Brassard CL, Lohser J, Donati F, Bussieres JS. Step-by-step clinical management of one-lung ventilation: continuing professional development. Can J Anaesth 2014;61:1103-1121.


29. Michelet P, D’Journo XB, Roch A, Doddoli C, Marin V, Papazian L, Decamps I, Bregeon F, Thomas P, Auffray JP. Protective ventilation influences systemic inflammation after esophagectomy: a randomized controlled study. Anesthesiology 2006;105:911-919.


30. Verhage RJ, Boone J, Rijkers GT, Cromheecke GJ, Kroese AC, Weijs TJ, Borel Rinkes IH, van Hillegersberg R. Reduced local immune response with continuous positive airway pressure during one-lung ventilation for oesophagectomy. Br J Anaesth 2014;112:920-928.


31. Dahl JB, Jeppesen IS, Jorgensen H, Wetterslev J, Moiniche S. Intraoperative and postoperative analgesic efficacy and adverse effects of intrathecal opioids in patients undergoing cesarean section with spinal anesthesia: a qualitative and quantitative systematic review of randomized controlled trials. Anesthesiology 1999;91:1919-1927.


32. Girgin NK, Gurbet A, Turker G, Aksu H, Gulhan N. Intrathecal morphine in anesthesia for cesarean delivery: dose-response relationship for combinations of low-dose intrathecal morphine and spinal bupivacaine. J Clin Anesth 2008;20:180-185.


33. Bavaro JB, Mendoza JL, McCarthy RJ, Toledo P, Bauchat JR. Maternal sedation during scheduled versus unscheduled cesarean delivery: implications for skin-to-skin contact. Int J Obstet Anesth 2016;27:17-24.


34. Hughes MJ, Ventham NT, Harrison EM, Wigmore SJ. Central venous pressure and liver resection: a systematic review and meta-analysis. HPB (Oxford) 2015;17:863-871.



35. Dunki-Jacobs EM, Philips P, Scoggins CR, McMasters KM, Martin RC 2nd. Stroke volume variation in hepatic resection: a replacement for standard central venous pressure monitoring. Ann Surg Oncol 2014;21:473-478.


36. Apfel CC, Heidrich FM, Jukar-Rao S, Jalota L, Hornuss C, Whelan RP, Zhang K, Cakmakkaya OS. Evidence-based analysis of risk factors for postoperative nausea and vomiting. Br J Anaesth 2012;109:742-753.


37. Gan TJ, Diemunsch P, Habib AS, Kovac A, Kranke P, Meyer TA, Watcha M, Chung F, Angus S, Apfel CC, Bergese SD, Candiotti KA, Chan MT, Davis PJ, Hooper VD, LagooDeenadayalan S, Myles P, Nezat G, Philip BK, Tramer MR; Society for Ambulatory Anesthesia. Consensus guidelines for the management of postoperative nausea and vomiting. Anesth Analg 2014;118:85-113.


38. Feldheiser A, Aziz O, Baldini G, Cox BP, Fearon KC, Feldman LS, Gan TJ, Kennedy RH, Ljungqvist O, Lobo DN, Miller T, Radtke FF, Ruiz Garces T, Schricker T, Scott MJ, Thacker JK, Ytrebo LM, Carli F. Enhanced Recovery After Surgery (ERAS) for gastrointestinal surgery, part 2: consensus statement for anaesthesia practice. Acta Anaesthesiol Scand 2016;60:289-334.


39. Chooi C, Cox JJ, Lumb RS, Middleton P, Chemali M, Emmett RS, Simmons SW, Cyna AM. Techniques for preventing hypotension during spinal anaesthesia for caesarean section. Cochrane Database Syst Rev 2020;(7):CD002251.


40. Rajagopalan S, Mascha E, Na J, Sessler DI. The effects of mild perioperative hypothermia on blood loss and transfusion requirement. Anesthesiology 2008;108:71-77.


42. Madrid E, Urrutia G, Roque i Figuls M, Pardo-Hernandez H, Campos JM, Paniagua P, Maestre L, Alonso-Coello P. Active body surface warming systems for preventing complications caused by inadvertent perioperative hypothermia in adults. Cochrane Database Syst Rev 2016;(4):CD009016.


43. Grocott HP, Mackensen GB, Grigore AM, Mathew J, Reves JG, Phillips-Bute B, Smith PK, Newman MF; Neurologic Outcome Research Group (NORG); Cardiothoracic Anesthesiology Research Endeavors (CARE) Investigators’ of the Duke Heart Center. Postoperative hyperthermia is associated with cognitive dysfunction after coronary artery bypass graft surgery. Stroke 2002;33:537-541.


44. Newland RF, Baker RA, Mazzone AL, Quinn SS, Chew DP; Perfusion Downunder Collaboration. Rewarming temperature during cardiopulmonary bypass and acute kidney injury: a multicenter analysis. Ann Thorac Surg 2016;101:1655-1662.


45. Siddiqui MR, Sajid MS, Uncles DR, Cheek L, Baig MK. A meta-analysis on the clinical effectiveness of transversus abdominis plane block. J Clin Anesth 2011;23:7-14.


46. Ding X, Jin S, Niu X, Ren H, Fu S, Li Q. A comparison of the analgesia efficacy and side effects of paravertebral compared with epidural blockade for thoracotomy: an updated metaanalysis. PLoS One 2014;9:e96233.



Peer Reviewers’ Commentary
이 논문은 수술 후 회복향상 프로그램(ERAS)의 다양한 가이드라인에서 권고하고 있는 구성 요소들 중에서 마취와 관련된 공통된 요소들을 중심으로 정리하고 특정 수술에서 권고하고 있는 요소들을 정리하여 설명해 주고 있다. ERAS의 마취 관련 요소로서 입원 전 환자 전신상태의 최적화, 수술 직전 금식 시간의 최소화 및 탄수화물 음료 섭취, 수술 중 마취 방법 및 마취 약제의 결정, 수액 투여, 오심 및 구토의 예방, 적극적 체온 유지, 그리고 수술 후 다중적 통증 조절을 시행 등에 대해 근거와 함께 구체적 방법을 제시하고 있다. 또한, 마취통증의학과 의사가 수술 중 환자 관리를 넘어 통합적인 수술전후기 환자 관리에 적극적으로 참여하기 위해 수술 환자 교육 및 상담을 위한 마취 전 외래를 운영하고 수술 후 다중적 통증 관리를 위한 급성 통증 조절팀을 운영할 것을 제안하고 있다. 이 논문은 ERAS를 성공적으로 시행하기 위해 마취통증의학과 의사가 적극적으로 참여하는 방법을 적절히 제시하고 있는 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 0 Crossref
- Scopus
- 3,215 View
- 133 Download
-
Related articles in
J Korean Med Assoc -
Enhanced recovery after surgery: importance of compliance audits2021 December;64(12)
Enhanced recovery after surgery: operation-related factors2021 December;64(12)