한국 고압 의학의 현황 및 발전 방향
Current status and development direction of hyperbaric medicine in Korea
Article information
Trans Abstract
Background
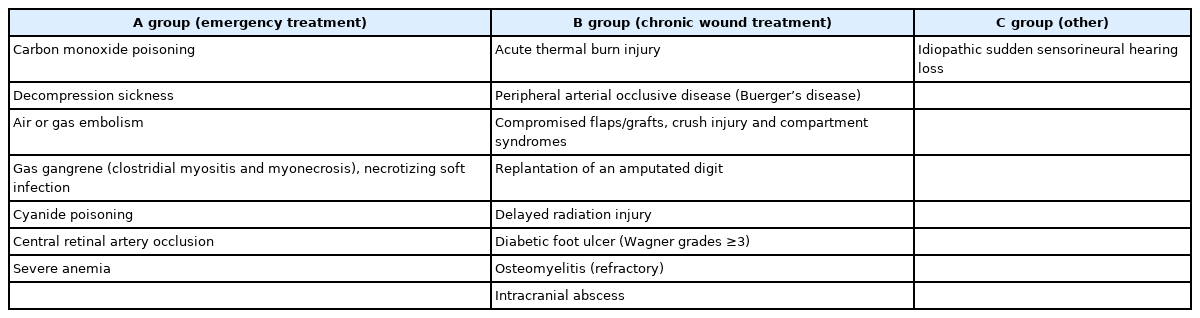
The indications of hyperbaric oxygen therapy (HBOT) covered by the health insurance in Korea increased to 16 in 2019, which includes acute central retinal artery obstruction within 24 hours of vision loss; anemia due to excessive bleeding, since blood transfusion is impractical; chronic refractory osteomyelitis (Wagner grade ≥3); and intracranial abscess.
Current Concepts
HBOT affects the treatment in the primary and secondary mechanisms. According to the Boyle’s law, the primary mechanism is important in treating decompression sickness and intravascular air embolism by decreasing the volume of air bubbles when pressure increases, whereas the secondary mechanism involves hyperoxygenation of the primary mechanism and various effects, such as vasoconstriction, angiogenesis, immune function enhancement, reperfusion injury prevention, antimicrobial action, and gas washout effect, occur. In the past 5 years, domestic HBOT has made significant progress. However, there are many non-therapeutic lowpressure HBOT facilities that are limited by insurance coverage issues, quality equipment management, and medical personnel in HBOT facilities.
Discussion and Conclusion
To solve the problem, the introduction of the definition of therapeutic hyperbaric pressure and certification system of HBOT facilities must be initiated. Moreover, the system should be improved so that insurance can be applied for a more indication of HBOT.
서론
미국 잠수고압의학회(Undersea and Hyperbaric Medicine Society)에서는 고압산소치료를 고압산소치료기 안에서 환자에게 1기압 이상의 100% 산소를 간헐적으로 투여하는 치료법으로 정의하고 있다. 임상적 효과를 위해서는 100% 산소를 최소 1.4 기압 이상 치료해야 한다[1]. 또한 2018년 미국 잠수고압의학회의 position statement상 임상적 의의를 가지기 위해서는 치료적 고압의 정의를 2.0기압에서 치료해야 한다고 선언하였다[2]. 이런 고압산소치료를 이해하기 위해서는 압력 변화에 따른 효과와 산소의 기능에 대해서 이해해야 한다. 정상 기압에서 흡기 후에 체내로 들어온 산소는 약 98% 이상 헤모글로빈에 결합하여 운반되고 나머지 소수의 산소만 혈장에 용해되어 운반되게 된다. 보일은 일정 온도에서 주어진 기체의 부피는 압력에 반비례한다고 1670년 처음으로 보고했다. 헨리의 법칙에 따라 기체의 부분 압력이 높으면 높을수록 액체나 조직에 용해되는 기체의 양은 증가한다[3]. 기압이 올라가면서 같이 높아진 혈장의 산소 분압은 헤모글로빈이 완전히 없어도 대사기능을 유지할 수 있을 만큼 산소를 공급할 수 있으며, 이러한 점은 고압산소치료의 근간이 되고 있다[4].
고압산소치료의 기전
고압산소치료는 일차 기전과 이차 기전에 의해 치료의 효과가 나타난다. 일차적 기전은 직접적으로 보일의 법칙에 따라 압력이 증가하면 기포 부피에 감소하여 감압병, 혈관내 기체 색전증 치료에 중요하게 작용한다. 그리고 헨리의 법칙에 따라 혈장에 용해되는 산소량이 증가하면서 과산소화에 환경에 의해 산소가 부족한 조직에 즉각적으로 산소를 직접 공급하게 되어 급성기 상처, 급성 출혈 등에 치료에 중요한 역할을 한다[3,4]. 이 과산소화 환경에 의해 이차 기전이 나타나고 여러 가지 효과가 나타나게 된다. 이차 기전은 일차 기전의 과산소화로 인해 발생하게 되고 혈관 수축, 혈관 신생, 면역기능 강화, 재관류 손상 방지, 항 미생물 작용, 기체 유실 효과 등의 다양한 효과가 나타난다. 이러한 이차 기전은 여러 번의 치료를 반복적으로 시행해서 과산소화된 환경에 환자를 지속적으로 노출시켜 조직 내 용존 산소 증가로 인한 축척 효과로 일어난다. 먼저 첫 번째 이차 기전은 혈관 수축이다. 고압산소치료는 교감신경을 통해 혈관을 수축시키고 혈류량을 감소시킨다. 대신에 조직 내에 용존 산소가 많이 있어 산소 분압은 유지하게 된다. 혈관 수축은 혈관에 의한 부종을 감소시켜 압궤 손상, 구획증후근, 화상, 재이식술에 치료 효과에 도움이 되고, 또한 세포 독성에 의한 부종도 감소시켜 뇌, 척수, 방사능에 의한 허혈성 질환에 도움이 되는 것으로 알려져 있다[5,6]. 다음은 상처 치유와 관련 환자의 세포기능 강화이다. 고압산소치료는 손상된 조직의 미토콘드리아가 대사 작용을 할 수 있게끔 산소를 공급해 주고 이로 인해 혈관 생성과 관련된 섬유아세포와 콜라겐 생성[7-9], 백혈구의 살균작용[10] 조골세포 자극 및 파골세포억제의 기능을 강화하게 되어[11,12], 상처 치유에 도움이 되고 있다. 그리고 고압산소치료는 미생물 독성 물질 생성을 막고 이미 만들어진 독성 물질도 비활성화시키고 항생제의 효과도 증가시켜 항 미생물 효과를 보이게 된다[13-18]. 그리고 이 치료는 재관류에 의한 악영향을 막는다. Betaintegrin을 비활성화시켜 백혈구가 내피에 붙는 것을 막아주고[19,20], superoxide dismutase 및 peroxides와 같은 활성산소 제거제를 생성하는 데 도움이 된다[21-23]. 마지막으로, 가스 유실 기전으로 인체 내에서 한 종류의 기체를 충분히 공급하여 넘치게 되면 다른 종류의 기체들을 씻어내게 된다. 이로 인해 감압병, 가스 중독 환자에게 효과가 있는 것으로 알려져 있다[24,25].
고압 의학의 국내 현황
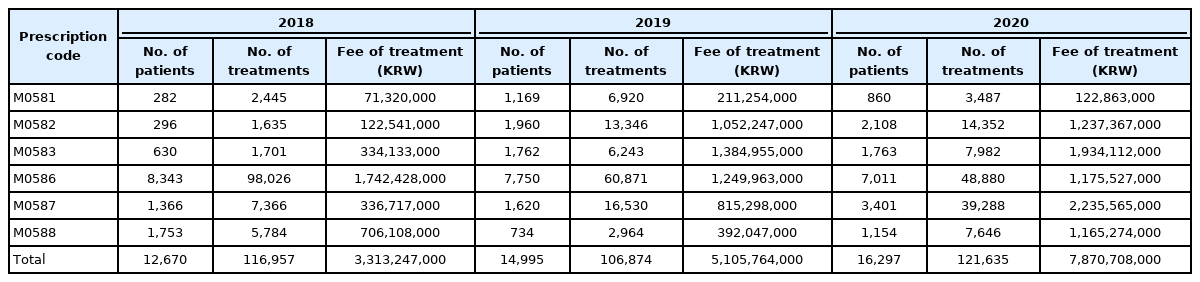
2022년 현재 국내 고압산소치료 급여 적응증은 2019년에 시력 소실 24시간 이내 급성기 중심 망막 동맥 폐쇄, 수혈이 불가능한 경우의 과도한 출혈에 의한 빈혈, 당뇨병성 족부궤양(Wagner grade 3 이상), 치료에 반응하지 않는 만성 난치성 골수염, 두개 내 농양 5개가 추가되어 총 16가지의 질환이 적응증에 해당된다(Table 1). 최근 건강보험심사평가원의 보건의료 빅데이터에 의하면 2018년 환자 수 12,670명, 치료 건수 116,957건, 치료 비용 3,313,247,000원에서 2020년 환자 수 16,297명, 치료 건수 121,635건, 치료 비용 7,870,708,000원으로 증가하였다. 최근 3년간 총인원, 총 시행 건수, 총 급여 비용 등 모두 증가하였다(Table 2).
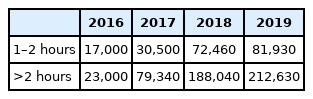
대한고압의학회에서 조사한 임상적 치료 효과가 있다고 알려진 2.0기압 이상의 치료가 가능한 고압산소치료기 배치 현황의 2017년 첫 조사 후 2021년까지의 세 번의 조사 결과 관련 의료기관 수는 21개소에서 50개소로 늘어났고, 다인용 고압산소치료기는 12기에서 30기로 증가하였고, 일인용 고압산소치료기는 13기에서 43기로 증가하였다. 고압산소치료가 가능한 의료기관 구성은 상급종합병원급은 8개소에서 13개소, 종합병원급은 3개소에서 17개소, 병원 및 기타 의료기관은 10개소에서 20개소로 증가하였다(Table 3). 현재 2016년 이후 고압산소치료의 수가 인상이 지속적으로 이뤄져 상급종합병원/종합병원 응급환자 기준 1시간에서 2시간 치료의 경우에는 2016년 17,000원, 2019년 81,930원, 2시간 초과 시행의 경우에는 2016년 23,000원에서 2019년 212,630원으로 큰 폭으로 증가하였다(Table 4). 적응증 증가와 대폭적인 수가 상승으로 고압산소치료를 시행 환자와 건수, 시행 의료기관이 늘어난 것으로 보인다.
고압산소치료 관련 인증제도
1. 고압산소치료 관련 인력 교육
적절한 고압산소치료의 처방, 응급 고압산소치료 중환자의 진료, 치료 중 발생 가능한 응급상황과 화재와 같은 치료기 내에서의 안전 확보를 위해 전문의, 간호사, 응급구조사, 시설 운용사 대상의 교육을 필요로 할 것이다. 미국 잠수고압의학회의 경우 고압의학전문의와 고압전문간호사, 기사가 양성화되어 있으며, 고압의학전문의의 경우는 우리나라의 세부전문의와 같은 교육체계를 가지고 운영되고 있다[26]. 또한 고압의학센터는 국가 인증에 따라서 상당히 강력하게 인증하고 운영하고 있는 상황이고, 이는 그간의 안전성 문제로 화재, 폭발 등의 사고가 있었으며, 인증 후에 발생 건수가 감소했고 중환자 치료에도 문제가 없었다고 한다[27,28]. 하지만 지난 30년간 국내에는 고압산소치료를 위한 공인된 교육이나 인증제도는 전혀 없었다. 다행히 국가 인증과정은 아니지만 2016년도부터 국내 고압산소치료 관련 전문가 양성 교육이 대한응급의학회 산하단체인 대한고압의학회에서 유일하게 실시하고 있으며, 현재까지 5번의 전문의, 5번의 간호사, 응급구조사, 시설 운용사, 2번의 전공의를 위한 고압산소치료 및 챔버 운용 교육이 시행되었다. 교육 내용은 인증 전문의 제도를 위해 의사를 대상으로 고압 의학에 대한 연수 강좌를 실시하였고, 주요 내용은 고압 의학의 기본 원리와 기전, 적응 질환별 고압산소치료의 적용, 합병증과 응급상황 대처법, 중환자 간호, 고압산소치료기 작동법 교육 등으로 이루어졌다. 2020년까지는 2일 과정, 의사협회 연수 평점 기준 12학점으로 진행되었고, 작년에는 18학점 3일 과정 교육으로 확대되어 시행되었다.
2019 보건복지부 보고서에 의하면 이러한 교육을 바탕으로 고압산소치료 인증 인력 제도를 제안하였고, 고압 의학 인증 전문의 제도의 경우에는 다음과 같은 조건을 제시하였다[27]. 학회에서 지정하는 과목의 전문의 자격증, 대한고압의학회 인증 시설에서 1년 이상의 임상 경험, 학회에서 인증하는 연수 강좌 수강, 5년마다 자격을 갱신, 특정 수준의 연수 강좌 평점을 획득하면 유지, 그리고 고압 의학 인증 운용사(간호사, 응급구조사)의 경우에는 임상 경력 2년 이상, 대한고압의학회 인증 시설에서 1년 이상의 경험, 학회에서 지정하는 연수 강좌 수강, 5년마다 자격을 갱신, 특정 수준의 연수 강좌 평점을 획득하면 유지의 조건을 제시하였다.
2. 고압산소치료를 위한 인증 의료기관 수준
앞에서 언급한 것처럼 미국과 유럽의 인증 평가 기준과 복지부 보고서를 참고하여 앞으로 고압산소치료 가능 의료기관에 대해 치료 가능 범위에 따른 고압산소치료 기관별 정의 및 역할 범위는 다음과 같다[29,30]. Level 1 기관은 중증 환자의 치료가 24시간/365일 가능한 시설, Level 2 기관은 치료는 24시간/365일 가능하나, 중증 환자의 치료는 제한적인 시설, Level 3 기관은 치료가 24시간 불가능한, 외래 기반의 시설로 제안한다. 이러한 고압산소치료 가능 의료기관의 적정 인력의 산출 근거는 24시간 운영 및 주간 52시간 근무 원칙에 기반, 대기 근무 또한 근무시간으로 포함한다. 인력 종류별 역할은 다음과 같이 제안한다. 고압 의학 인증 전문의는 환자 치료 시 센터에 상주하며 발생 가능한 응급상황에 대비하고, 환자 발생 시 치료 여부 결정 및 적정 치료 프로토콜을 처방하도록 한다. 인증 운용사(간호사, 응급구조사) 중 간호사는 기본적인 간호 활동, 내부 보조자(inside attendant), 고압산소치료기 조작 등 수행, Level 1 의료기관에서는 한 근무시간에 최소 1명 이상 근무를 권고하고 있다. 응급구조사의 경우 내부 보조자의 역할, 기기 작동, 진료 보조 등의 역할을 수행한다. 그 외 고압치료센터 교육 코디네이터, 안전관리자 등을 둔다. 최종적으로 고압산소치료센터에 근무하는 모든 직종은 효과적인 환자 치료와 안전을 위해 직종별 특정 교육을 이수하고 일정기간마다 보수 교육을 받도록 한다.
3. 고압산소치료 시설의 인증 평가 기준
이러한 인증 체계는 고압산소치료의 품질을 향상시키고, 안전성을 담보하며, 불필요한 재원 낭비를 예방할 것이다. 하지만 결국 고난이도의 환자 치료를 가능하게 하는 수단이나, 인증의 절차가 어렵고, 이를 통과하기 위한 인력/장비/운영 규칙 등을 충족해야 하기 때문에 결국 인증은 수가의 상승이 동반되어야 한다. 이를 위해서는 결국 국가의 지원이 필요한 상황이다.
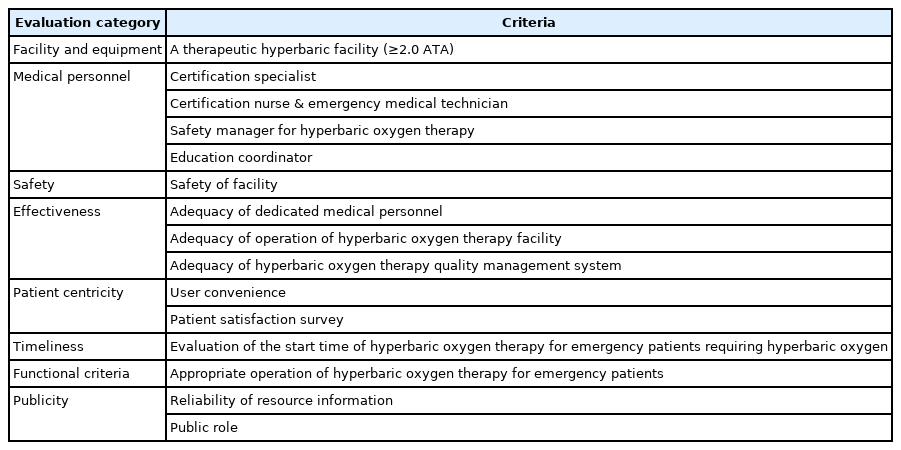
복지부 보고서에 따른 인증 평가를 인한 기준은 다음과 같다[29]. 인증 평가 기준은 안전성, 효과성, 환자 중심성, 적시성, 기능성, 공공성의 6가지로 나누어진다. 첫 번째, 안전성은 고압산소치료센터 내원 환자, 보호자 및 의료진이 매우 드물게 발생할 수 있는 고압산소치료기의 폭발에 의한 화재 위협에서 벗어나 안전한 환경에서 응급의료를 제공하거나, 제공받도록 하는 데에 있다. 두 번째, 효과성은 크게 세가지 기준으로 평가된다. 의료 인력의 적절성은 의료진의 피로에 의한 의료 과오의 위험성을 방지하고 고압치료센터 내원 환자 수에 따라 적절한 의료 인력의 확보를 유도함을 목적으로 한다. 고압치료시설의 운용의 적절성은 응급환자 내원 시 24시간 치료가 수행되고 있는지를 검사실 인력 상주 및 야간 치료 수행량을 확인하여 응급치료의 신속성을 보장한다. 고압산소치료 질 관리 체계의 적절성은 서비스 질 관리를 통하여 고압산소치료센터 자원 정보의 효율적 제공 및 운영으로 고압치료센터에 내원하는 환자에게 제공되는 진료 서비스의 질 개선을 도모한다. 세 번째, 환자 중심성은 이용자 편리성, 환자 만족도 조사로 이루어진다. 네 번째, 적시성의 경우에는 고압산소치료 시작까지의 시간 증가는 고압산소치료가 필요한 중증 환자의 예후에 영향을 미치므로 이를 개선하며 중증환자에 대한 진료의 신속성의 유도하도록 했다. 다섯 번째, 기능성 영역에서 응급, 중증 환자 전용 고압산소치료 시설이 실제 응급환자, 중증 환자 전담 시설로 운영되고 있는지 측정한다. 여섯 번째, 공공성 영역은 자원 정보 신뢰도와 공공 역할의 수행의 기준으로 이루어졌다. 자원 정보 신뢰도는 환자의 전원 및 응급상황 발생 시 정보를 이용한 빠른 의사결정에 도움을 주기 위하여 의료기관의 정확한 정보를 실시간으로 제공하는 것을 평가한다. 공공역할 수행은 지역 내 고압산소치료 교육을 시행하기 위한 고압산소치료센터의 자원과 환경이 적합하여야 한다. 의료종사자에 대한 전문적인 교육 훈련을 통하여 병원 전 및 병원 단계 의료의 질적 수준과 유관기관과의 연계체계를 개선하기 위함이다(Table 5).
4. 치료적 고압의 정의
마지막으로 미국 잠수고압의학회의 입장 성명서(Position Statement)에서는 연성 치료기에서 치료는 단지 고산병에만 미국 식품의약국에 허가되어 있고, 1.4 atmospheric absolute pressure (ATA) 이하의 압력은 치료적 고압산소치료의 압력에 도달하지 않으며, 학회 적응증에 맞지 않다고 선언하였다[2]. 또한 고압산소치료의 임상 적응증은 모두 2 ATA 이상이고, 경도의 고압에 노출은 해발 1 ATA 압력에서 산소 마스크를 통해 산소를 투여하는 것과 차이가 없음” 이라고 설명한다. 그러나 고압의 정의는 일반적으로 1.4 ATA 이상으로 정의되고 있어서 이러한 정의에 맞춘 제품들이 지속적으로 출시되어, 전문가가 아닌 이상 혼란을 주고 있다. 그러므로 조속한 시일 내에 치료적 고압(therapeutic hyperbaric pressure, ≥2.0 ATA)으로 수가 적용 기준의 도입이 필요하다. 국내에서 1.4 ATA 미만의 치료만 가능한 연성 저압산소치료기를 사용하고 있는 의료기관은 130여 개가 존재하고 있으며, 이는 의학적 또는 적응증에 맞는 치료적 용도에 맞지 않는 치료를 하고 있다. 그러므로 현실적으로 먼저 치료적 고압을 정하고, 그 기준 시점부터 저압산소치료기의 연한까지는 장비를 사용하는 것은 어쩔 수 없다. 하지만 그 이후부터는 급여를 하지 않는 방향으로 공고하여, 초기 혼란과 민원을 예방하도록 해야 할 것이다.
결론
최근 5년간 국내 고압산소치료는 많은 발전이 있었다. 일차적으로 치료 시설과 적응증의 확대와 보험급여 수가 인상으로 치료 인원과 건수가 대폭적으로 증가하였다. 이차적으로 관련 학회가 조직되었고 자체적인 인증 교육제도가 만들어지고 다양한 영역의 의료진이 교육을 받았다. 하지만 아직도 많이 남아 있는 비치료적 연성 저압 고압산소치료 시설의 수가 적용 문제, 고압산소치료 시설의 장비, 의료 인력의 질 관리 문제 등이 있다. 이를 해결하기 위해 치료적 고압의 정의 도입, 고압산소치료 시설의 인증제도가 선행되어야 한다. 이를 기반으로 한 수가 적용이 될 수 있도록 제도 개선이 꼭 필요한 상황이다. 인증된 고압산소치료시설에서 의학적으로 증명된 치료 기준에 따라 인증된 의료진에게 최상의 치료를 받을 수 있는 대한민국 고압 의학의 생태계 구축이 필요한 상황이다.
Notes
Conflict of Interest
No potential conflict of interest relevant to this article was reported.
Acknowledgements
We would like to thank Korean Academy of Undersea and Hyperbaric Medicine.
References
Peer Reviewers’ Commentary
이 논문은 고압산소치료와 관련된 우리나라 고압의학의 현황과 발전 방향에 관하여 최신 문헌을 정리하여 설명한 논문이다. 1970-1980년대에 전국에 배치되어 일산화탄소중독에 쓰였던 고압산소치료기는 점차 노후화된 뒤 필요성을 느끼지 못하여 그 숫자가 줄어들었으나, 최근 응급환자뿐 아니라 고압산소치료의 다양한 활용성이 부각 되어 관심이 늘어나고 있어 고압의학에 관한 관심도 높아지고 있다. 고압산소치료의 치료수가 인상으로 인해 적응증을 넘어서는 질환에 무분별한 치료범위 확대를 경계해야 하고 기술의 발달로 안전성이 높아지기는 했으나 치료 장비의 위험성과 사고 발생 가능성이 있으므로 이에 대한 충분한 사전지식과 교육이 필요함을 잘 강조하여 설명하고 있다. 또한 이 논문은 시설 및 인력의 기준과 인증에 대해서도 잘 제시하고 있어 환자 안전과 치료의 질을 높이는 데 도움이 될 것으로 판단된다.
[정리: 편집위원회]