비대면 진료 경험 의사들의 비대면 진료 수용성에 대한 설문조사: 성향점수 매칭 방법
Survey study of telemedicine-experienced physicians on the acceptability of telemedicine: using propensity score matching method
Article information
Trans Abstract
Background
The purpose of this study is to analyze the differences in the acceptability of telemedicine between telemedicine-experienced and -inexperienced physicians.
Methods
A questionnaire survey was conducted using the Doctor Survey of the Korean Medical Association. A total of 1,385 physicians were included in the analysis. Propensity score matching was used to control selection bias. The chi-square tests were used for bivariate analysis. Multiple logistic regression analysis and multinomial logistic regression analysis were used to adjust for covariates (gender, age, working area, working type, institution type, and the specialty of physicians).
Results
Physicians with experience in telemedicine were 2.53 times more likely to accept to allow telemedicine as a medical system than physicians without experience in telemedicine. Physicians with experience in telemedicine responded that telemedicine should be allowed to returning patients only and not be allowed to first-time patients. This response of telemedicine-experienced physicians was 3.73 times higher than that of telemedicineinexperienced physicians. Physicians with experience in telemedicine responded that telemedicine for first-time patients should be only allowed under specific situations. This response of telemedicine-experienced physicians was 2.59 times higher than that of telemedicine-inexperienced physicians.
Conclusion
Telemedicine-inexperienced physicians were more acceptable to telemedicine as a medical system than telemedicine-inexperienced physicians. Physicians with experience in telemedicine suggested that telemedicine should be allowed to returning patients only and might be allowed to first-time patients only under specific situations.
서론
세계보건기구(World Health Organization)는 2023년 5월 5일 코로나바이러스감염증-19 (코로나19) 국제공중보건위기 상황(public health experience of international concern) 선포를 해제한다고 발표하였다[1]. 2023년 5월 11일 우리 정부도 코로나19의 종식을 공식적으로 발표하였다[2]. 이로써 3년 4개월만에 일상생활이 가능하게 되면서 비대면 진료(telemedicine)의 제도화에 대한 논의가 급물살을 타게 되었다. 그동안 허용되었던 비대면 진료의 법적 근거는 의료법이 아닌 ‘감염병의예방및관리에관한법률’로, 이 법에 의하면 비대면 진료는 코로나19 위기경보 단계가 심각 단계인 경우에만 한시적으로 가능하다. 따라서 코로나19 종식 선언과 함께 코로나19 위기경보 단계가 경계로 낮아지게 되면 현재 비대면 진료의 법적 근거(감염병의 예방및관리에관한법률)는 사라지고 2023년 6월 1일부터 비대면 진료는 의료법상 불법행위가 된다[3]. 이에 비대면 진료 산업계에서는 경제적 효과와 이용 편리성이 높고, 관련 산업계의 생존권 문제까지 제기하며 비대면 진료뿐만 아니라 비대면 초진환자(first-time patient)까지 허용해야 한다고 주장하고 있다. 반면 의료계는 감염병 때문에 어쩔 수 없는 상황에서 한시적으로 허용된 비대면 진료를 제도화해야 한다면 환자의 안전성을 담보하는 방향으로 엄격한 제한 조건들이 필요하며, 비대면 진료를 통한 초진의 경우에는 안전성 문제가 심각하게 발생할 수 있기 때문에 절대 불가 입장을 보이고 있다[4].
그동안 의사들은 비대면 진료 자체를 반대해왔지만, 코로나19 기간 동안 비대면 진료를 실제로 경험하게 되면서 이러한 반대 의견도 비대면 진료에 대한 적극적인 검토가 필요하다는 방향으로 기조가 변화하였다. 그렇다면 비대면 진료 제도화 논의가 본격적으로 시작된 현재 비대면 진료를 실제로 경험한 의사들은 비대면 진료에 대해 어떻게 생각할까? 그리고 산업계와 의료계가 가장 첨예하게 의견 대립하고 있는 비대면 진료 초진 허용에 대해서 어떻게 생각하고 있을까? 또한 비대면 진료 경험이 비대면 진료 찬반 여부와 비대면 진료에서 초진환자와 재진환자(returning patient)의 허용 범위에 대한 인식에 영향을 미칠까?
비대면 진료 경험이 있는 의사들의 의견은 비대면 진료 경험이 없는 의사들의 단순한 반대와는 결이 다르다. 왜냐하면 안전성 위험 가능성에 대한 우려에서 나온 의견이 아니라 실제 비대면 진료 경험을 토대로 나온 의견이기 때문이다. 무조건 비대면 진료를 찬성하고 반대하는 것이 아니라 비대면 진료를 경험하거나 하지 않았을 때 비대면 진료에 찬성하거나 반대할 가능성, 비대면 진료 정책 세부 내용에 대한 인식이 달라질 수 있고, 경험에서 나온 이러한 의견들은 비대면 진료 정책 설계 과정에서 반드시 반영되어야 비대면 진료 정책에 대한 수용성이 달라지기 때문이다. 하나의 정책이 수립되는 과정에서 이해관계자들의 의견 수렴은 필수적인 과정이고, 비대면 진료 정책에서 그것을 제공하는 의사들의 의견 수렴 과정의 중요성은 매우 크다.
그럼에도 불구하고 현재 비대면 진료를 경험한 의료 이용자(환자)들의 입장에서 비대면 진료 이용 현황과 이용에 영향을 미치는 요인, 만족도와의 관계에 대한 연구들은 다수 진행되고 있으나 의료 공급자인 의사 입장에서 비대면 진료에 대한 경험과 인식 등에 대한 연구는 거의 이루어지지 않았다[5,6]. 비대면 진료에 대해 의사들을 대상으로 한 설문조사 결과(단순한 찬반 비율)가 산발적으로 발표되고는 있지만 의사들의 비대면 진료에 대한 경험과 비대면 진료에 대한 정책 내용들에 대한 인식과의 관계성 등을 통계적으로 검증한 연구는 매우 드물다.
이 연구에서는 의사들은 대상으로 설문조사를 통해 비대면 진료 경험과 비대면 진료 찬반 여부, 초·재진 허용 범위에 대한 의견 사이의 관계성을 분석하고, 연구결과를 토대로 비대면 진료의 제도화 과정에 대한 정책적 제언을 하는 것을 목적으로 수행되었다.
방법
1. 분석자료 및 연구대상
대한의사협회 의료정책연구원이 의협신문에 의뢰하여 octor Survey를 통해 의사 회원을 대상으로 회원 데이터베이스를 활용하여 온라인 설문조사(computer aided web interview)를 실시한 자료를 사용하였다. 설문조사는 E-mail을 통해 발송되었고, 2022년 12월 22일부터 2023년 1월 16일까지 약 3주일간 진행되었으며, 의사 회원 1,786명이 조사에 응답하였다.
응답자 1,786명 중 비대면 진료 경험과 비대면 진료 찬반 여부, 비대면 진료에서 초·재진 허용 범위 등 분석에 필요한 변수 문항에 비해당자를 제외하여 결측 자료를 제거하였다. 결측 자료 제거가 완료된 1,385명을 대상으로 매칭 방법을 수행하여 960명의 분석대상을 선정하였다.
2. 분석변수
종속변수는 비대면 진료에 대한 인식으로 (1) 비대면 진료 찬반 여부, (2) 비대면 진료 초·재진 허용 범위이다. 비대면 진료 찬반 여부는 “회원님은 비대면 진료 허용에 대해서 어떻게 생각하십니까?”라는 질문에서 찬성군과 반대군으로 분류하였다. 비대면 진료 초·재진 허용 범위는 “초진 절대 불가·재진만 허용”, “초진·재진 모두 허용”, “재진 허용·일부 불가피한 상황에서만 예외적으로 초진 허용”으로 구분하였다. 독립변수인 비대면 진료 경험은 “회원님은 비대면 진료(전화 상담·처방)를 하신 적이 있으십니까?”라는 질문을 통해 비대면 진료 경험군과 비대면 진료 비경험군으로 구분하였다.
혼란변수는 성별, 연령, 근무지역, 근무형태, 근무기관 유형, 전문 과목을 포함하였다. 연령은 10세 단위로 구분하였다. 근무지역은 수도권(서울, 경기, 인천)과 광역시(부산, 대구, 광주, 대전, 울산), 도 지역(그 밖의 지역) 세 그룹으로 분류하였다. 근무형태는 개원의, 교수, 봉직의, 기타(전공의, 전임의, 공보의, 군의관 등)로 구분하였다. 근무기관 유형은 의원급 의료기관, 병원급 의료기관, 종합병원, 상급종합병원, 기타(보건소, 군병원, 학교병원센터 등)으로 구분하였다. 전문 과목은 내과계, 외과계, 지원계, 일반과로 구분하였다. (1) 내과계의 경우, 내과, 신경과, 정신건강의학과, 소아청소년과, 피부과, 결핵과, 재활의학과, 가정의학과를 포함하였고, (2) 외과계는 외과, 정형외과, 신경외과, 흉부외과, 성형외과, 산부인과, 안과, 이비인후과, 비뇨의학과, 응급의학과를 포함하였다. (3) 지원계의 경우, 마취통증의학과, 영상의학과, 방사선종양학과, 병리과, 진단검사의학과, 예방의학과, 핵의학과, 직업환경의학과를 포함하였으며, (4) 일반과는 별개로 분류하였다.
3. 분석방법
비대면 진료 경험과 비대면 진료 인식의 관련성 분석에서 혼란변수를 통제하고 균형을 맞추기 위하여 성향점수 매칭(propensity matching method, PSM) 방법을 활용하였다. PSM은 실험집단과 통제집단을 무작위(random)로 할당할 수 없는 유사실험설계(quasi-experiment design) 상황에서 인과관계를 추정하는 방법 중 하나로 성향점수를 산출하여 매칭을 하는 방식으로 독립변수 외에 종속변수에 영향을 미칠 수 있는 변수들과 동일하거나 유사한 특성을 가지는 사례들을 짝(pair)으로 선정하여 실험집단과 통제집단으로 나누어 할당하는 방식이다[7]. PSM은 두 집단 간의 선택 편향(selection bias) 문제를 해결하여 프로그램의 효과를 타당성 있게 추정할 수 있다는 장점을 가지고 있다[8]. 이 연구에서는 비대면 진료 경험군(case)과 비대면 진료 비경험군(control)을 1:1 최근접 이웃 방법(nearest neighbor matching)으로 매칭하였다. PSM 이후 매칭 전 총 1,385명에서 960명으로 매칭되었다(Figure 1). 매칭이 잘 이루어졌는지 확인하기 위하여 비대면 진료 경험 여부와 혼란변수로 사용된 변수들 간의 차이 검정을 수행하였다. 범주형 변수는 교차분석(chi-square test)을 실시하였다. 혼란변수를 모두 보정한 이후 비대면 진료 경험과 비대면 진료 허용 여부의 관련성을 로지스틱 회귀분석(multiple logistic regression)으로 확인하였다. 다음으로, 비대면 진료 경험 및 비대면 진료 허용 여부와 비대면 진료 허용 범위의 관련성을 확인하고자 혼란변수를 모두 보정하고 다항로지스틱 회귀분석(multinomial logistic regression)을 실시하였다. 통계적 유의성은 P<0.05로 하였으며, 통계분석 프로그램은 SAS ver. 9.4 (SAS Institute Inc.)를 이용하였다.
결과
1. 일반적 특성
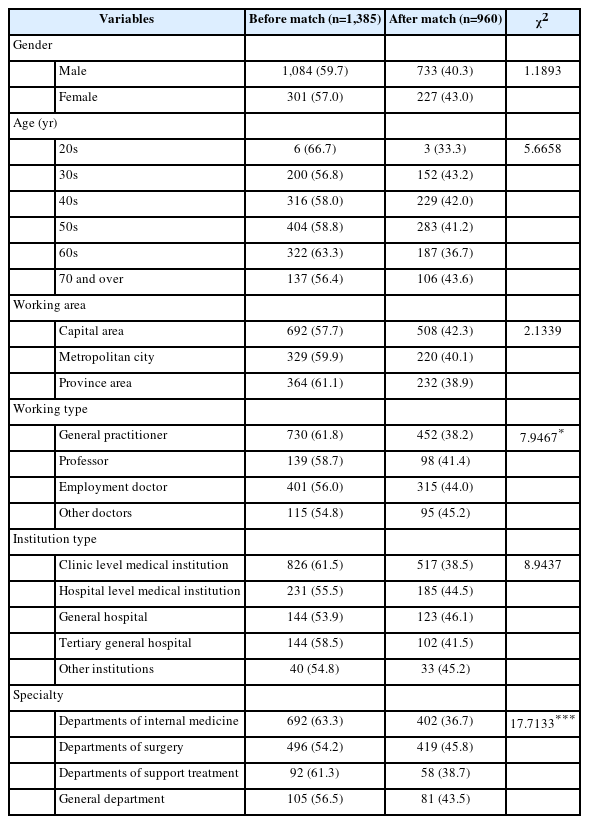
연구대상자의 일반적 특성을 확인하기 위해 매칭 전(1,385명)과 매칭 후(960명)의 분포를 비교한 결과, 근무형태와 전문 과목에서 유의한 차이가 나타났고, 그 외 모든 변수에서 통계적으로 유의한 차이가 나타나지 않았다(Table 1).
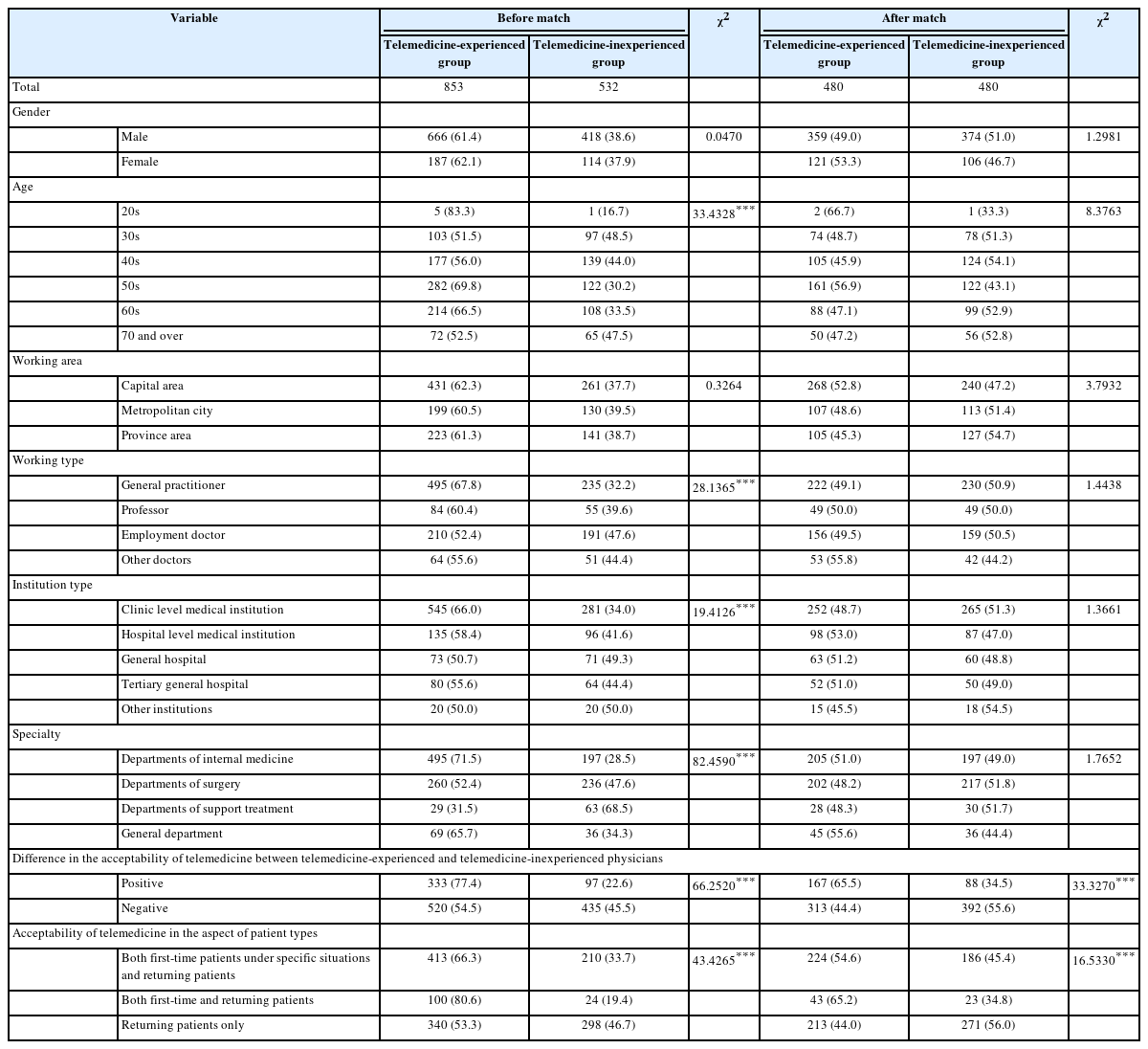
매칭 후 매칭이 잘 이루어졌는지 확인하기 위해 매칭 전·후의 일반적 특성과 비대면 진료 경험 여부의 차이분석(chisquare test)을 수행하였다. 매칭 전에는 비대면 진료 경험군이 853명, 비대면 진료 비경험군이 532명이었으며, 매칭 후에는 비대면 진료 경험군 480명, 비대면 진료 비경험군 480명이었다. 매칭 전에는 성별과 근무지역을 제외한 연령, 근무형태, 근무기관 유형, 전문 과목, 비대면 진료 찬반 여부, 비대면 진료 초·재진 허용 범위가 비대면 진료 경험 경험과 차이를 보였다. 매칭 후에는 비대면 진료 찬반 여부와 비대면 진료 초·재진 허용 범위만이 비대면 진료 경험과 차이를 나타냈다(P<0.05) (Table 2). 따라서 일반적인 특성과 비대면 진료 경험의 차이분석 결과에 따라 매칭이 잘 이루어 졌음을 확인하였다. 또한 비대면 진료 경험 여부는 매칭 전과 매칭 후 유의한 차이가 있는 것으로 나타났다.
2. 매칭 후 비대면 진료 경험과 비대면 진료 찬반 여부의 로지스틱 회귀분석
비대면 진료 경험과 비대면 진료 찬반 여부와의 관련성을 살펴보기 위하여 매칭된 자료를 대상으로 성별, 연령, 근무지역, 근무형태, 근무기관 유형, 전문 과목 등의 혼란변수를 보정한 후 로지스틱 회귀분석을 시행하였다. 비대면 진료 경험이 있는 의사는 비대면 진료 경험이 없는 의사보다 비대면 진료 허용에 찬성할 가능성이 2.53배(95% 신뢰구간, 1.85-3.46) 높게 나타났다. 이는 비대면 진료를 실제로 경험한 의사들은 비대면 진료 시행에 대해서 경험을 해봤기 때문에 비대면 진료 실제 활용 가능성에 대해서 긍정적으로 인식하고 있다고 해석할 수 있다(Table 3).
3. 매칭 후 비대면 진료 경험과 비대면 진료 초·재진 허용 범위의 다항 로지스틱 회귀분석
비대면 진료 경험과 비대면 진료 초·재진 허용 범위에 대한 관련성을 살펴보기 위하여 매칭된 자료를 대상으로 성별, 연령, 근무지역, 근무형태, 근무기관 유형, 전문 과목 등의 혼란변수를 보정한 후 다항 로지스틱 회귀분석을 시행하였다. 분석한 결과, 비대면 진료 경험이 있는 의사는 비대면 진료 경험이 없는 의사와 비교하여 “초진 및 재진 모두 허용”에 응답할 가능성보다 “재진만 허용(초진 절대 불가)”에 응답할 가능성이 3.73배(95% 신뢰구간, 2.92-4.55) 높게 나타났으며, “재진 허용 및 특정상황에서의 초진”에 응답할 가능성은 2.59배(95% 신뢰구간, 1.80-3.34) 높게 나타났다. 이는 실제로 비대면 진료를 경험한 의사들은 비대면 진료라는 의료서비스 전달 수단으로는 재진이 적합하고, 초진은 적합하지 않다는 것으로 인식하고 있다고 해석할 수 있다(Table 4).
고찰
이 연구는 비대면 진료에 대한 경험이 비대면 진료 찬반 여부와 비대면 진료 초·재진 허용 범위와의 관련성을 분석하여 비대면 진료 제도화 과정에 대한 정책적 제언을 하고자 수행하였다. 연구 결과, 첫째, 비대면 진료를 경험한 의사가 비대면 진료를 경험하지 않은 의사보다 비대면 진료에 찬성할 가능성이 2.53배 높게 나타났다. 즉, 비대면 진료를 실제로 경험해보니 비대면 진료 제도화에 대한 필요성에 대해서는 어느 정도 긍정적으로 인지하게 되었을 가능성이 높아졌을 것이라고 추측할 수 있다. 둘째, 비대면 진료 경험이 없는 의사에 비해 비대면 진료 경험이 있는 의사는 “초진 및 재진 모두 허용”에 응답할 가능성보다 “재진만 허용(초진 절대 불가)”에 응답할 가능성이 3.73배, “재진 허용 및 특정 상황에서의 초진”에 응답할 가능성이 2.59배 높게 나타났다. 즉, 비대면 진료 경험을 가진 의사들은 비대면 진료 초·재진 허용 범위를 정함에 있어서 경험상 비대면 진료 초진은 허용해서는 안 된다는 점을 분명히 인식하게 되었다고 해석할 수 있다. 실제로 비대면 진료를 해보니 비대면 진료를 통한 초진은 환자에게 의료서비스를 제공하는 수단으로 부적절하다는 것을 인지하게 된 것으로 추측할 수 있다. 다만, 현실적으로 대면진료가 어렵고 비대면 진료가 불가피한 특정상황에서는 비대면 진료의 예외적 허용의 필요성은 있을 수 있으나 비대면 진료 제도화 과정에서 초·재진 허용 범위의 원칙은 ‘재진만 허용, 초진 불가’라는 점을 분명히 인식하고 있다고 해석할 수 있다.
이러한 비대면 진료 초진 불가에 대한 의견은 이번 연구처럼 통계적 방법을 사용한 분석 결과는 아니지만 코로나19 발생 이후 비대면 진료가 한시적으로 허용되고 난 후 실시된 다수의 의사 대상 설문조사에서 일관성 있게 공통적으로 나타났다. 2021년 12월 5일 내과의사회에서 발표한 원격의료에 대한 설문조사 결과를 보면, 전체 응답자의 47.55%가 ‘재진환자에만 화상, 메신저 프로그램, 전화 상담을 통한 진료 및 처방전 발행’에 응답하였고, 12.55%가 ‘처방전의 발행 없이 재진 환자에만 화상, 메신저 프로그램, 전화 상담을 통한 진료’에 응답하여 전체의 60.1%가 재진환자를 대상으로만 비대면 진료를 해야 한다고 응답하였다[9]. Kim 등[10]의 연구에서는 2022년 3월 실시한 설문조사에서 비대면 진료 초·재진 허용 여부에 대해서 응답자의 72.5%가 ‘초진 불가, 재진 허용’에 응답하였고, 2022년 7월 4개 전문 과목 의사회(내과, 소아청소년과, 이비인후과, 가정의학과)에서 실시한 설문조사에서도 90.22%가 ‘재진만 허용’해야 한다고 응답하였다[11]. 2023년 5월 22일 내과의사회(원격의료TF위원회)는 ‘비대면 진료 시범사업 가이드라인’에서도 비대면 진료는 초진 환자는 불가하고 재진환자만 가능하도록 해야 한다고 규정하고 있다[12]. 내과는 실제로 비대면 진료를 가장 많이 한 전문 과목으로 국회 더불어민주당 현영 의원이 2022년 3월 23일 발표한 ‘비대면 진료 현황’ 자 료에서 2020년 2월부터 2022년 1월까지 시행된 비대면 진료 중 의원급에서 47.4%, 병원급 이상에서 43.5%가 내과에서 이루어졌다[13]. 내과 다음으로 비대면 진료를 많이 한 전문 과목인 소아청소년과 역시 2023년 5월 17일 정부의 비대면 진료 시범사업에 소아의 야간 및 휴일 초진 허용에 대해서 성명을 내고, 소아청소년은 표현이 서투르고 증상이 비전형이기 때문에 비대면 초진은 고사하고 재진을 포함해 비대면 진료를 허용하면 무수히 많은 아이들이 희생될 것이라고 비대면 진료 초진에 대한 문제제기를 하였다[14]. 즉, 비대면 진료를 가장 많이 시행한 전문 과목인 내과와 소아청소년과에서 비대면 진료를 통한 초진은 현실적으로 불가함을 분명히 한 것이다. 이는 단순한 반대가 아니라 실제로 비대면 진료를 경험한 의사들에게서 나온 의견이기 때문에 정책 과정에서 반드시 고민해야 할 매우 중요한 의견이라 할 수 있다.
이 연구에서는 연구결과를 토대로 비대면 진료 제도화 과정에 다음과 같은 정책적 제언을 하고자 한다. 첫째, 실제로 비대면 진료를 경험한 의사들을 대상으로 정교하게 설계된 설문문항에 따라 비대면 진료에서 반드시 고려해야 하는 다양한 필수조건들에 대한 인식들을 조사하고, 분석하여 비대면 진료 제도화 과정에 반영할 필요가 있다. 단순히 비대면 진료에 대한 인식 조사가 아니라 비대면 진료를 경험한 의사들을 대상으로 필수조건들 하나하나에 대한 의견을 묻고, 심도 있고 정밀한 분석을 통해 정책 설계의 실효성을 높일 필요가 있다. 둘째, 비대면 진료 제도화 이전에 충분한 협의와 논의를 통해서 의견 수렴과정을 통해 정책을 수립해 나가야 한다. 현재 비대면 진료 제도화에 대해 정부와 의료계는 2023년 1월부터 의료현안협의체를 구성하여 논의를 진행하고 있다. 이 과정에서 ‘대면진료 원칙하에 보조수단으로 비대면 진료 활용, 재진환자 중심, 의원급 의료기관 중심, 비대면 진료 전담 금지’라는 비대면 진료 실시 원칙에 합의하였다[15]. 그러자 비대면 진료 산업계에서는 환자의 편리성 추구를 위해 비대면 진료 및 초진까지 허용해야 한다고 주장하였고, 정부가 2023년 5월 17일 발표한 ‘비대면 진료 시범사업 추진방안’에는 재진뿐만 아니라 일부 초진도 포함되어 있다. 이에 의료계는 매우 강하게 반발하며 비대면 진료 시범 사업 반대 성명을 발표하고 있고, 일부 의사단체들은 시범사업 철회까지 요구하고 있다. 이러한 상황이 계속된다면 비대면 진료 제도화는 현실적으로 어려울 수밖에 없다. 따라서 비대면 진료 정책의 추진 목표인 국민의 의료접근성 향상과 상시적 건강관리를 달성하기 위해서는 비대면 진료를 의사들이 활용함에 있어서 안전성을 확보할 수 있는 조건들을 의사들과 함께 논의하고 합의하고 정책에 반영해야 한다. 비대면 진료 초진과 같이 합의가 되지 않은 사항을 추진하려고 한다면 비대면 진료 제도화는 시작부터 난관에 부딪힐 가능성이 매우 높다.
이 연구는 다음과 같은 몇 가지 제한점을 가지고 있다. 첫 째, 의사 회원 설문조사 결과 1,786명이 응답하여 의사 전체를 대표한다고 말하기는 어렵다. 그럼에도 비대면 진료에 대해 찬반 비율 조사와 같은 단순한 결과를 넘어, 의료 공급자인 의사에게 비대면 진료에 대한 경험과 인식을 함께 설문함으로써 실증적인 연구자료를 생성하였다. 둘째, 단면조사이기 때문에 비대면 진료 경험과 비대면 진료 찬반 여부, 비대면 진료 초·재진 허용 범위 간의 시간적 인과관계를 분명히 할 수 없다. 마지막으로 성향점수 매칭 분석진행에 있어 최근접 이웃 매칭 방법의 간단한 형태인 그리디 매칭(greedy matching)을 시행하여 처치군에 대조군을 매칭하는 방법을 사용하였는데, 이 과정에서 발생하는 데이터의 손실이 제한점이 될 수 있다. 그럼에도 성향점수 매칭 방법을 통하여 혼란변수를 통제하고 균형을 맞춘 이후, 비대면 진료 경험과 비대면 진료 찬반 여부 및 비대면 진료 초·재진 허용 범위에 대한 관련성을 통계적으로 규명하였다는데 연구의 의의 가 있다고 할 수 있다.
Notes
Conflict of Interest
No potential conflict of interest relevant to this article was reported.
References
Peer Reviewers’ Commentary
이 논문은 비대면 진료 경험이 있는 의사들은 비대면 진료 경험이 없는 의사들과 비교하여 비대면 진료에 대한 찬성 의견이 어떻게 다른지를 조사하고, 초진 및 재진 환자 중에서 비대면 진료에 적합한 환자의 형태에 대해서도 비대면 진료의 경험 여부에 따라 비교한 설문조사 연구 논문이다. 조사 결과, 비대면 진료의 경험이 있는 의사들의 비대면 진료에 대한 긍정적인 인식이 높았고, 비대면 진료의 환자 유형으로 초진은 적절치 않고 재진이 적절한 것으로 조사되었다. 이 논문은 코로나 사태로 비대면 진료가 일시적으로 진행되었고, 시범사업 형태로 바뀌어 진행되는 시점에서 중요한 연구로 판단된다. 향후 시범사업에 대한 평가와 분석을 거치고, 의학계 전문가와 논의를 통하여 비대면 진료의 제도화 등을 종합적으로 검토하는 데 있어서 이 논문은 좋은 정보를 제공할 것으로 판단된다.
[정리: 편집위원회]