우리나라의 의사과학자 인력양성 정책 제안
Suggestion for the training policy of physician-scientists in Korea
Article information
Trans Abstract
Background
A physician-scientist refers to a person with dual Medical Doctor (MD) and Doctor of Philosophy (PhD) degrees, i.e., a physician who has acquired medical knowledge and skills as well as scientific knowledge and research abilities. This study examines the background and current status of physician-scientists in Korea and suggests policy directions to foster physician-scientists suitable for Korea.
Current Concepts
With the start of the medical graduate school system in 2005, the MD-PhD dual degree program was implemented under the name of “medical scientist”. With the discontinuation of the medical graduate school system, the term “medical scientist” was replaced with “physician-scientist”. The importance of physician-scientists for the development of biomedical research and industry has been consistently emphasized. Therefore, the government has recently initiated a support policy to train physician-scientists.
Discussion and Conclusion
To successfully foster physician-scientists in Korea, the following government policy aspects should be strengthened. First, sufficient economic support should be provided so that physician-scientists could immerse themselves in biomedical research. Second, to guarantee stable employment for physician-scientists, a national research institution such as the National Institute of Health in the United States should be established. Finally, the educational programs of the medical schools should be revised to strengthen the research-related knowledge and skills of the medical students.
서론
의사과학자(physician-scientist)는 의학 지식과 기술을 습득한 의사면허 소지자인 의사이면서 자연과학적 지식과 기술을 습득하여 의생명과학 분야의 연구를 이끌고 갈 수 있는 인재를 말한다. 미국 의과대학의 Medical DoctorDoctor of Philosophy (MD-PhD dual degree) 과정을 마친 사람을 physician scientist라고 부르며, 우리나라에서는 2005년 의학전문대학원(의전원) 체제를 시작하면서 의과학자(medical scientist)라는 명칭으로 MD-PhD dual degree 과정을 시행하였으나[1,2], 의전원 체제가 축소되고 의과대학 체제로 대부분 전환되면서 의과학자라는 명칭 대신 의사과학자라는 명칭을 사용하게 되었다. 의사과학자의 육성은 국가의 미래 산업인 의생명과학 분야 연구를 위해서 뿐만 아니라, 기초의학자 육성이라는 측면이 함께 요구되면서 최근 몇 년 동안 의학교육과 연구 측면에서 많은 논의가 이루어지고 있는 상황이다. 의사과학자의 필요성은 모두가 공감하고 있으나 그 인력육성 방법론인 정책적인 측면에서는 정부, 의료계(기초의학과 임상의학 분야), 이공계 분야의 생각이 서로 달라서 다소 혼란스러운 상황이다. 이 논문에서는 우리나라에서 의사과학자에 관한 논의가 시작된 배경과 현재의 분야별 주장의 타당성을 검토하여 우리나라에 적합한 의사과학자 육성 정책 방향을 제시하고자 한다.
의사과학자 논의의 시작인 의학전문대학원 체제
2005년 미국의 8년제 의과대학 체제를 우리나라 도입하면서 의전원 학제가 시작되었고, 이 의전원 제도를 시행하면서 미국 의과대학의 복합학위 제도인 MD-PhD dual degree 과정인 복합학위 과정도 시작되었다[2,3]. 의전원생 중에 복합학위 과정을 선택한 학생들은 의전원 4년 중 의학과 1, 2학년에서 기초의학과 임상의학 이론을 배운 후, 3년 동안 박사학위 과정(PhD course)을 마치고 박사학위 자격을 취득한 후, 다시 의전원 3, 4학년으로 합류하여 임상의학 실습 과정을 마쳐서 7년 과정을 마치게 되면 MD-PhD dual degree를 주는 것이다. 일반 의전원생들은 4년 동안 의학이론과 실습을 마치고 석사학위에 해당하는 의무석사학위(Medical Doctor, MD)를 받게 되는 것이다.
의전원과 복합학위 과정이 도입된 배경은 크게 2가지이다. 첫째, 고등학교까지 대학입시를 위한 공부만 하던 학생들이 곧바로 의과대학에 입학하여 다시 6년 동안 의학 공부만 한 후 졸업하므로 거의 모든 의사가 환자 진료만 담당하고 법학이나 경영학 등 다양한 사회 분야로 진출하지 못하고 있다는 문제점이다. 이를 해결하기 위해 다양한 전공 분야의 4년제 대학을 졸업한 후 의학을 4년 동안 배우는 의전원 체제를 도입하면 의전원을 졸업한 후 다양한 분야로 의사들이 진출할 것이라는 판단이었다. 또한 의전원생 중에서 복합학위 과정을 선택한 학생들은 이학박사 과정만 아니라 법학이나 경영학 박사학위 과정을 이수할 수 있도록 의학-이학박사(MD-PhD), 의학-법학박사(MD-Juris Doctor, MD-JD), 의학-경영학박사(MD-Master of Business Administration, MD-MBA) 등의 다양한 dual degree 과정을 설치하여 운영하였다[2]. 그 결과, 법학을 전공한 후 의전원에 입학하였던 학생들이 법률 분야에서 의학 전문가로 활동하게 된 점은 긍정적인 효과이다. 다만, 법학 분야 이외에는 기대했던 것만큼 다양한 분야로의 진출은 이루어지지 못하였다.
둘째, 의과대학을 졸업하고 기초의학을 전공한 기초의학자가 꾸준히 줄어들면서 의과대학에서 기초의학을 가르치고 연구해야 할 기초의학자가 부족해져 가는 점을 해결해 달라는 기초의학 교수들의 요구도 중요한 요인이었다. 특히 MD-PhD 복합학위 과정을 거친 학생들이 의전원을 졸업한 후 상당수의 학생이 기초의학을 전공할 것으로 기대했었다. 그러나 기대와는 달리 의전원을 졸업하거나 복합학위 과정을 마친 의전원생 중에서 실제로 기초의학을 전공한 의전원 졸업생은 없는 것으로 알려져 있다.
기초의학자 육성을 위한 의사과학자 제도의 제안
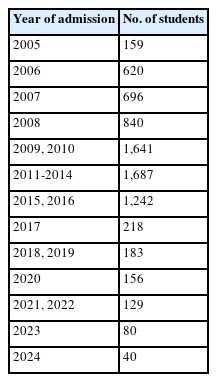
의전원 체제는 2005년 시작되었으나, 당시 41개 의과대학 중에서 찬성과 반대 의견이 대립하면서 10개 의과대학이 먼저 의전원 체제로 전환하였다. 이후 점차 의전원 체제로 전환한 의과대학이 늘어나면서 2010학년도 입시에는 국내 모든 의과대학이 전체 정원 또는 50%의 정원을 의전원으로 선발하게 되면서 1,687명의 의전원생이 선발되었다. 그러나, 의과대학들이 의전원 체제를 도입하였음에도 의전원 체제에 대한 반대 의견을 정부에 계속 제기함에 따라 2015학년도 입시부터 다시 의과대학 체제로 전환하는 것이 허용되었다. 그 결과 대부분의 대학들이 의과대학 체제로 전환하게 되었고, 2015학년도 입시에서 의전원 선발 인원이 축소되기 시작하여 1,242명이 선발되었고, 2017학년도 입시에는 강원대학교, 건국대학교, 동국대학교, 제주대학교, 차의과학대학교의 5개 대학만 의전원 체제를 유지하면서 의전원생 선발 인원은 218명으로 급감하게 되었다(Table 1). 결국 2005학년도 의전원 학생 선발을 시작한 이후 10년 만인 2015학년도 입시부터 의전원 체제는 종료 단계로 들어가게 되었다[4].
국가의 한 교육체제를 변경하면 그 첫해 입학생이 졸업하고 사회에 진출한 후 10년 정도 지난 다음에 그 졸업생들의 사회에서의 역할과 성취도를 평가하고 그 교육체제도 적절한지 평가하는 것이 일반적이다. 우리나라의 의전원 체제도 의전원 졸업생 대부분이 전문의 자격증을 받고 사회에 진출한 후 10년 정도 지난 다음에 의전원 체제의 적절성을 평가하는 것이 타당했으나, 여러 이유로 인해서 의전원 체제는 첫 번째 입학생이 전문의가 되어 사회에 나가기도 전에 교육체제가 사실상 종료되었다.
의전원 체제가 종료되고 의과대학 체제로 복귀하게 되면서 기초의학자를 육성해야 한다는 목적을 위한 인력육성 방안은 다시 원점으로 돌아가게 되었다. 의전원 체제에서는 복합학위 과정생을 육성하면서 의학 지식과 과학 지식을 겸비한다는 의미에서 의과학자(medical scientist)라는 용어를 사용하였다. 의전원 체제의 축소에 따라 기초의학자를 육성하기 위한 방안으로 의과대학을 졸업한 의사(physician; 임상 전문의 포함)이면서 기초의학 분야에서 박사학위 과정을 이수하면서 과학적 연구 능력도 소유한 의사과학자를 육성하는 정책적 방향의 필요성을 기초의학자들을 중심으로 제안되기 시작하였다. 즉, 의학적 지식을 갖춘 과학자도 포함하는 의미를 갖는 의과학자가 아니라, 의사(physician)이면서 과학자(scientist)를 의미하는 의사과학자라는 용어를 사용하여 의과대학을 졸업한 의사면허(MD) 소지자면서 이학박사(PhD) 학위를 받은 의사과학자를 육성해야 기초의학자가 육성된다는 보다 구체적인 인력육성 전략을 제시한 것이다[5,6].
의과학자 육성에서 의사과학자 육성이라는 미묘한 용어 차이이지만 큰 의미가 있는 이유는 기초의학 분야에 의사가 아닌 자연과학 분야를 전공한 교수와 연구원들이 점차 늘어나는 반면, 의학을 전공한 의사면허 소유 기초의학자가 계속 감소하면서 기초의학 교육에 많은 문제점이 노출되기 시작하였고 기초-임상 중개연구에도 많은 어려움이 나타났기 때문이다.
정부의 의사과학자 육성을 위한 지원사업의 현황
기초의학 11개 분야 학회로 구성된 기초의학협의회를 중심으로 기초의학자 육성의 필요성과 중요성을 정부에 꾸준히 제시하였고, 정부에서도 서서히 기초의학의 중요성을 인식하게 되었다. 그 결과 2002년 과학기술부에서 기초의과학연구센터(medical research center, MRC) 사업을 시작하였다[7]. 인력양성 사업에 앞서 우선 기초의학자를 대상으로 한 대형 연구센터 과제를 할 수 있도록 예산을 편성하여 연구 여건을 개선해 준 것이다. 물론 MRC 센터 과제에 기초의학자 육성을 보조할 수 있는 체계를 갖추기는 하였으나 인력양성만을 위한 과제가 아니었으므로 의사과학자 육성에는 많은 한계가 있었다.
실질적인 기초의학자 육성을 위해서는 의사면허를 소지한 의사과학자를 육성하기 위한 인력양성 사업이 필요함을 기초의학 분야와 의료계가 꾸준히 요청하였다. 그 결과 국가의 미래 산업으로 중요한 바이오 분야에서 기초의학의 중요성을 정부가 인식하게 되면서 2008년부터 연구재단에서 의사과학자 육성지원사업이 시작되었고[8], 2019년 보건복지부에서 융합형 의사과학자 양성 사업이 시작되었다[9].
정부가 본격적으로 의사과학자 인력양성을 시작하면서 의사과학자의 정의를 기초의학 분야의 의사과학자에서 연구를 수행하는 임상의사까지 확대하여 포함하게 된다. 기초의학을 전공하는 의사과학자만을 육성하기에는 쉽지 않을 것이라는 우려와 함께 임상의학 분야 연구자를 포함하는 것이 현실적이라는 면도 작용했던 것으로 판단된다. 그러나 임상 분야 연구자를 포함하면서 의사과학자의 정의가 애매해지게 되었다. 즉, 대학병원에 소속된 임상의학 교수들은 모두 의학을 연구하고 있으므로 의사과학자에 포함되는 것이다. 이렇게 취지가 다소 변화되면서, 의사과학자 육성 관련 연구과제를 받은 의사 중에서 기초의학을 전공하기보다 임상의학 전공을 선택하면 자연스럽게 임상의학 의사과학자가 되므로 연구과제의 취지를 따른 것으로 평가되는 문제점이 노출되었다. 의사과학자의 취지인 기초의학 또는 임상의학 연구만 하는 과학연구자 육성에 맞지 않는 임상의사의 진로를 선택하여도 문제를 제기하기 어렵게 된 것이다. 이런 면은 앞으로 정부가 고민하고 개선해야 할 것이다.
의사과학자를 지원하는 의사가 확보되지 못하는 이유
정부의 의사과학자 육성 인력양성 사업들은 기초의학자만 지원하는 것이 아니라 임상의학자가 될 사람도 지원하며, 연구 단계에서 이공계 전공자도 참여하여 이공계 졸업생이 의학 분야 연구에 참여할 수 있도록 확대하여 운영되고 있다. 이 인력육성 사업의 참여 대상에 기초의학자 이외에 임상의학과 이공계 분야가 포함된 이면은 이 육성사업으로 의과대학을 졸업한 의사 중에서 기초의학을 전공할 사람을 육성하는 것은 어려울 것이라는 전망이 반영된 것으로 판단된다.
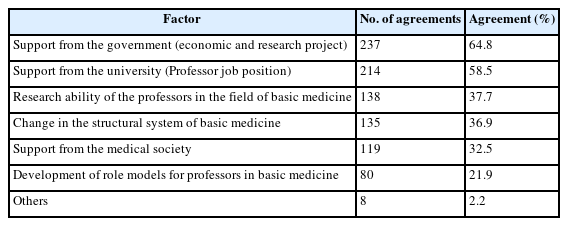
그렇다면 어떻게 해야 의과대학 졸업생 중에 기초의학자와 같은 의사과학자를 육성할 수 있을까? 그 답은 최근 기초의학협의회에서 실시한 설문조사 결과에 있다[10]. 전국 40개 의과대학의 기초의학 교수와 교수 이외의 연구원이나 대학원생 중에 의사면허 소지자를 대상으로 설문조사를 진행한 결과이다. 그 결과를 요약하면 의과대학 졸업생들이 기초의학자의 진로를 선택하지 않는 이유는 임상의학을 전공한 동료 의사들보다 경제적인 면에서 만족하지 못한다는 점이 가장 중요하고, 그 다음으로는 기초의학을 전공한 후 기초의학 교수로 발령을 받을 수 있을지에 대한 불안감과 함께 기초의학자로 갈 수 있는 다른 좋은 진로가 없다는 점이 핵심이다(Table 2) [10]. 즉, 남들처럼 임상의학을 전공하면 경제적으로도 낫고 진로와 취업도 임상교수, 병원 취업, 의원 개원 등 다양한 진로와 안정성이 있는데 굳이 어려운 길을 가야 할 이유가 없다는 점이다. 이러한 문제점을 해결하기 위해 가장 필요하다고 생각하는 정책적 방안으로는 정부의 재정적 지원 정책, 안정적인 연구비 확보를 위한 정책, 그리고 교수 발령이나 다른 좋은 진로에 대한 정책이 가장 중요한 것으로 조사되었다(Table 3) [10].
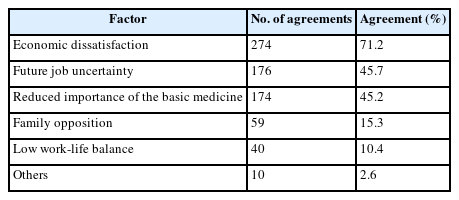
The reason for the reduction of the number of doctors who work as professors in the fields of basic medicine
이공계 중심 대학의 의과대학 설립을 통한 의사과학자 육성은 가능한가?
의사과학자 확보하지 못하는 문제를 해결하기 위한 방안으로 일부 이공계 중점 대학에서 의과대학을 설립하면 의사과학자를 양성할 수 있다는 주장이 있다. 기존에 의과대학 졸업생들이 의사과학자의 길을 가지 아니하므로 이공계 중심 대학에서 의과대학을 설립하면 의과대학 졸업생들이 기초과학과 공학을 접목해 연구에 몰두하는 기초의학자 또는 의사과학자가 될 수 있다는 생각이다. 소위 연구 중심 의과대학을 설립하여야 의사과학자를 양성할 수 있고 국가의 바이오 분야를 이끌어 갈 수 있다는 것이다.
이공계 중심 대학의 이러한 연구 중심 의과대학 설립 주장은 의과대학을 졸업한 의사들이 기초의학자 또는 의사과학자가 되는 길을 선택하지 않는 이유를 전혀 이해하지 못하고 있음을 여실히 보여준다. 기초의학자를 포함한 의사과학자의 길을 갈 수 있도록 유인할 수 있는 여건들이 갖춰지지 못한 상태에서는 연구 중심 의과대학을 설립하여도 졸업생들은 모두 임상의사의 길을 갈 것이 확실하다.
단적인 예가 2021년 보건산업진흥원의 의사과학자 관련 보고서에서 나타난 한국과학기술원(Korea Advanced Institute of Science and Technology, KAIST) 의과학대학원의 의사과학자 관련 조사 결과이다[11]. KAIST 의과학대학원은 의사면허 소지자를 대상으로 군 복무를 대체해주는 대신 KAIST에서 이공계 분야의 박사학위 과정을 마치는 대학원 과정이다. 이 의과학대학원에서 박사학위를 받은 의사면허 소지자 100여 명 중에서 의사과학자의 역할을 하는 사람은 10명 정도에 그치고 있었다. 나머지 90% 정도의 졸업생은 박사학위 취득 후 임상의사로 복귀하여 진료만 담당하는 의사가 되어 의사과학자 육성의 취지와 거리가 멀었다는 조사 결과이다. 또한 의사과학자의 역할을 하는 것으로 조사된 10명도 임상교수나 임상강사 등 의사로서 환자를 보면서 연구도 수행하고 있었으며, 현재의 대학병원 임상의학 교수들도 진료와 함께 다양한 연구를 수행하고 있으므로 현재 임상교수와 전혀 다를 바가 없었다. 사실상 순수하게 연구에만 몰두하는 의사과학자는 배출하지 못하는 셈이다.
우리나라 의사과학자 육성 정책 방향
의사과학자를 제대로 육성할 수 있는 전략은 무엇일까? 정답은 위에서 언급했던 기초의학자들을 대상으로 한 설문조사 결과에 있다. 기초의학을 전공하는 의과대학 졸업생들이 줄어들고 있는 핵심적인 두 가지 이유를 해결하는 전략을 세워야 한다. 이 두 가지 이유는 의과대학을 졸업하고 곧바로 기초의학을 전공하는 것을 어렵게 만들 뿐만 아니라, 임상의학을 전공하여 전문의가 된 이후에 의사과학자로 연구를 수행하기를 원하여 기초의학자가 되려는 사람도 심각한 고민을 하게 만드는 핵심적인 요인이기 때문이다.
첫째, 경제적인 측면에서 임상의학을 전공하고 개원이나 병원 취업 등의 길을 가는 동료들과 비교해서 상대적인 박탈감을 느끼지 않을 정도의 경제적 지원 정책이 필요하다. 임상의학을 전공한 후 임상 연구만을 전념하는 의사과학자가 사실상 없는 것이 우리나라 의료계의 현실이므로, 전문의가 된 이후에 환자를 진료하지 않고 오직 연구에만 전념하는 의사과학자의 길을 가고 싶은 사람은 기초의학 교수가 되는 것이 사실상의 유일한 길이다. 그러나 기초의학 교수의 급여는 다른 이공계 교수들과 비슷하고, 의과대학 부속병원의 여건에 따라 일부의 경제적인 지원이 있기는 하나 환자를 진료를 주업무로 하는 임상의학 교수나 개원 의사와 비교하여 경제적인 차이가 큰 것이 현실이므로 경제적인 측면에서 상대적 박탈감이 크다. 이러한 박탈감을 무시하고 오직 사명감만으로 마음을 무장한 채 기초의학을 전공하거나 임상 연구분야 의사과학자의 길을 가는 사람을 기대할 수도 있으나, 국가적 차원에서 의사과학자를 양성하기 위해서는 경제적인 현실을 반영한 지원 정책을 수립해야 한다.
이런 경제적인 면으로 인해, 의사과학자를 희망하는 의사들이 기초의학을 전공하는 대신 임상의학을 전공하여 전문의를 취득한 후 대학병원에 전임교수 또는 임상교수로 발령을 받은 후 환자를 진료하는 시간은 줄이고 연구에 많은 시간을 할애하려는 노력이 진행 중이나 우리나라 대학병원의 재정적 여건상 환자 진료 시간을 줄이고 연구 시간을 확보해 주는 것이 아주 어려운 것이 현실이다. 결국 일반적인 임상의학 분야의 전임교수와 별로 다르지 않은 여건이 형성될 수 밖에 없으므로 차츰 연구에 몰두할 시간이 줄어들게 되고 결국 의사과학자의 역할을 점차 잃어가게 된다. 다행히도 최근 정부 기관에서 의사과학자 육성을 위한 연구사업을 추진하면서 경제적인 지원을 시작하였으나, 정부의 의사과학자 대상 연구과제가 연구를 안정적으로 수행할 수 있으면서도 경제적인 측면에서 불만족이 없도록 연구 지원 정책을 보다 강화해 개선해야 한다.
둘째, 미래 진로 측면에서 기초의학을 전공하거나 임상 연구만을 몰두하는 순수한 의사과학자가 안심하고 연구와 학생 교육에 몰두할 수 있도록 안정적인 취업 보장을 위한 정책이 필요하다. 현재 기초의학을 전공하여 박사학위 과정을 마친 뒤에 각 의과대학 기초의학 교수로 발령을 못 받을 경우, 기초의학자가 근무할 수 있는 국가 연구기관이 없으므로 다른 진로가 막막한 것이 현실이다. 실제로 기초의학을 전공하였으나 의과대학에서 기초의학 교수로 발령이 안 날 경우, 다른 진로를 찾지 못하여 다시 임상의사가 되기 위해 전공의 과정에 지원하게 되는 경우가 대부분이라는 점이 이러한 문제점을 잘 설명하고 있다.
또한, 임상의학을 전공하여 전문의가 된 이후에 의사과학자의 길을 가고자 하는 경우에도 연구에 몰두할 수 있는 연구 여건이 충분히 갖추어진 대학병원에 교수로 발령 받지 못할 경우에도 의사과학자의 대우를 받으면서 연구를 수행할 수 있는 적절한 연구기관이 우리나라에는 거의 없으므로 의사과학자의 길을 포기하고 환자를 진료하는 일반 임상교수의 길로 전환하게 되는 경우가 대부분이다.
의사과학자 과정의 본산이라 할 수 있는 미국의 경우, 195개의 의과대학에도 상당수의 의사과학자가 기초의학 교수나 연구 중심의 임상의학 교수로 근무하고 있지만 훨씬 더 많은 인원의 의사과학자들은 국립보건연구원(National Institute of Health, NIH)에서 의학 및 생명과학 분야의 연구를 이끌고 있다[12]. 지난 25년간 미국의 노벨생리의학상 수상자의 37%, NIH 기관장의 69%, 상위 10개 제약회사 대표과학책임자의 70%가 의사과학자이다[13]. 따라서 미국에서 의사과학자를 하고 싶은 의사들은 안정적인 취업과 함께 경제적으로도 여유 있는 미래를 예측하면서 연구자의 길을 선택할 수 있다. 우리나라도 미국의 NIH와 같은 국가 연구기관이 만들어져서 기초의학 또는 임상의학 분야의 의사과학자들이 순수하게 의학 연구에 몰두할 수 있는 여건이 조성되어야 의사과학자 양성이 계획대로 이루어질 것이다.
의사과학자 육성을 위한 의과대학 교육과정 개편 필요
기초의학 전공자 또는 임상의학을 전공한 의사과학자를 양성하기 위해서는 위에서 언급한 핵심적인 여건 개선을 위한 정책과 함께 의과대학 교육과정에서 연구에 대한 교육을 강화하여 의과대학생들이 연구 경험을 습득하도록 만드는 것이 중요하다. 기존의 의과대학 교육과정은 기초의학과 임상의학 지식과 기술 습득 과정으로 구성되어 있었다. 의학교육의 초점이 훌륭한 임상의사를 육성하는 데 맞춰져 있었으므로 기초의학을 배우는 과정 동안에도 의학 연구보다는 임상 지식에 필요한 기초 지식을 습득하는 것을 교육목표로 설정하게 된다. 이런 교육과정을 마치고 의과대학을 졸업하여 의사가 되면 연구에 대한 개념도 없고 연구를 수행할 지식과 기술도 없는 상태가 된다. 이 상태에서 기초의학을 포함해 의사과학자의 길에 들어가면 연구의 개념과 방법론부터 배워야 하므로 연구 능력을 높이는 데 많은 시간이 소모되고 우수한 연구자로 성장하기 어려운 면이 있다. 이렇듯 연구 능력을 기르지 못하는 교육과정은 의과대학을 졸업한 후 의사과학자의 길을 선택하는 데 상당한 장애로 작용하고 있다.
최근에 연구 경험을 위한 교육과정에 관심을 가진 여러 의과대학에서 저학년 과정 동안 연구를 경험할 수 있도록 교육과정을 개편하고, 방학 동안 연구에도 참여하여 그 결과를 논문으로 출간하고 있는 것이 이러한 문제점을 해결해 나가는 과정이다. 이렇게 의과대학들이 교육과정을 개편하여 학생들이 연구를 경험하고 수행하도록 유도해 나가면 이 과정을 거친 학생들 중에서 상당수의 학생들은 상당한 연구 지식과 능력을 갖춘 의사가 될 것이고, 의사과학자의 길을 선택할 가능성도 높아질 것이며, 우수한 의사과학자로 성장할 수 있을 것이다.
결론
그리 멀지 않은 과거에는 의과대학생 중에 연구를 좋아하는 사람들이 순수한 열정과 사명감만을 가지고, 대부분의 동료들이 선택하는 길인 임상의사의 길을 포기하고 기초의학자의 길을 선택하던 시절이 있었다. 심지어 임상을 전공한 후 전문의가 되었음에도 연구가 좋아서 환자 진료를 포기하고 기초의학자가 되는 경우도 있었다. 그러다 10-20여년 전부터 기초의학자의 길을 선택하는 의사들이 급격히 줄어들기 시작하면서 의사과학자의 육성을 국가에서 정책적으로 해결해 주어야 한다는 기초의학자들의 주장이 계속되어 왔다.
이러한 노력의 결과, 이제는 의사과학자가 국가의 의생명 분야 연구 발전과 이를 통한 국가 경제적 이익에 중요하다는 것은 당연하게 인정되는 시기가 되었다. 또한 국가에서 인력양성을 위한 재정을 투입하여 의사과학자를 양성하기 위한 노력을 시작한 점은 아주 다행이다. 다만 위에서 언급한 것처럼 의사과학자 육성에 필요한 중요한 요인들을 충족시켜 주기 위한 더 많은 정부의 투자와 노력이 있어야 제대로 인력양성이 가능할 것이다.
바이오산업과 의사과학자의 중요성에 대한 국가적인 관심이 커짐과 함께, 이공계에서도 관심을 가지면서 새로운 개념의 연구 중심 의과대학의 설립을 주장하고 있어 의사과학자를 육성하기 위한 정책방향에서 오히려 혼란이 생기는 면이 있다. 우리나라 40개 의과대학이 연구를 수행할 능력이 없어서 기초의학자나 의사과학자가 육성되지 못하는 것은 전혀 아니다. 더욱이 이공계 중심 대학에서 연구 중심 의과대학이라는 거창한 이름의 의과대학을 설립한다고 해서 의사과학자가 되는 의사가 늘어나는 것 또한 기대하기 힘들다. 의사과학자가 되고자 하는 의과대학 졸업생이 대망의 뜻을 펼칠 수 있는 정책을 더욱 개선하고 강화하며, 의과대학 교육과정에서 연구를 수행할 수 있는 능력을 길러주면 의사과학자의 길을 선택하는 의사들이 상당히 늘어날 수 있을 것이다.
의사과학자의 육성에 장애가 되는 핵심적인 원인을 잘 이해하고 그에 맞는 정책을 수립하여 인력양성에 필요한 기간인 10여 년이 지난 뒤에 훌륭한 의사과학자들이 많이 양성되어 우리나라 의생명 분야의 연구를 이끌면서 국가의 바이오 산업 경쟁력을 높여주게 되기를 기대해 본다.
Notes
Conflict of Interest
No potential conflict of interest relevant to this article was reported.