|
 |
- Search
| J Korean Med Assoc > Volume 59(6); 2016 > Article |
Abstract
The number of maternity care hospitals in underserved areas has been falling since 2004 because of business losses steming from low birth rates, inadequate insurance payments for obstetric services, and the shortage of obstetricians. However, the proportion of pregnant women at high risk in Korea has been increasing for decades because of the delay of marriage and the greater number of older pregnant women. High-risk pregnancies tend to lead to pregnancy complications and are associated with high-risk deliveries. An insufficient maternity care system for highrisk pregnant women in Korea has resulted in an increase in maternal mortality. The Ministry of Health and Welfare has supported the establishment of maternity care centers in underserved areas and regional perinatal centers to reduce maternal mortality. Even though the regional perinatal centers are a good system for reducing maternal mortality, they are limited in scope, in that they are not being established quickly on a nationwide scale to detect high-risk pregnancies earlier. This review briefly describes the current maternity care system for high-risk pregnancies and proposes a direction for the development of a health care delivery system between the regional perinatal centers and the maternity care system in underserved areas.
출생아 10만 명당 산모 사망수인 모성사망비는 국가의 임신과 출산에 대한 보건수준을 나타내는 대표적인 지표이다. 1995년도부터 꾸준하게 감소하던 국내 모성사망비는 2011년도에 17.1로 가파르게 증가하였고 이 수치는 경제협력개발기구 최하위권이었다[1]. 모성사망비가 높아진 이유에 대해서는 많은 전문가들은 다양한 원인을 제시하고 있다. 그 중 가장 가능성이 높은 원인은 모성사망과 연관성이 높은 고위험임신이 지속적으로 늘어나지만 이를 치료할 수 있는 의료진과 산부인과 병·의원 및 고위험임신부 치료시설은 부족하다는 것이다.
건강보험심사평가원 자료에 따르면 2008년도에서 고위험 임신은 179,465명으로 전체 임신의 39.7%였고 2011년도에는 196,740명으로 전체 임신의 42.8%로 고위험임신 건수와 비율 모두 증가하였다[2]. 하지만 늘어나는 고위험임신부를 치료할 산부인과 전문의 배출은 2001년 270명에서 2013년 82명으로 급감하였고 분만이 가능한 분만시설도 2004년도 1,311개가 2011년도에는 777개로 534개가 감소하였다. 더욱 안타까운 것은 늘어나는 고위험임신과 부족한 출산인프라는 의료취약지인 농촌지역에 더욱 많은 영향을 미치고 있다는 것이다[3].
보건복지부 및 지방자치단체에서는 늘어나는 분만취약지를 해결하기 위해서 2011년도부터 '분만취약지 지원사업'을 진행하고 있으며 2014년도부터는 고위험 산모와 신생아의 효율적인 관리를 위해서 권역별로 '고위험 산모신생아 통합치료센터'의 설치를 지원하고 있다.
이에 저자들은 국내의 고위험임신부 치료 현황을 파악하고 분만 취약지역에 고위험임신부 치료 인프라 구축에 대한 발전방향을 제시하고자 한다.
고위험임신은 정상 임신에 비해서 임신부와 태아에 나쁜 임신결과를 초래할 가능성이 높은 경우로 정의된다. 고위험 임신부는 임신기간 및 출산 직후까지 합병증 임신이 발생 할 가능성이 높고 분만 당시에는 고위험분만이 발생할 가능성이 높다[4].
고위험임신은 임신기간 중에 합병증임신, 고위험분만의 가능성이 높지만 아직 합병증이 발생한 경우가 아니므로 엄격히 말하면 이 3가지의 용어는 구분하여 사용해야 한다. 하지만 많은 모자보건 분야 정책자 및 의료진들은 고위험임신을 합병증임신 및 고위험분만과 혼용하여서 사용하고 있어서 정책수립을 하는 과정에서 정확한 정책목표와 정책대상자를 선정하는데 어려움이 있다. 이를 개선하기 위해서는 우선적으로 고위험임신과 합병증임신, 고위험분만을 정의하고 분류하여야 한다.
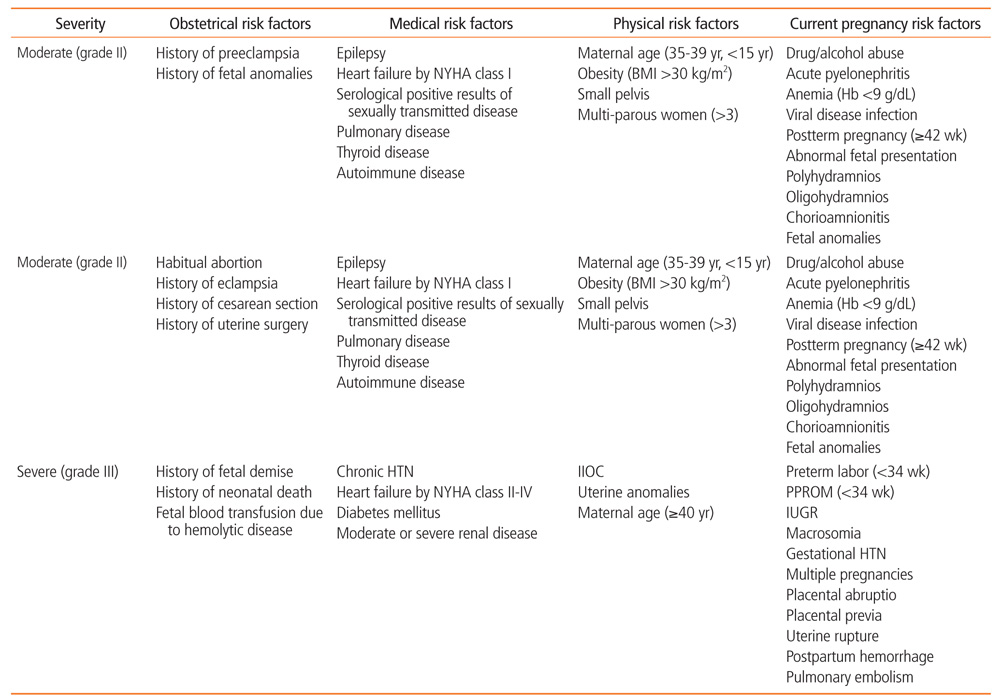
대한모체태아의학회에서는 고위험임신을 산과적 위험요소 9개, 내과적 위험요소 11개, 신체적 위험요소 7개, 현재 임신의 위험요소 25개로 총 52개의 위험 요인으로 분류하였다(Table 1). 대한모체태아의학회의 분류는 국내에서 처음으로 고위험임신을 분류하였다는 큰 의의가 있지만 고위험임신에 합병증임신과 고위험분만을 구분하지 못했다는 한계도 있다[5]. 이런 이유로 실제 임상 현장에서 사용하거나 정책 입안자가 대한모체태아의학회의 분류를 이용하기에는 어려움이 있었다. 향후 산부인과학회 차원에서 합병증임신 및 고위험분만을 포함한 세분화가 필요할 것이다.
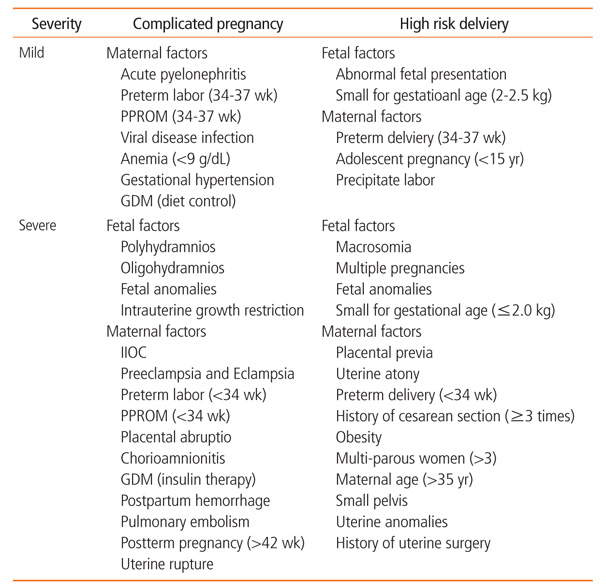
합병증임신은 임신과 관련된 합병증이 발생하여 치료가 필요한 경우로 대표적인 것이 임신 중 고혈압, 조기 진통, 임신 중 출혈, 자궁경관 무력증, 지연임신 등이 있고 고위험분만은 분만과정에서 높은 위험이 따르는 경우로 과체중(신체질량지수 >30 kg/m2), 전치태반, 산모 나이가 35세 이상, 자궁근종이 있는 경우, 거대아 등이 있다(Table 2).
고위험임신부의 치료는 경증의 고위험임신부는 일반 산부인과 병의원에서 치료가 가능하지만 중증의 고위험임신부, 합병증임신부 및 고위험분만은 고위험임신부 치료시설이 갖추어진 의료기관에서 치료하거나 분만해야 한다. 그러나 경증의 고위험임신부도 임신기간 중에 중증 혹은 합병증임신으로 발전할 수 있어서 신속하게 전원 결정을 내려야 할 경우가 있어서 1차 산부인과 병의원의 역할도 고위험 치료 인프라에 매우 중요하다.
고위험임신부를 위한 기존의 치료시설은 타과와의 협진이 필요한 경우가 대부분이어서 도시 위주의 수련병원에 위치해 있다. 그 결과 고위험임신이 많은 농촌 위주의 분만취약지에서는 1차 산부인과의원도 부족하고 거리상으로도 멀어서 고위험임신부의 의료 접근성이 매우 떨어진다. 분만취약지의 효율적인 고위험임신부 치료를 위해서는 분만취약지의 고위험임신부 치료시설 실태를 조사하고 대안을 제시해야 하지만 현실적으로 분만취약지에는 1차 산부인과의원도 존재하지 않고 고위험임신부의 치료가 도시지역에 위치한 수련병원에서 이루어지고 있다. 이에 본 논문에서는 먼저 중증의 고위험임신부, 합병증임신 및 고위험분만의 처치가 가능한 권역별 의료기관 특히 전국의 수련병원을 대상으로 치료 인프라 현황을 살펴보고 분만취약지를 포함한 고위험임신부 치료 인프라 구축에 대한 발전방향 및 대안을 제시하고자 한다.
2015년 '고위험 산모·신생아 통합치료센터와 분만취약지 지원사업 간 연계체계구축을 위한 연구' 결과에 따르면 전국에 산부인과 수련병원 96개가 있었으며 응답병원 81개 중 분만이 이루어지는 곳은 76개 병원이었다. 응답 수련병원이 보유하고 있는 전체 산과 병상 수는 1,255개였으며 전체 병원의 총 병상 수에서 1.91%를 차지하였다. 평균 전체 병상 수 대비 산과 병상이 낮은 지역은 서울, 대전/충남, 대구/경북, 강원 지역이었다. 전체 분만실은 총 555개였으며 진통실은 334개, 회복실은 189개였다[6].
분만이 가능한 76개 수련병원에서 근무하는 산과전문의는 총 210명이었으며 산과근무 전공의는 206.24명으로 의사는 총 416.24명이었다. 산과전문의를 지원해 주는 산과전문 간호사는 226.5명이었고, 고위험 치료시설에서 직접 고위험임신부를 간호하는 전담간호사는 139명, 담당간호사는 221.4명으로 총 586.9명의 간호사가 근무를 하고 있었다. 결론적으로 총 1003.14명의 의료진이 전국 수련병원에서 고위험임신부의 치료를 담당하고 있었다.
2015년 조사에서 전국 81개 수련병원 중에서 고위험임신부 치료시설이 있는 곳은 60개소로 총 309개 병상이 있다. 이 중 서울은 21개 병원에 92개 병상으로 가장 많았으며 광주/전남, 충북, 제주는 각각 1개소로 가장 적었다. 2012년도부터 2015년까지 시도별 고위험임신부 치료시설은 소폭 감소하였거나 변화가 없었지만 복지부의 지원을 받은 강원, 대전/충남, 대구/경북과 자체 투자가 이루어진 경기도는 증가하였다.
수련병원에서 운영하는 고위험임신부 치료시설은 다음과 같이 5가지 형태로 운영이 되고 있었다. 분만장 내에서 병실을 따로 두고 운영하는 형태, 진통실 및 회복실의 일부 공간을 운영하는 형태, 일반병동에서 고위험임신부 치료병실을 따로 운영하는 형태, 일반병동에서 일반환자와 구분 없이 이용하는 형태, 독립된 산모·태아 집중치료실(maternal-fetal intensive care unit, MFICU)을 운영하는 형태이다. 국내에서는 51.7%가 분만장 내에서 병실을 따로 두고 운영을 하고 있었다.
국내의 고위험임신부 치료시설은 전통적으로 분만실의 일부 혹은 회복실의 일부를 개조하여 사용하였다. 하지만 선진국에서는 독립된 고위험임신부 치료시설을 운영하면서 중증 고위험임신 및 합병증 임신을 치료하고 있다. 일본에서도 MFICU를 운영하면서 산모 및 태아의 합병증을 치료하고 있다. 국내에서는 2014년도부터 MFICU 개념이 도입되어서 강원대학교병원을 비롯한 일부 대학병원에서 복지부의 지원 아래 운영을 하고 있지만 전체 수련병원에서는 6.7%만이 MFICU를 운영하고 있었다.
고위험 산모·신생아 통합치료센터(이하 통합 치료센터)는 모성사망률과 신생아 사망률이 높은 지역의 사망률과 이환율 감소를 목적으로 보건복지부가 지원하는 주산기 진료 및 연구·교육기관으로 2010년도부터 준비하여 2014년도부터 3개 병원이 선정이 되어 시범사업을 진행하고 있으며 2020년까지 총 20개 병원이 선정될 예정이다. 통합치료센터는 권역 내에 고위험임신부와 태아, 고위험신생아를 24시간 통합치료하는 센터로 효율적인 통합치료를 위해서 산모·태아 치료부와 신생아 치료부로 구성되었다. 산모·태아 치료부에는 6개의 산모·태아 집중치료과 2개의 분만실, 산모·태아 수술실이 있으며 신생아 치료부에서는 2개의 신생아 집중치료실과 1개의 신생아 소생실이 있다. 특히 고위험 임산모와 태아를 집중 치료하기 위해서 MFICU를 독립된 공간에 설치하고 독립된 간호사 스테이션을 두어서 특수병동으로서의 전문성을 가지고 효율적인 집중치료가 가능하게 하였다.
통합치료센터에서는 단순한 진료뿐만 아니라 권역 내 의료기관 간 응급 이송체계 및 진료 연계체계 구축, 진료 표준화와 질 향상, 고위험 산모 관련 자료수집 및 분석체계 구축, 교육 및 홍보를 담당하며 권역의 주산기 의료의 실질적인 역할을 수행하도록 하였다. 이러한 통합치료센터는 고위험임신부와 신생아를 치료하는 선진 시스템으로 향후 고위험임신부와 신생아의 합병증 예방 및 사망률 감소에 많은 공헌을 할 것이다.
고위험임신부의 치료가 모자보건 분야에서 중요한 이유는 임신 전 기간 동안에 빠르게 합병증임신으로 발전할 수 있고 분만할 때에는 고위험분만 가능성이 높아서 모성사망과 연관성이 크기 때문이다. 고위험임신으로 발생하는 모성사망을 줄이기 위해서는 임신 초기부터 고위험임신의 조기발견과 예측, 예방하는 방안이 마련되어야 하며 중증의 고위험임신과 합병증임신이 발생한 경우에는 조기치료가 필요하다. 또 고위험분만이 예측되는 경우에는 분만 전에 준비하고 적절한 처치가 필요하다. 이를 위해서는 경증의 고위험임신의 처치가 가능한 일반 산부인과 병의원과 합병증 임신의 치료가 가능한 상급의료기관간의 긴밀한 협조관계가 필수적이다. 특히 시군 지자체 단위에서 자체적으로 고위험임신부 치료시설을 갖추기는 너무 어려워서 3-4개 시 군을 포함하는 분만 진료권을 지역형 통합치료센터로 묶고 지역형 통합치료센터을 책임지는 권역별 통합치료센터를 설치 운영하는 것이 중요하다.
합병증 임신을 치료하는 시설은 모체-태아 집중치료실로 국내에서 필요한 적정 병상 수는 기존의 공개정보를 이용하여 손쉽게 도출할 수 있다. 2014년도 국가통계포털 자료에 의하면 9개의 합병증임신질환으로 입원한 연간 임신부는 총 418,661명으로 일일 필요 병상 수는 1,147개이다. 현재 국내 수련병원에서 확보했을 것으로 추정한 병상 수는 약 340개로 807개의 병상이 부족한 형편이다. 아마도 부족한 병상 수는 일반 병동 혹은 분만실의 진통실과 회복실을 이용하였을 것으로 추정된다.
국내에서 필요한 통합치료센터의 개수는 일본의 가나가와현의 출생아 수 및 저체중아 수를 근거로 일본 주산기센터와 비교하여 추정해 보면 권역은 40개가 지역형은 67개가 필요하다[7]. 결론적으로 국내에서 고위험임신부를 위한 기본시설은 권역 및 지역형을 포함하여 107개의 센터와 1,147개의 병상이 필요하다. 1개의 센터에 5개의 MFICU 설치가 가능하므로 107개의 센터가 완전 개설이 된다면 535개의 병상이 확보가 될 것이지만 적정 병상 수에는 많이 부족하다. 또한 복지부의 통합치료 센터의 계획에는 아직 지역형 개설은 포함되어 있지 않아서 추가적인 논의가 필요하다.
부족한 치료시설 및 병상을 확보하기 위해서는 정부에서는 원인을 분석하고 다양한 해결책을 제시해야 한다. 2015년도 조사에 의하면 수련병원에서 충분한 고위험임산부 치료시설을 운영하지 않는 이유는 26.9%에서 의사인력을 채용하기 어렵고, 비슷한 비율로 전용시설 및 장비구입 비용이 부족한 때문이라고 답했다[5]. 이를 해결하기 위해서는 장비구입비 지원, 산부인과의사 인력지원 및 인건비지원을 꼽았다. 즉 시설 및 인력에 대한 지원만 있으면 고위험임신부 치료시설을 운영할 수 있다는 의미이다.
고위험임신부 치료시설 확보를 위해서는 전략적인 접근이 필요하다. 이를 위해서는 단기적으로는 기존의 수련병원에서 운영하고 있는 340 병상을 sub-MFICU로 인정하여 '고위험임산부 관리료' 수가 신설을 통해서 사라질 위기에 있는 고위험임신부 치료시설을 활용해야 한다. 하지만 궁극적으로는 선진국 시스템인 MFICU와 같은 고위험임신부 치료시설을 갖추어야 하며 이를 위해서는 시설장비와 같은 직접적인 지원뿐만 아니라 인건비와 같은 운영비를 지원할 필요가 있다.
경증의 고위험임신부를 조기에 발견하고 치료하는 역할은 대부분 1차 산부인과의원에서 담당한다. 또 합병증임신이나 고위험분만이 예견되면 상급병원으로 이송을 결정하는 역할도 1차 산부인과의원에서 담당한다. 분만취약지는 60분 거리에서 산부인과의원이 없는 지역으로 달리 말하면 분만취약지에서는 1차 산부인과의원이 없어서 경증의 고위험임신부에 대한 조기진단, 조기치료 및 응급이송에 어려움이 발생한다는 의미이다. 이를 위해서는 가능한 빨리 지역 내 산부인과의원이 개설이 되어서 도시지역과 같이 1차 산부인과의원의 역할을 수행하게끔 해야 한다. 분만이 가능한 산부인과 개설이 되면 좋겠지만 현실적으로 어렵다면 외래만 보는 산부인과 혹은 급속 분만과 같이 이동 중에 출산이 이루어 질 것 같은 경우에만 분만이 가능한 산부인과라도 조기에 개설하여 1차 산부인과 역할을 부여해야 한다.
분만취약지에 1차 산부인과의원이 개설이 되더라도 환자 이동거리의 어려움, 신속한 환자전달체계의 한계, 고위험임신부의 임상치료의 어려움 등으로 인해 농촌에서 중증의 고위험임신, 합병증임신 및 고위험분만의 치료에 대한 어려움은 여전히 남아있다. 이런 어려움을 해소하기 위해서는 권역 내 응급 임산부의 전달체계를 강화해야 한다. 즉 중증 고위험임신부와 합병증임신의 처치가 가능한 권역 내 통합치료센터와 분만취약지역의 외래산부인과와 산모정보를 구체화하여 임신 초기부터 고위험임신부를 조기에 발견하고 관리하면서 경증인 경우에는 분만취약지 산부인과의원에서 처치하고 중증으로 발전하거나 합병증임신이 발생한 경우에는 신속하게 전원이 되는 시스템구축이 필요하다. 이를 위해서는 분만취약지의 임산부의 등록, 고위험임신부 선별작업, 고위험임신부 교육 및 관리, 분만취약지 의료진의 재교육, 24시간 응급이송시스템 구축, 24시간 고위험임신부 신생아 통합치료센터 운영 등이 이루어져야 하고 정부의 지원도 여기에 맞추어져야 한다.
2000년대 초기부터 시작한 출생아 수의 급감은 의료환경에도 영향을 주어서 농촌을 중심으로 산부인과병원의 폐업이 발생하였다. 하지만 늦은 결혼과 고령임신으로 인한 고위험임신부는 오히려 증가하고 있어서 2011년도는 전체 임신의 약 42.8%가 고위험임신이었다. 고위험임신은 임신기간 중에 합병증임신으로 발전할 수 있고, 분만할 때에는 고위험분만의 가능성이 높아서 모성사망의 주요 원인이다. 증가하는 고위험임신을 치료하여 모성사망을 낮추기 위해서는 경증의 고위험임신을 치료하고 선별하는 1차 산부인과의원과 중증의 고위험임신, 합병증임신 및 고위험분만을 할 수 있는 고위험임신부 치료시설을 갖춘 상급 산부인과병원의 협력체계가 매우 중요하다. 특히 분만취약지의 경우에는 1차 산부인과의원이 없는 경우이므로 모성사망에 매우 취약한 상태이므로 빠른 시간 안에 분만취약지에 산부인과의원을 개설하는 것이 매우 중요하다.
국내의 적정 고위험임신부 치료시설은 총 107개 고위험산모·신생아 통합치료센터와 1,147개의 병상이다. 하지만 현재는 6개 센터와 34병상이 확보된 상태로 부족한 병상 수를 해결하기 위해서는 단기적으로는 수련병원에서 운영 중인 340개의 고위험임신부 치료병상을 sub-MFICU로 활용하고 고위험임신부 관리비 수가를 신설하여 지원해야 할 것이다. 또 장기적으로는 로드맵에 맞게 고위험산모·신생아 통합치료센터를 전국적으로 설치를 해야할 것이다.
마지막으로 분만취약지에 거주하는 임신부는 의료 접근성이 도시 지역에 비해서 상대적으로 취약하므로 권역 내 통합치료센터와의 유기적인 협력을 통해서 권역 내 응급 임산부의 전달체계를 강화하는 게 매우 중요하다. 유기적인 협력관계를 구축하기 위해서는 분만취약지의 임신부의 등록, 고위험임신부 선별작업, 고위험임신부 교육 및 관리, 분만취약지 의료진의 재교육, 24시간 응급이송시스템 구축, 24시간 고위험 산모·신생아 통합치료 등이 실질적으로 이루어져야 한다.
이런 협력 아래에서 분만취약지에 거주하는 고위험임신부에 대한 정보가 권역 내 1차 산부인과의원과 상급 산부인과 병원 간에 실질적으로 공유가 되면서 권역 내 응급임신부가 발생할 때 유기적이고 실질적인 이송체계가 구축되고 효율적이고 선제적인 치료가 가능하여 임신합병증 및 모성사망 감소에 도움이 될 것이다.
대한민국의 저출산 문제에 대한 다양한 시각 중 고위험임산부의 증가가 큰 사회적 이슈가 되고 있으며, 이러한 고위험임산부의 증가가 모성사망율의 증가의 주된 원인으로 대두되고 있다. 특히 모성사망율의 증가는 분만취약지의 진료 환경에 영향을 많이 받고 있으며 정부도 고위험 산모·신생아 통합치료센터 등을 통해 개선을 하려고 노력하고 있으나 좀 더 발전된 방향으로 개선이 필요하다는 논지의 글이다. 대한민국의 산모-신생아를 위한 여러가지 인프라가 갖춰져야 하며 다각적인 방향에서 개선점들을 제시하고 있다. 실제 독립된 산모-태아 집중치료실 운영 경험을 바탕으로 기술된 본 종설을 통해 국내 고위험임신부 치료 현황을 파악하고 나아가 관련 발전방향을 수립함으로써 향후 고위험임산부의 임신 합병증 및 모성 사망 감소시키는데 도움을 줄 수 있을 것이다.
[정리: 편집위원회]
References
1. Statistics Korea. Causes of death statistics in 2014. Daejeon: Statistics Korea; 2015.
2. Kim HY, Moon CS. Integrated care center for high risk pregnancy and neonate: an analysis of process and problems in obstetrics. Korean J Perinatol 2014;25:140-152.

3. Hwang JY. Comprehensive care of high-risk pregnancy for reducing maternal mortality: a proposal to establish a Korean pregnancy and birth registry. J Korean Soc Matern Child Health 2015;19:163-171.

4. James DK, Steer PJ, Weiner CP, Gonik B. High risk pregnancy: management options. St. Louis: Saunders; 2011.
5. Korean Society of Maternal Fetal Medicine. The survey on the actual conditions of delivery room and delivery of high-risk pregnancy.. Seoul: Korean Society of Maternal Fetal Medicine; 2012.
6. Lee GY. Establishment of health care delivery system between the integrated center for high-risk pregnant women and neonates and the maternity care in the underserved area. Sejong: Ministry of Health and Welfare; 2015.
7. Ishikawa H. Regional perinatal medical care systems: efforts of Kanagawa prefecture, Japan. JMAJ 2010;53:81-85.
- TOOLS
-
METRICS

-
Related articles in
J Korean Med Assoc -
Improvement of supportive systems for medically-underserved areas2022 July;65(7)
Revaluation of measures in obstetrically underserved area2016 June;59(6)