|
 |
- Search
| J Korean Med Assoc > Volume 58(11); 2015 > Article |
Abstract
Most cancers have oncogenes and tumor suppressor genes. First successful drug targeting a oncogene is imatinib. It was very effective for chronic myelogenous leukemia as well as gastrointestinal stromal tumors. Many other targeted agents showed good response: trastuzumab for breast cancer, epidermal growth factor receptor tyrosine kinase inhibitors for non-small cell lung cancer, etc. Tests for EGFR and ALK gene mutation are routinely recommended for adenocarcinoma of lung cancer for selection of anticancer treatment. In addition, large-scale genomic data generation (next generation sequencing) is feasible in a clinical setting and gives us high hope for personalized cancer medicine. However, there are many hurdles to overcome. Driver genes must be distinguished from the passenger genes that are present in tumor DNA. In case of targeted cancer therapy, emergence of drug resistance due to tumor cell heterogeneity and clonal evolution is difficult to manage. Genetic testing for cancer risk showed some success in preventing familial breast or ovarian cancers, but it cannot be generalized in other tumors. Application of genetic information in cancer medicine showed promise but evidence-based approach is needed in clinical practice.
의학이 발전하여 치료성적이 향상되었다고는 하나 암은 여전히 사망원인의 1위를 차지하고 있다. 암의 발생과 진행에 유전자 돌연변이가 깊이 관여하는 것으로 알려지면서, 개인별 유전자 염기서열의 이상소견을 파악하여 치료법을 선택하고 암을 예방할 수 있기를 기대하고 있다[1]. 최근 개인이 가진 유전자 전체의 염기서열을 짧은 시간 내에 해독하는 기술이 발전하면서 암치료에도 유전정보를 활용한 맞춤의학이 가능하게 되었다.
결핵은 결핵균에 의하여 발생하는 질환이다. 따라서, 진단은 결핵균을 증명하거나 결핵균에 의해 손상된 조직소견을 확인하면 된다. 치료도 결핵균을 죽일 수 있는 항균제를 사용하면 대부분 해결된다.
암이라는 진단은 결핵과 다르다. 우리나라에 흔한 '위암'의 경우, 위장에는 대부분 선암이 발생하지만 악성림프종이나 육종 등도 생긴다. 반대로 '선암'은 위장뿐만 아니라, 유방, 폐, 자궁 등 인체의 여러 장기에서 관찰된다. 조직학적으로는 같은 선암이지만 발생부위에 따라 생물학적 특성뿐만 아니라 항암제에 대한 반응도 다르다. 암은 발생한 장기와 조직형에 따라 자연경과나 치료법이 좌우된다.
내시경으로 위에서 발생한 것을 확인하고, 병리학적으로는 확진된 위선암도 환자 별로 성장속도가 다르고, 항암제에 대한 반응도 다양하다. 동일환자에서도 원발부위와 전이부위의 암세포 특성이 다를 뿐만 아니라, 환자가 진단받은 초기 상태와 항암치료를 받은 후 일정시간이 지났을 때, 암세포의 특성이 변화해 있다. 이런 암세포의 다양성과 지속적으로 진화해 나가는 특성 때문에, 항암제에 대한 내성이 쉽게 발생하여 항암치료에 실패하는 환자가 많다.
조직검사 상 암세포가 다른 세포와 구분되는 특징에 근거하여 '암'이 진단된다. 이를 바탕으로 수술, 방사선치료, 항암제가 개발되어 암 치료 성적이 향상되기 시작하였다. 갑상선암의 경우 100%에 육박하는 환자에서 완치되고 있지만, 췌장암의 경우 대부분 사망하고 있다. 우리나라에 흔한 위암, 간암, 폐암, 대장암, 유방암의 치료성적도 일정수준까지는 향상하였으나, 더 이상 개선되지 않고 정체상태이다[2].
한때 인류에게 가장 무서운 질환이었던 홍역, 콜레라, 결핵과 같은 감염성 질환은 원인균이 밝혀지고 효과적인 항생제와 백신이 개발되면서 대부분 완전퇴치가 가능하지만 암은 여전히 치명적 질환이다. 항암치료 성적이 정체상태인 이유는 암의 발생원인을 아직 잘 이해하지 못하고 있어, 항암치료가 근원적 치료가 아니고 현상학적인 치료에 머무르고 있기 때문이다.
수술과 방사선치료의 경우, 비교적 초기에 진단된 암환자에 대하여 인지된 범위 내에서 암세포를 제거한다. 그러나, 미세하게 퍼져있는 암세포가 주변조직에 남아 있는 경우 재발을 피할 수 없다. 또, 수술이나 방사선치료는 부작용을 수반한다.
전통적인 항암제는 암세포가 정상 세포보다 빨리 자란다는 특징을 공격 목표로 삼고 개발되었기 때문에, 우리 몸에서 빠르게 재생되는 골수 조혈모세포, 모근세포, 점막세포 등도 동시에 공격 대상이 된다. 이런 이유로 항암제치료를 받은 환자는 백혈구수가 저하되어 세균감염이 발생하거나, 탈모가 되고, 구내염으로 고통을 받는 등 부작용을 피할 수 없다. 또, 항암제에 반응하는 환자비율이 제한적이고, 반응한 환자들도 약제에 내성이 생겨 결국 완치되지 못하는 환자가 적지 않다.
유전자의 염기서열을 분석하는 기술이 빠르게 발전하면서 한 개체가 가진 유전자 전체(유전체) 염기서열을 짧은 시간에 판독하는 것이 가능해졌다. 이 정보를 이용하여 신약개발뿐만 아니라 암에 대한 예방적 조치도 일부 가능해졌다.
유방암의 발병과 성장에 여성호르몬이 관여함은 오래 전부터 알려져 있었다. 유방암환자의 2/3에서 여성호르몬 수용체 양성소견을 암세포에서 관찰할 수 있다. 이런 환자에서 타목시펜과 같은 여성호르몬 억제제는 항암효과가 입증되었다. 이후 다양한 여성호르몬 억제제가 개발되어 광범위하게 유방암치료에 사용되고 있다. 암에 대한 원인적 치료가 일부 성공한 예이다[3].
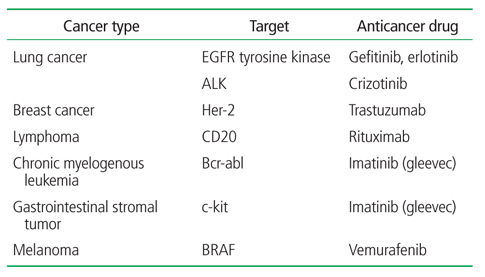
암의 발병과 진행에 발암유전자가 중요한 역할을 하는 것이 알려지면서, 발암유전자를 공격하는 표적항암제 개발이 1990년대부터 본격적으로 시도되었다. 대표적인 성공 사례가 만성골수성백혈병이다. 이 질환에서 필라델피아 염색체라는 특이한 변화가 알려진 것은 1960년이다. 이후 이 염색체변화는 bcr-abl이라는 발암유전자로 인하여 발생했다는 사실이 1972년 밝혀졌다. 이 발암유전자를 억제하면 만성골수성백혈병을 극복할 수 있을 것이라는 기대로 글리벡(imatinib)이 합성되었고, 그 항암효과가 입증되어 2001년 미국식약청의 승인을 취득하게 된다. 과거 대부분 사망했던 만성골수성백혈병은 글리벡의 등장으로 5년 생존율이 63.2%로 상승하였다[4]. 이 약은 위장관기질종양에도 효과가 입증되었다. 이후 발암유전자를 억제하는 표적치료제가 여러 종양에서 성공을 거두었다. 대표적인 성공사례는 Table 1과 같다[5,6].
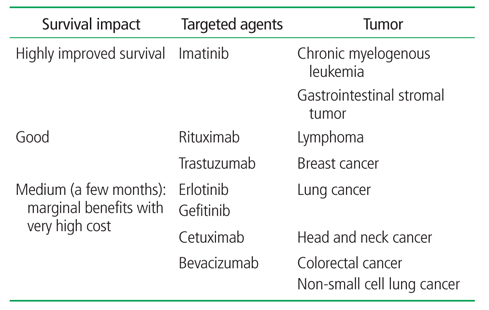
명확한 표적이 있고 이를 공격할 수 있는 표적치료제가 개발되어 있는 종양에 대하여는 그 종양에 특이적인 발암유전자를 찾는 유전자검사가 반드시 실시되어야 한다. 대표적인 예로, 폐암 환자 중 선암의 경우, EGFR 및 ALK에 대한 유전자검사를 통해 돌연변이가 존재하는지 검사하는 것이 필수적이다. 왜냐하면, 돌연변이가 관찰되는 환자에 대한 표적치료제의 성적이 우수하기 때문에, 환자의 치료경과를 현저히 변화시키고 있다. 그러나 발암유전자를 표적으로 개발된 항암제가 항상 효과적인 것은 아니다[7]. 암종 별로 치료성적에 차이가 많다(Table 2).
종양 별로 대표적인 발암유전자를 대상으로 표적치료제가 개발되었으나 일부 환자에서만 항암효과가 관찰되고 있다. 또, 동일한 암종이라도 환자 별로 다양한 발암유전자가 관찰되고 있다. 이런 문제점을 극복하기 위하여, 환자 개인별로 전체 유전자정보를 분석하여 맞춤치료법을 발견하려는 시도가 이루어지고 있다. 대표적인 성공사례는 다음과 같다[8]. 의과대학을 졸업한 25세의 Wartman은 2003년 급성림프구성백혈병으로 진단되었다. 항암치료를 받고 완전관해되어 전공의 수련을 마치고 혈액종양내과전문의가 되었으나 5년 후 재발하였다. 보다 강력한 항암제 치료와 함께 조혈모세포이식술을 받아 일시적으로 호전되었으나, 2011년 다시 재발하여 더 이상 효과적인 치료법이 없는 상황이었다. 만성골수성백혈병과 달리 급성림프구성백혈병 환자는 공통으로 관찰되는 발암유전자가 아직 밝혀져 있지 않아 효과적인 표적치료제가 개발되어 있지 않다. 최후의 수단으로 이 환자의 백혈병세포 전체에 대한 유전자검사를 시행하여 FLT3 유전자의 돌연변이를 발견하였다. FLT3 유전자 돌연변이를 공격할 수 있는 항암제로는 sutene이라는 약이 신장암 환자에서만 미국식약청의 허가를 받고 있는 상태였다. 당연히 보험에서는 약제비를 지원해주지 않았다. 환자는 자비로 sutene을 복용하기 시작하였고, 투약 2주 만에 호전되기 시작하여 현재까지 4년째 관해상태를 유지하며 생존하고 있다. FLT3 유전자의 돌연변이는 급성림프구성백혈병 환자중 6.3%에서만 관찰되는 흔하지 않은 유전자 돌연변이인데, 만약 유전체검사를 하지 않았더라면 투약을 시도해보지도 못하고 사망하였을 것이다[9].
미국의 인기연예인 안젤리나 졸리의 어머니가 난소암으로 2007년 사망하였다. 가족병력상 유전성암이 의심되어 BRCA1 유전자검사를 받게 되었고, 양성으로 판정되자 2013년 예방적으로 양측 유방절제술을, 2015년에는 양측 난소적출술까지 추가로 받았다. 이 사실이 언론에 널리 소개되면서 유전자검사를 통한 암예방에 대한 사회적 인식을 높였다.
한국유방암학회에서 조사한 자료에 의하면 BRCA1 보인자 중 50%, BRCA2 보인자 중에는 35%가 평생 유방암을 경험하게 된다고 발표하였다[11]. 가족 중 유방암이나 난소암이 있는 여성에서는 BRCA 유전자검사가 암 발생을 예측할 수 있는 검사가 되었고, 암의 발생을 예방하기 위해 예방적 수술을 받을 수 있는 가능성을 보여주고 있다.
암의 발병과 진행을 한두 가지의 유전자의 변이로만 설명하기 어렵고, 여러 가지 유전자가 복합적으로 작용함이 밝혀졌다. 한 환자의 암세포에 평균 13개(11-15개)의 발암유전자가 동시에 관찰된다. 또, 발암유전자사이에 상호작용이 있고 서로 연계되어 작동함이 알려졌다.
암 환자마다 임상경과가 다양하듯이 암 유전체도 환자마다 다른 모습을 보여주고 있다. 정상세포는 개인차가 없이 동일하나 암세포는 환자마다 다르다. 동일 암인데도 돌연변이의 다양성이 관찰되고 있다. 여러 방식으로 유전체가 변한다는 것은 암이라는 질병의 한 특성이다. 오늘 검사한 암 유전체 결과와 내일 검사한 암 유전체 결과가 다르게 나올 수 있다. 또, 암의 특성은 유전체에 의해서만 좌우되는 것이 아니라 환경의 영향도 받는다. 따라서 우리가 암 유전체 정보를 아무리 완벽하게 판독한다고 해도 미래의 변화를 정확하게 예측하기 어렵다[14].
처음에는 표적치료제에 잘 반응하다가 일정 시간이 지나면 더 이상 약에 반응하지 않고 암이 진행하는 현상이 흔히 관찰된다. 이런 환자의 암세포 유전자를 조사해보면 항암제의 공격을 피하면서 암세포가 성장하기 위하여 다양한 유전자 변화가 발생한다. 일부 환자는 항암치료 중 표적이 소실되어 약제내성이 생긴 경우도 있고, 또 다른 환자들에서는 돌연변이를 통해 새로운 발암유전자가 발현되는 현상을 관찰하기도 한다[15].
유전정보의 가장 큰 문제점은 불확실성이다. 유전정보를 알았다 해도 누가 앞으로 병에 걸릴지 불확실하며, 그래서 지금 당장 무엇을 해야 하는지도 불확실하다. 대부분의 유전질환은 투과율이 100%에 한참 못 미친다. 유방암과 강력하게 연관된 유전자인 BRCA1과 BRCA2조차 단지 '유방암에 걸릴 위험도가 높다'는 정보를 주는 것이지 확실하게 암이 생길 것이라고 단정하지 못한다[14]. 또, BRCA처럼 암의 발생위험을 비교적 정확하게 예측할 수 있는 유전정보도 드물다.
이런 이유로 유전자검사는 과잉진단 및 과잉치료를 유발할 위험을 지닌다. 유전자검사가 불필요한 공포나 걱정거리를 만들 수도 있다. 또, 유전자검사가 정상으로 나왔다고 반드시 암에 걸리지 않는다는 것을 보장해 주지 못하기 때문에 유전자검사를 시행하고 해석함에 주의가 필요하다[6].
미국 전체 의료비 가운데 암환자 진료에 사용되는 비용은 5% 수준이다. 2010년도의 암환자 진료비는 125조 원인데 2020년에는 175조 원으로 증가할 것으로 예상된다 . 한국 암 환자의 건강보험급여비 총액은 2004년 9,915억 원으로 건강보험 진료비 총액 중 4.4%였으나, 2012년에는 3조8,970억 원으로 증가하여 전체 진료비의 8.2%을 차지하며 빠른 속도로 증가하고 있다.
미국 국립암연구소는 폐암(비소세포성) 환자에서 cetuxi-mab을 사용하여 생존기간을 1.2개월 연장하는데 80,000달러의 비용이 추가로 발생하고, 1년을 연장하기 위해서는 800,000달러가 필요하다는 것을 전제로 비용추계를 하였다. 미국에서 매년 550,000명이 암으로 사망하는데, 이들에게 1년간의 생명연장을 위해 cetuximab과 같은 표적치료제를 사용한다면 매년 440조 원의 재원이 필요하다. 이런 재원을 확보하는 것은 현실적으로 불가능하기 때문에 표적치료제의 무분별한 사용을 경고하고 있다[16].
표적치료제 가격이 점점 고가화되어 저소득층은 사용조차 어렵다. 표적치료제뿐만 아니라 유전자검사도 많은 비용 부담을 야기하고 있다. 경제성분석 등을 통해 한정된 의료자원을 현명하게 사용하는 것이 필요하다[17].
초기에 암이 발견된 환자는 수술이나 방사선과 같은 국소치료를 받고, 원격전이가 있는 환자에서는 항암제를 사용하는 것이 환자의 질병상태를 고려한 맞춤치료의 첫 출발이다. 유전자정보를 이용하여 암환자에서 더 정밀한 맞춤치료를 하려는 시도는 유방암, 폐암, 만성골수성백혈병, 악성림프종 등의 종양에서 효과를 보이고 있다. 그러나, 전체 종양환자 중 이런 혜택을 얻을 수 있는 환자는 많지 않다. 대부분의 암환자에서는 발병원인을 짐작할 수 있는 유전자정보를 얻는 것이 현시점에는 불가능하다. 이런 상태에서 무분별한 유전자검사는 불필요한 혼선과 경제적 부담만 초래할 위험이 있다.
본 논문은 정밀의학시대가 오는 시점에서 암 치료에서 맞춤의학의 현황과 전망에 대해 요약, 정리한 논문으로 시기적으로 매우 적절하다고 생각된다. 최근 의학의 발전의 방향은 정밀의학이다. 정밀의학이라 하면 환자의 유전정보를 이용한 치료방법 선택이다. 여러 분야에서 연구가 진행되고 있지만 특히 암 치료 분야에서는 많은 성과를 보이고 있으며 실제 임상에서 치료에 적용하고 있다. 하지만 논문에서 언급하고 있듯이 의료비용, 개인정보 관련 법 등 여러 가지 제도적인 뒷받침이 되지 않고 있는 실정이다. 현 시점에서 환자의 유전정보를 이용한 치료의 한계점과 유전자 검사의 불확실성과 한계점, 고가의 의료비 문제 등을 균형 잡힌 시각으로 기술하였으며, 이를 바탕으로 맞춤의학을 이용한 암 치료를 선별적으로 시행하는 전략적 방법 등에 대한 향후의 전망을 잘 기술하여 암 치료에서 맞춤의학의 향후 방향을 제시를 했다는 점에서 의의가 큰 논문이라 판단된다.
[정리: 편집위원회]
References
2. Mukherjee S. The emperor of all maladies: a biography of cancer. London: Fourth Estate; 2011.
3. Mendelsohn J. Personalizing oncology: perspectives and prospects. J Clin Oncol 2013;31:1904-1911.


4. National Cancer Institute. SEER stat fact sheets: chronic myeloid leukemia (CML) [Internet] Bethesda, MD: National Cancer Institute. cited 2015 Aug 23. http://seer.cancer.gov/statfacts/html/cmyl.html
5. National Cancer Institute. Targeted cancer therapies [Internet] Bethesda, MD: National Cancer Institute. cited 2015 Aug 23. http://www.cancer.gov/cancertopics/treatment/types/targeted-therapies/targeted-therapies-fact-sheet
6. American Society of Clinical Oncology. What is personalized cancer medicine? [Internet] Alexandria, VA: American Society of Clinical Oncology. 2015;cited 2015 Aug 23. http://www.cancer.net/navigating-cancer-care/how-cancer-treated/personalized-and-targeted-therapies/what-personalized-cancer-medicine
7. Tirelli U, Berretta M, Bearz A, Carbone A. Grouping of molecularly targeted anti-cancer agents based on cost-effectiveness analysis. Eur Rev Med Pharmacol Sci 2011;15:1355-1356.

8. Kolata G. In treatment for leukemia, glimpse of the future [Internet] New York: New York Times. 2012;cited 2015 Aug 23. http://www.nytimes.com/2012/07/08/health/in-gene-sequencing-treatment-for-leukemia-glimpses-of-the-future.html?_r=0
9. Kabir NN, Ronnstrand L, Kazi JU. FLT3 mutations in patients with childhood acute lymphoblastic leukemia (ALL). Med Oncol 2013;30:462.



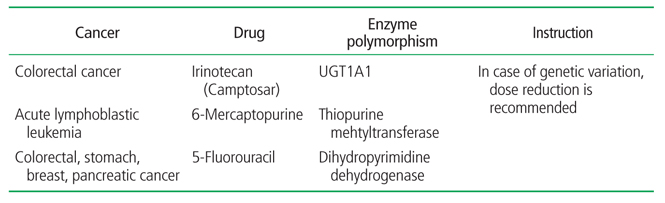
10. American Society of Clinical Oncology. Understanding pharmacogenomics [Internet] Alexandria, VA: American Society of Clinical Oncology. 2015;cited 2015 Aug 23. Available from: http://www.cancer.net/navigating-cancer-care/how-cancer-treated/personalized-and-targeted-therapies/understanding-pharmacogenomics
11. Song SC. Half of BRCA1 carriers develop breast cancer. [Internet] Seoul: Doctor's News. 2015;cited 2015 Aug 23. http://www.doctorsnews.co.kr/news/articleView.html?idxno=105354
13. Suda K, Mitsudomi T. Successes and limitations of targeted cancer therapy in lung cancer. Prog Tumor Res 2014;41:62-77.


14. Welch HG, Schwartz L, Woloshin S. Overdiagnosed: making people sick in the pursuit of health. Boston, MA: Beacon Press; 2011.
15. Dienstmann R, Rodon J, Barretina J, Tabernero J. Genomic medicine frontier in human solid tumors: prospects and challenges. J Clin Oncol 2013;31:1874-1884.


16. Fojo T, Grady C. How much is life worth: cetuximab, non-small cell lung cancer, and the $440 billion question. J Natl Cancer Inst 2009;101:1044-1048.



17. American Society of Clinical Oncology. ASCO in Action Brief: value in cancer care [Internet] Alexandria, VA: American Society of Clinical Oncology. 2014;cited 2015 Oct 28. Available from: http://www.asco.org/advocacy/asco-action-brief-value-cancer-care
- TOOLS
-
METRICS

-
- 1 Crossref
- Scopus
- 2,625 View
- 25 Download
-
Related articles in
J Korean Med Assoc -
Primary Care: Current Roles and Future Perspectives2004 June;47(6)
Research on Uterine Cervical Cancer in Korea: Current Status and Perspectives2007 September;50(9)
The crisis of antimicrobial resistance: current status and future strategies2010 November;53(11)
Stem cells and clinical trials: the current status and future perspectives2011 May;54(5)