경피적 좌심실 보조장치 치료: 체계적 문헌고찰
Percutaneous left ventricular assist device: a systematic review
Article information
Abstract
The percutaneous left ventricular assist device (pLVAD) was developed for short-term use in patients who require acute circulatory support. The TandemHeart system can be inserted percutaneously in the cardiac catheterization laboratory using standard insertion techniques. The objective of this review is to evaluate the safety and effectiveness of pLVAD only for the TandemHeart. The searches were conducted via electronic databases including Medline, Embase, and the Cochrane library, and 942 non-duplicate citations were retrieved. A total of 20 studies (two randomized controlled trials, one cohort study, and 17 case series) were included for this review. Two review authors independently applied the extracted data and assessed the study quality. On the basis of current data, we recommend that the pLVAD be used as a potential treatment for rescue by the mechanical management of cardiogenic shock. On the other hand, the prophylactic use of the pLVAD requires more evidence from larger more effectively designed studies.
서론
1. 연구의 필요성
최근 의공학의 발전과 체외순환이나 보조순환에 따른 병태생리에 대한 많은 연구 결과로 보조순환에 대해 관심이 커지고 있다. 환자의 혈역동학적인 상태가 나빠지는 경우, 약물에만 의존하던 시대에서 기계적으로 순환을 보조하는 시스템에 점차 관심이 많아지고, 실제로 심장 환자 치료에 적극적으로 도입되고 있다[1].
심부전 환자나 급성심근경색 환자들 중에서 심인성쇼크 또는 급성심장마비 환자에서 일시적으로 심장기능을 보조하는 수단으로 경피적 순환 보조장치(percutaneous mechanical support device)를 사용하여 장기적으로 사용할 수 있는 삽입형 심실 보조장치를 시술하기 전까지 또는 이후의 장기치료 결정 시점까지 환자의 상태를 유지하기 위한 가교치료의 목적으로 순환 보조 장치를 사용할 수 있다[2].
경피적 좌심실 보조장치(percutaneous left ventricular assist device) 치료는 현재 건강보험요양급여비용 목록에 등재되어 있지 않다. 우리나라의 의료기술 도입을 위한 절차는 식품의약품안전처의 허가를 시작으로 한국보건의료연구원의 신의료기술평가 후 건강보험심사평가원의 해당 기술 목록 등재 및 급여여부 결정 순으로 진행된다. 이에 경피적 좌심실 보조장치 치료는 신의료기술 평가대상으로 이에 대한 안전성 및 유효성을 체계적 문헌고찰을 수행하여 평가하였다.
2. 경피적 좌심실 보조장치
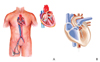
경피적 좌심실 보조장치는 현재 국내에서는 사용되고 있지는 않으나 전 세계적으로는 장기적인 심실 보조장치를 시술하기 전까지 일시적으로 사용되고 있으며, 대표적인 심실 보조장치로는 TandemHeart (CardiacAssist, Pittsburgh, PA, USA)와 Impella (Abiomed, Danvers, MA, USA)가 있다(Figure 1) [3].
TandemHeart는 대퇴정맥-우심방 경로를 통하여 심방 중격 천자를 시행하여 좌심방의 혈류를 흡입하여 체외 원심성 펌프로 대퇴동맥으로 혈액을 밀어주어 3.5-4.5 L/min의 심박출량을 보조할 수 있다[2]. 동 기기는 14일까지 사용할 수 있다고 문헌상 보고되고 있지만, 미국 식품의약국으로부터 단기간(6시간) 사용하도록 승인받았다[45].
Impella는 정맥 접근 없이, 대퇴동맥을 통해 시행된다. 현재 Impella Recover LP 2.5와 LP 5.0 모델 두 종류가 이용 가능하다. Impella Recover LP 2.5/5.0는 2.5/5.0 L/min 가량의 심박출량을 보조할 수 있어 부분적인 순환 보조가 가능하다[256]. 본 연구에서는 임상전문가와의 논의를 바탕으로 현재 TandemHeart만이 국내 식품의약품안전처의 허가를 받은 상태이며, 두 기기 간에 작동기전 및 시술방법이 다르므로 이는 의료기술의 안전성 및 유효성이 달라질 개연성이 있어 같은 기술로 보고 평가하기에는 어렵다고 판단하였다. 이에 신청장비인 TandemHeart를 이용한 경우만 평가에 포함하였다.
연구방법
1. 연구설계
본 연구는 심실기능부전 환자에서 시행한 경피적 좌심실 보조장치 치료의 안전성·유효성에 대한 체계적 문헌고찰 연구이다. 본 연구는 PRISMA (preferred reporting items for systematic reviews and meta-analyses) 그룹이 제시한 체계적 문헌 고찰 보고지침에 따라 수행되었다[7].
2. 문헌검색 전략
1) 핵심질문
1) 연구대상: 연구대상은 심실기능부전 환자이다.
(2) 중재: 경피적 좌심실 보조장치 치료를 시행한 연구를 대상으로 하였다. 단, 신청장비인 Tandem-Heart를 이용한 경우만 평가에 포함하였다.
(3) 비교중재: 본 연구에서는 심실기능부전 환자 치료를 위해 시행되는 기존 기술과 비교하고자 하였다. 이에 대동맥 내 풍선 펌프(intra-aortic balloon pump, IABP), 막성 체외순환 보조장치(extracorporeal membrane oxygenation, ECMO) 및 약물치료와 비교한 연구는 모두 선택하고자 하였으나, 문헌 선택 결과, IABP와 비교된 무작위 임상시험연구가 2편 확인되었다.
(4) 중재결과: 경피적 좌심실 보조장치 치료에 대한 주요결과는 안전성으로 시술 관련 합병증률(사망률, 주요 합병증률)을 조사하였으며, 유효성으로 사망률을 확인하였으며, 2차 결과로는 혈역학적 지표 향상 정도, 치료 성공률 및 치료 경과, 삽입 성공률을 선정하였다.
(5) 연구유형: 경피적 좌심실 보조장치 치료의 안전성 및 유효성을 평가하기 위한 문헌의 연구 유형은 사실 제한을 두지 않았다. 이는 중재법에 대한 평가이며, 이러한 평가의 주요 특성은 해당 중재를 수행한 실험군과 이를 수행하지 않은 대조군의 비교를 통해 해당 중재의 이점을 검증하는 것이므로 체계적 문헌고찰, 임상시험연구, 코호트연구 및 증례연구까지 포함하고자 하였다. 이외 비록 평가를 위한 문헌으로 선택되지 않았으나 학술지 등에 게재된 문헌 중 의학 종설, 사설, 증례보고 등은 평가 배경에 대한 근거로 활용하였다.
2) 문헌검색과 선택과정
국내 데이터베이스(database, DB)는 KoreaMed를 포함한 8개를 이용하였으며, 검색일은 2013년 6월 24일이었다. 국외 DB는 Ovid-Medline, Ovid-Embase, Cochrane library 및 국외 의료기술평가기구 홈페이지를 이용하였으며, 검색일은 2013년 5월 30일이었다.
문헌검색에 사용된 검색어는 연구대상 및 중재로부터 주요 개념어를 도출하여 검색전략을 구성하였다. 국내 DB는 색인기능을 고려하여 '심실보조장치' 또는 'ventricular assist device'에 초점을 맞추어 광범위하게 검색을 실시하고, 이후 주 중재인 경피적 좌심실 보조장치 치료가 수행된 문헌인지 확인한 후 검색된 범위 내에서 불필요한 문헌을 수작업으로 제외하였다. 국외 DB는 효율적인 검색을 위해 MeSH 용어를 확인하였고, 논문제목, 초록 및 부주제어(subheadings) 등의 프리 텍스트(free text) 검색이 가능하도록 형식도 추가하여 검색하였다.
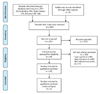
국내 DB에서는 총 126편의 문헌이, 국외 DB에서는 Ovid-Medline 490편, Ovid-Emabse 775편으로 총 1,265편의 문헌이 검색되었다. 먼저 각 DB에서 검색된 총 1,391편의 문헌 중, 중복된 문헌(449편; 국내 51편, 국외 398편)을 제거하였다. 이후 제목 및 초록을 검토하여 핵심질문을 중심으로 구성된 선택 및 배제기준에 따라 선정하였으며, 남은 문헌은 원문을 찾아 선별하였다. 문헌 선택기준은 심인성 쇼크, 심실기능부전 환자를 대상으로 수행된 연구, TandemHeart를 이용하여 경피적 좌심실 보조장치 치료가 수행된 연구, 적절한 의료결과가 하나 이상 보고된 연구이며, 배제기준은 동물실험 및 전임상시험 연구, 원저가 아닌 연구, 한국어 및 영어로 출판되지 않은 연구, 증례보고, 회색문헌이었다.
따라서, 중복 제거된 문헌 942편 중 922편(97.9%)의 문헌이 배제되고, 20편(2.1%)의 문헌이 최종 선택되었다. 문헌 선택과정은 3단계로 진행되었으며, 2명의 평가자가 각각 독립적으로 수행하였으며, 의견의 불일치가 있는 경우는 논의하여 수렴하였으며, 합의되지 않는 경우는 제3자 개입의 원칙을 정하였으나 연구자간 이견이 없이 진행되었다. 자세한 문헌선택과정은 흐름도로 제시하였다(Figure 2).
3. 문헌의 질 평가
선택된 문헌의 질은 영국 Scottish Intercollegiate Guideline Network (SIGN)의 '방법론 체크리스트(method-ology checklist)'를 채택하여 평가하였다[8]. SIGN의 질 평가도구는 연구유형에 따라 필수항목을 선정하고, 이 조건에 모두 잘 또는 적절하게 수행되었을 경우 '++'로, 일부 항목이 불충분할 경우 '+'로, 대부분 충족되지 않았을 경우 '-'로 판정하였다. 질 평가판정에 따른 SIGN의 근거수준은 Table 1과 같으며, 이에 따른 질 평가판정 결과, 1'+'가 2편[910], 2'+'가 1편[11]이었다. 문헌의 질 평가과정은 2명의 연구자에 의해 수행되었으며, 의견 불일치가 있는 경우는 논의 및 제3자 개입의 원칙을 정하였으나 연구자간 이견은 없었다. 또한, 질 평가결과를 반영한 근거의 수준에 따른 권고의 등급은 Table 2와 같다.
4. 자료추출
평가에 포함된 문헌은 일 유형으로만 한정되지 않아 자료추출 과정은 여러 차례 반복되었으며, 임상전문가의 의견을 반영하여 자료추출 서식의 적절성을 검토한 후 사용하였다. 자료추출은 문헌에 기술된 공통된 내용과 결과에 영향을 주는 연구대상의 특성과 함께 필수적으로 추출되어야 하는 안전성 및 유효성에 대한 자료를 추출하였다.
결론
1. 체계적 문헌고찰 대상 문헌의 일반적 특성
경피적 좌심실 보조장치 치료의 안전성 및 유효성 평가에 선택된 문헌은 총 20편으로 모두 국외 문헌으로 연구유형은 무작위임상시험연구 2편, 코호트연구 1편, 증례연구 17편이었다. 연구장소는 주로 미국(15편, 75%)이었으며, 다음으로 네덜란드 2편, 독일 2편, 그리스 1편이었다. 출판연도별로 보면 2001년 1편, 2005년 1편, 2006년 3편, 2007년 1편, 2008년 7편, 2009년 3편, 2011년 2편, 2012년 1편이었다.
평가에 선택된 문헌은 치료 목적과 시술 형태에 따라 구조 목적, 단독 사용과 예방적 목적, 병용 사용으로 구분되었다. 경피적 좌심실 보조장치가 구조 목적으로 사용된 문헌은 총 12편(무작위임상시험연구 2편, 증례연구 10편)이었고(Table 3) [91012131415161718192021], 예방적 목적으로 사용된 문헌은 총 9편(코호트연구 1편, 증례연구 8편)이었다(Table 4) [112022232425262728]. 이에 치료목적 및 시술형태를 구분하여 경피적 좌심실 보조장치 치료의 안전성과 유효성을 평가하였다. 안전성은 시술 관련 합병증(사망, 주요 합병증)으로, 유효성은 사망률, 치료 성공률 및 치료 경과, 삽입 성공률, 혈역학적 지표 향상 정도로 평가하였다.
2. 구조 목적과 단독 사용
1) 안전성
심인성 쇼크 환자를 대상으로 경피적 좌심실 보조장치를 구조 목적으로 사용한 경우 증례연구 9편에서 시술 관련 합병증을 보고하였다. 모든 문헌에서 시술 관련 사망은 보고되지 않았다. IABP와 비교 시, Burkhoff 등[9]의 무작위임상시험연구 1편에서 전체 합병증률은 두 군간에 통계적으로 통계적으로 유의한 차이가 없었으며, 연구자가 정의한 합병증 분류기준에 따른 중증 합병증률도 중재군(경피적 좌심실 보조장치) 1.3건/1인, 비교군(IABP) 1.2건/1인으로 유사하게 보고되었다. 반면, Thiele 등[10]의 무작위임상시험연구 1편에서는 사지허혈(중재군 33.3%, 비교군 0%, P=0.009), 출혈로 인한 수혈(중재군 90.5%, 비교군 40%, P=0.002)이 중재군에서 통계적으로 유의하게 많이 발생하였다. 또한, 단일군 연구에서 통합된 주요 합병증률은 수혈 57.8%, 카테터 삽입 부위 출혈 24.9%, 사지허혈 6.7%, 대동맥 박리 6.7%, 뇌졸중 5.5%, 심방 천공 0.85%이었다.
2) 유효성
심인성 쇼크 환자를 대상으로 경피적 좌심실 보조장치를 구조 목적으로 사용한 경우, 무작위임상시험연구 2편, 증례연구 9편에서 유효성 결과를 보고하였다. 첫째, IABP와 비교한 연구는 무작위임상시험연구 2편이었다. 30일 사망률은 무작위임상시험연구 2편에서 중재군(경피적 좌심실 보조장치)와 비교군(IABP) 간의 통계적으로 유의한 차이가 없는 것으로 보고하였다. 삽입 성공률은 1편의 무작위 임상시험 연구에서 두 군 모두 100% 삽입에 성공한 것으로 보고하였다. 혈역학적 지표 향상 정도는 2편의 무작위임상시험연구에서 보고하였다. Burkhoff 등[9]의 무작위임상시험연구는 심인성쇼크 환자 42명을 대상으로 중재군(경피적 좌심실 보조장치 19명)과 비교군(IABP 14명)을 비교하였으며, 혈역학적 보조 성공률이 중재군 37% (7/19명), 비교군 14%(2/14명)로 중재군의 혈역학적 보조 성공률이 높게 확인되었다. 또한, 혈역학적 지표별로 심장박출계수(cardiac index), 평균 동맥압(mean arterial pressure), 폐모세혈관쐐기압(pulmonary capillary wedge pressure, PCWP) 모두에서 시술 전-후를 비교하여 통계적으로 유의한 향상이 확인되었다. Thiele 등[10]의 무작위임상시험연구에서는 급성 심근경색 후 발생한 심인성쇼크 환자 41명을 대상으로 중재군(경피적 좌심실 보조장치 21명)과 비교군(IABP 20명)을 비교하였으며, 시술 전 두 군간의 혈역학적 지표는 PCWP를 제외한 나머지 혈역학적 지표들은 두 군간에 통계적으로 유의한 차이가 없었으나, 시술 중에 중재군에서 심박출량(cardiacl output), 심장박출계수, PCWP, 폐동맥압(pulmonary artery pressure)가 더 효과적으로 향상되어 중재군과 비교군 간에 통계적으로 유의한 차이를 보고하였다.
둘째, 단일군 연구(증례연구 8편)에서 제시한 통합된 30일 사망률은 38.8% (83/214명)이었다. 증례연구 7편에서 좌심실 보조장치 또는 심장이식의 가교 치료로의 성공률은 4.3-100%까지 다양하고 보고되었으며, 증례연구 1편에서 최종 치료(destination therapy)로써 사용된 경우, 심기능 회복으로 경피적 좌심실 보조장치 제거가 가능했던 환자는 36.4% (4/11명)으로 보고하였다. 삽입 성공률은 증례연구 6편에서 모두 100%로 보고하였다. 또한, 증례연구 9편에서 혈역학적 지표 향상 정도는 시술 전에 비해 시술 중 또는 시술 후에 혈역학적 지표의 향상이 통계적으로 유의하게 보고되었다.
3. 예방적 목적과 병용 사용
1) 안전성
경피적 좌심실 보조장치 치료를 예방적 목적으로 시행한 경우, 코호트연구 1편, 증례연구 7편에서 시술 관련 합병증을 보고하였다. 적응증에 따라 전극도자절제술(ablation)에서 경피적 좌심실 보조장치를 보조한 경우는 코호트연구 1편이었으며, 나머지 증례연구 7편에서는 고위험 경피적관상동맥중재술(percutaneous coronary intervention, PCI) 환자에서 경피적 좌심실 보조장치를 보조하였다.
Bunch 등[11]의 코호트연구 1편에서 혈역학적으로 불안정한 심실빈맥 환자를 대상으로 전극도자절제술 시행 시, 경피적 좌심실 보조장치를 보조하는 경우(중재군 13명)와 보조하지 않는 경우(비교군 18명)을 짝짓기하여 비교한 결과, 중재군에서 시술 전후로 발생한 뇌졸중으로 인해 1명이 사망하였으며, 비교군에서는 시술 관련 사망이 발생하지 않았다(P=0.42). 또한, 뇌졸중은 중재군 1명, 비교군 1명에서 각각 발생한 것으로 보고하였다(P=1.00).
단일군 연구에서는 고위험군 PCI 환자를 대상으로 PCI 시행 시, 경피적 좌심실 보조장치를 예방적 목적으로 보조한 경우, 통합된 주요 합병증률은 major adverse cardiac events 9.5% (6/63명), 사지허혈 6% (2/32명), 뇌졸중 1-3%, 카테터 삽입 부위 출혈 9.1-28%까지 보고되었다.
2) 유효성
경피적 좌심실 보조장치 치료를 예방적 목적으로 시행한 경우, 코호트연구 1편, 증례연구 8편에서 유효성 결과를 보고하였다. 첫째, 전극도자절제술에서 경피적 좌심실 보조장치를 예방적 목적으로 사용한 경우는 코호트연구 1편이었다. 혈역학적으로 불안정한 심실빈맥 환자를 대상으로 전극도자절제술 시행 시, 경피적 좌심실 보조장치를 보조하는 경우(중재군 13명)와 보조하지 않은 경우(비교군 18명)을 짝짓기하여 비교하였으며, 시술 마지막 시점에 심실빈맥이 유발되지 않은 경우를 치료 성공으로 정의하였다. 치료 성공률은 중재군 77% (10/13명), 비교군 67% (12/18명)으로 두 군간에 통계적으로 유의한 차이는 없었다(P=0.69).
둘째, 고위험군 PCI 환자를 대상으로 PCI 시행 시, 경피적 좌심실 보조장치를 예방적 목적으로 보조한 경우, 증례연구 8편에서 유효성 결과를 보고하였다. 30일 또는 입원 중 사망률을 보고한 문헌은 6편으로 통합된 30일 사망률은 11.8% (13/110명)이었다. 증례연구 5편에서 시술 성공률은 96-100%, 삽입 성공률은 모두 100%로 보고하였다. 혈역학적 지표 향상 정도는 다수의 문헌에서 시술 전에 비해 시술 중 또는 시술 후에 혈역학적 지표의 향상이 통계적으로 유의한 것으로 보고하였다.
결론
본 연구는 체계적 문헌고찰을 통해 경피적 좌심실 보조장치 치료의 안전성 및 유효성을 평가하였다. 첫째, 중증 불응성 심인성 쇼크 환자에서 경피적 좌심실 보조장치 치료를 구조 목적으로 사용한 경우, 안전성은 IABP와 비교 결과, 사지허혈, 출혈로 인한 수혈의 비율이 높았다. 그러나 동 시술이 매우 침습적인 기술임을 고려할 때 시술 관련 사망이 보고되지 않았으며, 그 외 중증 합병증(심방천공, 뇌졸중, 대동맥 박리 등)의 발생률은 매우 낮은 것으로 확인되었다. 이에 동 기술은 기존 치료(약물 또는 IABP 등의 보조장치)로도 회복이 어려운 경우, 환자의 심실기능을 보조하기 위해 사용하는 점을 고려하여 이 정도의 시술 관련 위해는 수용 가능한 수준이라 판단하였다. 또한, IABP와 비교 결과, 30일 사망률에 있어 통계적으로 유의한 차이가 없었으나 혈역학적 지표 향상에 있어 중재군(경피적 좌심실 보조장치)이 비교군(IABP)에 비해 혈역학적 보조 성공률이 더 높았으며, 단일군 연구에서도 시술 전에 비해 수술 중과 후의 혈역학적 지표가 통계적으로 유의하게 향상된 것으로 알 수 있었다. 경피적 좌심실 보조장치 치료 후, 좌심실 보조장치 또는 심장이식으로 가교치료가 성공적으로 시행된 비율이 4.3-100%로 다양하게 보고되었다. 실제 심인성쇼크 환자를 대상으로 무작위비교임상시험연구의 시행이 어려우며, 기존 기술(IABP, ECMO)도 생존율과 같은 임상결과변수(clinical endpoint)의 향상을 증명하지 못했으며, IABP와 비교 시 대리결과변수(surrogate endpoint)로서 혈역학적 지표의 향상 만으로도 중증 불응성 심인성쇼크 환자들에서 치료효과의 향상을 도모할 수 있는 기술이라고 평가하였다. 이에 중증 불응성 심인성쇼크 환자에서 경피적 좌심실 보조장치 치료를 구조 목적으로 사용한 경우, 안전성은 수용할 수 있는 수준이며, 혈역학적 지표 향상에 효과가 있어 임상 도입이 필요한 안전하고, 유효한 의료기술로 평가하였다(권고등급 B).
둘째, PCI 또는 전극도자절제술 시행 시, 고위험군 환자에서 예방적 목적으로 경피적 좌심실 보조장치를 사용하는 경우, 안전성 및 유효성을 평가하기에는 아직 연구가 더 필요한 단계의 기술이라고 평가하였다(권고등급 D). 이에 고위험 환자군에서 특정 시술 시행시 경피적 좌심실 보조장치를 병용하여 사용함으로써 시술의 위험을 감소시키고, 혈역학적인 보조를 효과적으로 할 수 있는지 확인할 수 있는 연구가 더 필요하다.
Peer Reviewers' Commentary
본 논문은 현재 신의료기술 평가대상에 있는 경피적 좌심실 보조장치 치료의 안전성과 유효성을 체계적 문헌고찰을 통해 평가한 논문이다. 근경색증이나 심부전 등으로 좌심실기능이 저하되어 있는 환자에서 일시적으로 사용되는 경피적좌심실보조장치가 최근 국내에도 도입되려고 하는 시점에서 체계적 문헌고찰을 통해서 안성성과 유용성을 검증하려는 것은 시의적절한 연구이다. 말기 심부전 환자의 궁극적인 치료는 심장이식이지만, 국내 이식 장기 공급의 한계와 지속적인 증가 추이를 보이는 심부전 유병률을 고려하였을 때, 심장이식의 혜택은 제한적일 수밖에 없다. 따라서 급성 악화기의 안정 도모와 심장이식까지 가교의 역할을 위해 좌심실 보조장치 치료에 대한 관심이 늘어나고 있으며, 이미 외국에서는 많이 사용되고 있어 국내 도입이 시작되고 있는 현 상황을 고려할 때, 경피적 좌심실 보조장치에 대한 문헌고찰은 의료, 사회적 의의가 있다고 판단한다.
[정리: 편집위원회]
Acknowledgement
This study was supported by research funds of the Ministry of Health and Welfare.