어깨수술의 방법과 최신지견
Update in surgical treatment of shoulder injuries
Article information
Abstract
Increased life expectancy, combined with advancements in medicine, has given rise to an increased prevalence of shoulder injuries. Additionally, the recent social trend in Korea of participation of younger generations in sports activities has also contributed to this increased prevalence. Many healthcare institutions, however, are performing surgery for shoulder injuries without thorough consideration of the complete clinical picture. Only a few of these injuries require surgery, and most of them can be treated and improved with conservative management. The need for surgery should be decided in conjunction with the consideration of the patient's age, living environment and level of physical activity. Here, we give a brief introduction to indications and methods for surgical treatment of shoulder injuries such as rotator cuff injuries, calcifying tendinitis, shoulder instability, osteoarthritis of the glenohumeral joint, and adhesive capsulitis.
서론
‘견관절'이라는 학문 자체는 슬관절이나 척추관절 등의 다른 근골격계 관절 영역에 비해서 신생학문이다. 1972년에 콜롬비아대학병원의 Neer[1]가 박사가 미국정형외과학회지에 어깨질환에 관련된 논문을 발표하면서부터 어깨학문은 시작된 것으로 보고 있다. 그 이전에는 수많은 어깨수술들이 시도되었으나, 대부분 결과가 수술 전보다 오히려 나빠지는 것이 일반적이었기 때문에, 어깨관절은 치료할 수 없는 관절로 분류되었다. 1972년부터 시작하여 지금까지 급격한 속도로 발전해오다 보니, 대부분의 전문의들은 그 발전의 속도를 따라가기 쉽지 않은 것이 사실이다. 이 지면을 통해서도 너무 앞선 지식보다는, 이미 충분히 여러 나라의 여러 의사들에 의해서 검증되고, 누구나 받아들일 수 있는 지식 위주로 정리하려고 한다. 어깨라는 학문의 발달과 더불어, 고령사회로의 진입은 자연스럽게 전 세계적으로 어깨환자의 숫자를 증가시키고 있다. 게다가 젊은 인구에서도 스포츠 및 레저인구의 급격한 증가로 스포츠 손상이 증가하면서 젊은 어깨질환 또한 빠른 속도로 증가하고 있다. 어깨질환으로 인한 통증의 원인은 어깨관절 주위의 뼈, 근육, 건, 인대의 문제로 발생하며, 드물지만 신경계통과 혈관계통의 문제도 보고되고 있는 상황이며, 그 중 가장 흔하게 접할 수 있는 질환으로는 유착성피막염, 견봉하점액낭염, 회전근개질환, 관절와순질환과 관련된 불안정성, 어깨관절염, 석회화건염 등이 있다.
위와 같은 질환들이 자주 접할 수 있는 어깨의 질환들이며, 이 질환들에 대한 간략한 설명 및 치료방법 중에서도 현재 널리 사용하고 있는 수술적 치료를 중점적으로 고찰해보고자 한다[2]. 무엇보다 강조되어야 할 부분은 수술적 치료가 통증의 정도로 결정되어서는 안된다는 것이다. 환자가 아프다고 해서 수술을 결정하는 것이 아니라, 애초부터 수술로만 좋아질 병을 수술로 치료해야 하는 것이다. 아무리 통증의 강도가 크더라도, 수술 없이 빠른 시일 내에 좋아질 수 있는 병임에 불구하고, 수술적 치료로 해결하려고 시도해서는 안된다. 수술적 치료의 결정은 다음 두 가지 정도에 한해서 시행되어야 한다. 첫째, 수술적 치료를 시행하지 않을 경우 환자의 예후가 나빠지는 것이 뚜렷한 경우. 둘째는 3-6달의 꾸준한 비수술적 치료로도 호전되지 않고, 수술적 치료가 더 나은 결과를 보장할 수 있는 경우이다. 이런 경우 이외에는 극히 제한적으로만 수술적 치료가 시행되어야 한다. 그 이외에도 연령 및 생활환경, 활동도 등을 고려하여 수술 적응증 및 수술방법에 대한 인지가 필요하리라 생각되는 바이다.
유착성피막염
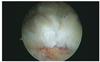
유착성피막염은 동통과 관절와-상완골 관절의 능동 및 수동 운동범위 소실을 증상으로 나타나는 병으로 국내에서는 오십견이란 잘못된 용어로 표현되기도 한다. 오십견에는 40여 가지의 어깨질환이 모두 포함되는데, 이를 과거 구분해내지 못했기 때문에 만들어진 용어가 오십견이기도 하다. 유착성피막염 안에도 여러 세부 진단이 존재하나 아직 국내에서는 유착성피막염'이라는 용어 하나만이 의학적으로 통용되는 만큼, 이 지면에서는 일반적으로 사용되는 유착성피막염에 대해서만 설명하도록 하겠다. 병태생리상으로는 관절낭의 점진적인 섬유화와 구축이 나타난다(Figure 1). 서구 인구의 2-5% 정도 발병한다고 하며, 대부분은 40대에서 60대 사이의 여성환자라고 알려져 있다[3]. 당뇨, 갑상선질환 등 내분비계 질환이나 자가면역 질환에서도 호발한다고 알려져 있다. 치료방법은 관절낭의 구축을 유발시키는 염증 매개체나 활액막에 작용하는 물질을 억제하는 방법을 사용하게 되는데, 아무리 심한 경우라도 대부분은 약물적 치료 및 관절강 내 주사요법, 물리치료, 도수치료 등으로 호전된다[4]. 최소 3-6달 이상의 바른 치료법을 시행해야 하며, 그 이전에 먼저 수술적 치료를 하는 것은 특별한 예외를 제외하고는 바람작하지 않다. 6개월의 보존적 치료에도 불구하고 호전되지 않는 환자에 한해서는 수술적 치료방법을 고려할 수 있다. 수술적 방법은 두꺼워진 관절낭을 절개하는 방법인데, 구축된 부위를 모두 찾아내서 하나하나 절제하는 것이 중요하다. 최근에는 개방적 방법보다는 관절경적 관절낭 유리술이 주로 사용되고 있는데, 단순히 관절경을 사용한다는 장점보다는 결과 자체가 관절경적 유리술이 더 좋을 뿐 아니라 추가적으로 관절 내 염증과 활액막염을 제거할 수 있다는 장점이 있기 때문이다[5]. 그러나 발표된 논문들을 통합적으로 고찰해보면, 마취하 관절도수치료(manipulation under anesthesia, MUA)의 효과도 관절낭 유리술에 비해서 크게 떨어지지 않는 것으로 나오고 있다. 그러나 필자의 임상연구를 토대로 할 때, MUA는 단기적으로만 효과가 있을 뿐, 주사치료에 비해서 그 결과가 비슷하거나 열등한 것으로 보이는 만큼, MUA는 어려운 치료방법이다.
1. 관절경적 관절낭유리술
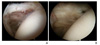
1979년 Conti 등에 의해 처음으로 관절경을 이용한 관절낭절제술을 기술한 뒤 널리 사용되고 있다. 두꺼워진 관절낭을 절제할 수 있을 뿐 아니라(Figure 2), 관절 내에 발생한 활액막염과 염증들을 제거할 수 있다는 큰 장점이 있다. 무엇보다 MUA에 비해서 2차적인 손상인 회전근개 파열과 근위부 상완골 골절 등을 방지할 수 있고, 보다 정교한 관절낭유리를 통해서 효과적인 결과를 빨리 얻을 수 있다는 장점이 있다. 알려진 합병증은 유리 후 어깨불안정성 및 탈구, 연골용해증(chondrolysis), 액와신경 손상 등이다[6]. 필자의 임상경험으로는 관절경적 관절낭유리술은 단독으로는 매우 드물게 이루어지는 수술이기는 하나, 기술적으로만 정교한 스킬이 있다면, 매우 안전하고 효과가 확실한 수술방법이다.
견봉하점액낭염
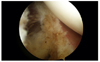
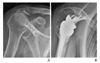
과거 충돌증후군이라는 넓은 영역의 질환으로 알려졌던 질병들 중 하나이다. 처음 니어 박사가 기술했던 충돌증후군은 견봉의 전방 1/3과 오구견봉 인대와 상완골 대결절 사이의 기계적인 충돌로 인해서 회전근개와 이두근 장건의 손상이 일어나게 되고, 이에 따른 통증이 발생하게 되는 질병이라 기술되었었다. 그 당시 충돌증후군이라 기술되었던 병은 의학이 발달함에 따라서, 현재는 회전근개파열 및 부분파열, 회전근개건증, 유착성관절낭염, 견봉하점액낭염 등의 병으로 나뉘어져 있음이 밝혀졌다. 그 중 견봉하점액낭염에 대해서 설명하도록 하겠다. 견봉하점액낭염의 핵심이 되는 소견은 점액낭의 염증소견과 비후성 반흔조직이다(Figure 3). 치료방법은 소염 진통제의 투약, 물리치료 및 운동치료, 견봉하 스테로이드 주사술 등이며, 거의 모든 환자에서 비수술적 치료로 호전을 가져온다. 그러나, 반복적으로 재발하거나, 6개월간의 보존적 치료에도 불구하고 통증의 호전이 없는 경우는 수술적 치료를 할 수 있다. 수술적 치료를 하게 되는 경우는 관절경적 견봉하변연절제술 및 견봉성형술이 가장 추천되고 있다.
1. 개방적 감압술
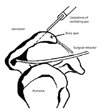
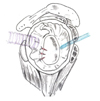
관절경적 수술법이 나오기 전까지 모두 개방적 수술을 시행하였으며, 견봉 앞쪽의 골극을 제거하고 curved 또는 hooked acromion의 경우 아래 면을 편평하게 해주었다(Figure 4). 최근 논문에서 개방적 감압술에 의한 25년 추시 결과상 88% 만족스러운 결과가 보고되고는 있으나, 관절경적 수술에 비해서 삼각근의 부착부를 보존하지 못해서, 관절경적 수술법에 비해 선호도가 떨어지는 수술법이다.그리고 당시는 충돌증후군이라는 모호한 개념 하에 많은 수술을 했던 시점이기 때문에, 실제 수술적 치료가 필요하지 않았던 환자군도 포함된 결과로 봐야 하는 만큼, 그 결과의 신뢰도를 충분히 인정하기는 힘들다[7]. 이 연구에 포함된 환자들 중 어깨치료 자체가 거의 안되던 시절의 환자들도 포함되어 있는 만큼, 치료의 만족도는 지금과는 많이 다를 수 밖에 없다. 수술 전과 비교해서 조금만 호전되더라도 만족스럽다고 표현했을 수 있기 때문이다. 그렇기 때문에 현대적 치료법의 연구와 나란히 그 결과를 비교하기에는 무리가 있다. 이론적으로도 개방적 견봉하감압술을 추천하기 힘든 수술법이다.
2. 관절경적 감압술
1987년 Ellman에 의해 관절경적 견봉술이 소개된 이후 많은 수술적 결과들이 발표되고 현재는 관절경적 방법이 대세를 이루고 있다. 개방적 수술에 비해서 삼각근(deltoid muscle)의 부착부를 보존하여, 근력 회복이 빠르고, 절개가 적어 합병증이 적으며, 재활이 빠르다는 장점이 있다. 관절경적 카메라로 견봉하 골극 확인 후에 견봉절제기(acromionizer)를 이용해 견봉하감압술을 시행하게 된다(Figure 5). 최근 논물들에 의하면 70-80% 이상의 만족스러운 결과를 보고하고 있다. 삼각근의 손상이 거의 없고 수술과정이 매우 간단하기 때문에, 추천할만한 수술방법이다.
회전근개파열
회전근개 손상은 견봉하 공간의 충돌에 의한 외부압박이 원인으로 지목되기도 하였으나, 대부분의 경우는 퇴행성 변화와 관련되어 회전근개 자체 내부 변성이 선행되어있음이 밝혀져 있다. 외상성으로도 발생할 수 있다고 보고되고 있다. 그러나 회전근개파열이 있는 환자들에서 통증을 일으키는 정확한 기전은 아직 밝혀져 있지 않으며, 실제 회전근개파열이 확인된 환자들 중에서도 통증이 전혀 없는 경우도 매우 흔하다. 그러나, 회전근개파열이 있는 무증상 환자의 반 이상이 3년 이내에 증상을 나타내는 것으로 보고되고 있으며, 파열이 일단 발생한 경우는 파열된 부위가 스스로 붙지는 않는 것으로 보고되었다[8]. 즉, 자연치유는 기대하기 어렵다는 의미이며, 파열된 사이즈는 점차적으로 커지는 것으로 보고되었다. 그러나 파열의 크기와 증상 유무와는 서로 일치하지 않으며, 파열이 진행하는 조건이나 속도 또한 매우 다양하다. 치료는 환자의 나이, 직업, 활동 및 기능 정도, 파열 크기, 손상 기전, 통증 정도 등을 종합적으로 감안하여 결정하여야 한다. 부분파열의 대부분의 경우는 보존적 치료로 매우 좋은 결과가 보고되어있다. 그러나, 부분파열이라 하더라도 보존적 치료로 6개월-1년 이상 추시에서도 증상이 지속되거나, 호전이 없을 경우는 수술적 치료를 고려할 수 있다. 완전파열이라 하더라도 전층 파열의 넓이가 1 cm2 이하인 경우는 부분파열에 준해서 보존적 치료를 시도해볼 수 있다. 그러나, 초진 시 기능적 저하가 심하고, 전층파열의 넓이가 1 cm2 이상인 경우에서는 보존적 치료가 좋은 결과로 이어지기 힘들다고 알려져 있다. 적응증을 바르게 설정한 경우에는 수술적 치료가 결과가 좋을 뿐 아니라, 수술적 치료를 하지 않았을 경우에는 예후가 점점 나빠진다는 것이 중요하다. 회전근개파열이 방치된 경우 회전근개근육의 위축으로 점점 파열 부위가 딸려서 올라가게 된다. 그러면서 파열 크기는 점점 커지게 되고, 근육에는 지방변성이 일어나게 된다. 한 번 발생한 지방 변성은 비가역적 변화이며, 지방 변성된 근육은 다시 정상 근육으로 바뀌지 않는다. 그렇기 때문에 지방 변성이 진행하기 전에 회전근개파열에 대한 수술적 복원술을 해주어야만 좋은 결과를 만들어낼 수 있다. 지방 변성이 이루어진 후에는 수술적 복원술을 하더라도 결과에는 한계가 발생하게 된다.
회전근개파열 이후 수술적 치료가 지연될 경우 최후에 발생하는 것은 회전근개관절병증(rotator cuff arthropathy)이다. 회전근개파열이 방치되어 광범위 파열로 진행된 경우, 상완골두를 고정해주는 근육이 거의 없기 때문에, 상완골두는 점차 상방으로 전위되게 되고, 이 상태로 시간이 흐르게 되면 회전근개관절병증이 발생하게 된다.
회전근개 관절병증은 회전근개 광범위 파열, 상완골두의 상방전위, 관절와-상완골 관절의 관절염 소견이 모두 동반된 경우를 말하는데, 이런 경우는 단순히 회전근개복원술만을 진행한다 해도 결과가 만족스럽지 못하게 된다. 그 이유는 설사 회전근개가 만족스럽게 복원된다고 하더라도, 관절염 자체에 의한 통증과 운동범위 감소가 발생할 뿐 아니라 복원된 회전근개의 재파열률이 지나치게 높기 때문이며, 이 때문에 회전근개 복원술의 금기증에 해당한다. 이런 경우는 견관절 인공관절 역치환술(reverse total shoulder arthroplasty)을 시행하는 것이 필요하다. 인공관절 치환술 자체가 큰 수술에 해당하고, 인공관절의 수명이 제한되어있는 만큼, 가능한 회전근개 파열이 진행되기 전에 미리 복원술을 시행하여, 견관절 관절병증까지 진행하지 않도록 하는 것이 추천되는 바이다.
이 지면을 통해서는 회전근개 파열의 수술치료 방법들 중 개방적 회전근개봉합술, 관절경적 회전근개봉합술, 관절경적 견갑하근복원술, 견관절 역치환술 등에 대해서 알아보기로 한다.
1. 개방적 회전근개봉합술
개방적 감압술 후 봉합술을 시행하는 방법과 관절경적 감압술 시행 후 소절개로 봉합술을 시행하는 방법이 있다(Figure 6). 개방적 감압술을 시행하는 전통적인 방법보다는, 관절경적 감압술 후 소절개를 통한 개방적 회전근개봉합술의 만족도가 더 높기 때문에, 개방적 방법을 선호하는 전문의들은 후자를 더 선호하고 있다. 견봉하감압술을 시행하는 방법은 충돌증후군에서의 방법과 같으며, 개방적 회전근개봉합술은 내측 전이된 회전근개를 최대한 장력이 발생하지 않은 범위에서 원래 위치로 당긴 후 봉합을 시행하게 된다. 파열 크기가 매우 큰 광범위 회전근개파열에서는 아직도 개방적 회전근개복원술이 관절경적 방법에 비해서 유용하다고 주장하는 전문의들이 많이 있으나, 실제 필자의 임상경험을 토대로 이야기하자면, 충분히 숙련된 어깨관절경 전문의라면 개방적 방법으로 복원이 가능한 회전근개파열은 모두 관절경에서도 복원 가능하다고 말할 수 있다. 최근 발표되는 많은 논문들에서도 필자의 주장을 뒷받침하고 있다[9].
2. 관절경적 회전근개봉합술
현재 가장 널리 사용되는 방법이다. 과거 개방적 회전근개봉합술이 더 많이 사용되었으나, 봉합 고정 나사못과 같은 최신기술의 발달(Figure 6)로 인해 관절경을 이용하여 수술하는 빈도가 많아지고, 최근 치료의 gold standard로 자리잡아 가고 있는 상황이다. 관절경적 수술방법이라 하더라도 파열된 양상이 전층파열인지 부분파열인지에 따라서, 또 파열크기에 따라서 가장 적합한 방법들을 적용해야 한다. 가장 흔하게 사용되는 수술방법들로는 일열봉합술(single-row fixation, Figure 7)과 이열봉합술(double-row fixation), 이열 교량형봉합술(suture-bridge fixation, Figure 8) 등이며[10], 이들을 복합적으로 사용하기도 한다.최근에는 과거 복원불가로 분류되어서 부분봉합에 만족해야 했던 복원불가 광범위 파열에서도 부분봉합 후 동종조직이식을 통한 적극적인 수술방법들이 도입되는 추세이나, 아직 충분한 연구 및 추시 연구가 나오지는 못하고 있는 상황이다[11,12].
회전근개파열은 그 파열된 정도에 따라서 전혀 다른 예후를 보인다. 작은 파열, 중간 파열, 큰 파열, 광범위 파열로 나뉘며 광범위 파열은 복원 가능한 광범위 파열과 복원 불가능한 광범위 파열로 나뉜다. 그러나 많은 의료기기의 발달과 수술도구의 발전으로 거의 대부분의 광범위 파열과 과거 복원 불가로 분류되었던 파열들도 이제는 관절경으로 복원하는 것이 가능해졌다. 그러나, 다른 관절에 비해서 견관절관절경의 숙련 과정이 힘들다는 것은 대부분의 견관절 전문의들이 동의하는 바이다.
3. 견갑하근복원술
견갑하근은 회전근개의 4가지 근육 중 하나이다. 회전근개파열과 봉합술의 중요성이 강조되어오고, 그 시술이 지속적으로 발전해왔음에도 불구하고, 견갑하근만큼은 너무나 오랜 시간 동안 연구되어오지 못한 근육이었다. 여러 생역학적 검사 및 다양한 사체연구들을 통해서 견갑하근이 다른 어떤 회전근개 근육보다 더 중요한 역할을 한다는 것이 증명되어왔지만, 정작 임상의사들은 좀처럼 복원해오지 못했던 근육이기도 하다. 특히 관절경적 회전근개복원술의 시대로 진입하면서 극상근과 극하근에 대한 복원술은 매우 빠른 속도로 발전하였으나, 정작 견갑하근에 대한 수술은 난이도의 어려움 때문에 전 세계의 견관절 전문의들이 포기할 수 밖에 없었던 근육이었다. Lhee 등[13]에 의하면 회전근개 완전 파열에 대한 수술하는 환자의 70% 가까이는 견갑하근파열이 동반되어있다고 보고하였다. 이러한 개념은 이후 Adams 등[14]에 의해서 견갑하근의 임상적 중요성이 보다 더 강조되었다. 그리고 2013년을 기점으로 Lhee 등[13]에 의해서 관절경적 견갑하근복원술의 표준수술법이 완성되었고(Figure 9), 이제는 많은 견관절 전문의들이 견갑하근 복원의 중요성에 대해서 인지하고 있는 상태이다.
4. 역행적 견관절인공관절치환술
역행적 견관절인공관절치환술은 회전근개관절병증에 사용되기 위해서 만들어진 특수 인공관절이다(Figure 10). 건 이전 복원술을 시행할 수 없는 만성적인 pseudoparalysis에도 이용되면서 그 가치를 인정받은 수술법이다. 기존에는 이런 환자에게는 적합한 수술을 선택하기 어려웠고, 수술들의 기능적 결과도 불만족스러웠다. 그러나 역행적 견관절치환술의 개발로 인해서 회전근개관절병증에 대한 효과적인 수술결과의 개선을 보이게 됐다.
역행적 인공관절치환술의 기본적인 원리는 회전근개근육의 작동이 없는 상태에서도 팔을 들어올릴 수 있도록 하는 것인데, 삼각근 단독으로 팔의 전방거상과 외전을 가능하도록 만든 인공관절이다[15]. 회전근개파열의 크기가 커서 극하근과 견갑하근의 파열이 동반되면서 견관절의 균형(force-coupling)이 소실되는 경우, 상완골두는 근위부로 전위되게 된다. 극상근(supraspinatus)는 이미 파열되어있기 때문에 삼각근이 유일한 견관절 외전근이나, 이미 균형이 깨져있고, 상완골두의 상방전위가 일어나있기 때문에 삼각근는 외전근으로 작동할 수 없다. 그렇기 때문에 가마비(pseudoparalysis)가 일어나게 되고, 팔을 들어올릴 수 없게 된다. 이 상태가 지속되게 되면 관절병증이 진행하게 된다. 이런 경우 역행적 인공관절치환술을 사용하게 되면, 삼각근이 다시 외전근으로서의 역할을 수행할 수 있게 된다. 그 자세한 생체역학적 지식[15]은 이 지면에서는 생략하고자 한다. 수술의 결과는 많은 논문들에서 매우 좋은 것으로 보고되고 있다[15]. 과거 해결할 수 없었던 광범위 회전근개파열에 동반된 관절병증을 해결해낸 치료법이라는 점에서 매우 가치 있고 좋은 수술법이지만, 국내에서 너무 광범위한 적응증으로 사용되는 것에 대해서는 주의할 필요가 있다. 인공관절이기 때문에 그 수명이 유한할 뿐 아니라, 조기실패, 감염 등의 치명적인 부작용이 있는 수술임을 알아야 하고 충분한 숙련과정을 거쳐야만 좋은 결과를 보일 수 있음에 유의해야 할 것이다.
관절와순파열 및 어깨의 불안정성
대부분의 어깨불안정성은 외상성으로 나타나며, 서구 인구의 1.7%에서 발생한다고 알려졌으며, 견관절(glenohu-meral joint)의 관절낭-와순 구조(capsulolabral structure)의 조직 상태가 재발과 예후에 큰 영향을 끼친다고 알려져 있다. 어깨불안정성-탈구의 대부분은 전방의 불안정성으로 나타나는데, 이와 관계된 구조물들은 기본적으로 상완골두가 견갑골 관절와에서 탈구되지 않도록 저항하는 구조물들이다. 관절와-상완골 인대 중 전하방(anteroinferior glenohumeral ligament)이 그 중에서도 가장 중요한 역할을 하는 것으로 알려져 있다. 소위 방카르트씨 병(Bankart's lesion)이란 것은 이 전하방의 관절와순파열이 일어나면서, 전하방 인대의 연결이 떨어지게 된 병을 말한다. 약 90%의 전방 탈구 시에 방카르트씨 병이 나타난다고 보고되어있는데, 보다 정교한 연구들을 통해서 단순히 관절와순파열이 중요한 것이 아니라 이와 연관된 관절낭 구조(capsular complex)의 조직학적 손상이 보다 중요하다는 것이 증명되어있다[16]. 탈구 되면서 상완골두의 후외방에 압박골절이 생기기 쉬운데, 이를 Hill-Sachs 병변이라 부른다. 수술적 치료는 불안정의 재발 방지뿐만 아닌 정상적인 관절기능 회복을 목적으로 가장 흔하게 하는 관절경적 Bankart 복원술, Hill-Sachs 병을 치료하기 위한 Remplissage 방법, 최근 각광받고 있는 Latarjet 재건술에 대해서 소개하기로 한다.
1. 관절경적 Bankart 복원술
1990년대 초반 봉합 나사못(suture anchor)를 이용한 술기들이 소개된 이후 발표된 다수 연구에서 좋은 결과를 보여, 현재 Bankart씨 병변 복원술의 gold standard로 자리 잡고 있다(Figure 11). 수술법은 찢어진 앞쪽의 관절와순을 충분히 유리(mobilization)해준 후 당겨서, 유리한 후 복원될 부위(glenoid edge)의 관절와 부위의 뼈를 노출시킨 후 해부학적 위치에 복원하여 봉합해주는 것이다. 충분한 변연절제(debridement) 후 나사못을 복원할 위치에 삽입한 후, 이를 이용해서 관절낭-와순 복합체를 봉합시키는 방법이다(Figures 12). 이러한 관절경적 복원방법으로 대부분의 재발성 탈구를 막을 수 있다. 그러나, 관절와 자체의 골 결손이 발생되어있는 경우는 아무리 관절와순-관절낭 복합체를 잘 복원하더라도 지지대에 해당하는 뼈가 없기 때문에 재발성 탈구를 막을 수 없다. 또한 상완골두의 후외상방의 골 결손인 Hill-Sachs씨 병이 관절와의 모서리에 걸리는 경우에도 단순한 복원술만으로는 충분히 만족스러운 결과를 얻어낼 수는 없다. 관절와의 골 결손이 있는 경우와 Hill-Sachs씨 병의 해결방법에 대해서는 추가적으로 설명하겠다.
2. Remplissage 수술법
어깨관절의 불안정성에 대한 표준치료인 Bankart 복원술 방법만으로 해결되지 않는 질환 중 Hill-Sachs씨 병은 매우 흔하게 보이는 질환이고, 그렇기 때문에 매우 중요하다. 앞서 말한 대로 Hill-Sachs씨 병은 상완골두가 전방으로 탈구되면서 상완골두의 후외측이 관절와의 전면 모서리에 부딪치면서 발생한 골 결손이다. 이 골 결손의 위치에 따라서 수술 필요성이 결정되는데, 정상적인 어깨 가동범위에서 골 결손이 모서리와 만나는 경우는 재탈구가 발생할 수 있기 때문에 꼭 Hill-Sachs씨 병에 대한 수술이 필요하다. 과거에는 이 결손부위를 메워주기 위해서 개방적 수술을 통한 골 이식 등을 시행하였으나, 수술 과정에서 필연적으로 회전근개 손상을 일으키게 되고, 수술의 결과가 일정하지 않고 만족도가 높지 않았기 때문에 점차 사라져가고 있는 수술이다. 이를 대체하기 위해서 개발된 방법이 Remplissage 술식인데, 무엇보다 큰 장점은 관절경적으로 시행할 수 있고, 환자에게 추가적인 피해가 거의 없다는 것이다. 상완골두의 탈구에서 시행되는 관절경적 Bankart씨 복원술과 함께 동시에 관절경적으로 시행될 수 있다는 것은 큰 장점인데, 숙련되게 되면 매우 간단하고 10분 이내에 추가할 수 있는 수술이고 그 결과가 매우 만족스러운 것으로 보고되고 있다. 필자의 경험을 토대로 하여도 매우 간단할 뿐 아니라, 수술 후 영상검사를 통해 확인한 결과 골 결손을 매우 효과적으로 메워줌으로써 재탈구를 막고 있음을 확인할 수 있었다.
수술방법은 후외측의 골 결손에 대한 충분한 변연절제술을 통해 골 노출을 시행한 후, 봉합나사못을 1-3개 삽입한 후 후외측의 관절낭 또는 이와 함께 견갑하근을 같이 뼈에 봉합시킴으로써 결손을 메워주는 방법이다(Figures 13,14). 관절운동범위가 제한된다는 보고가 있으나, 필자의 임상경험과 비슷한 숙련도를 가진 외국의 의사들의 의견을 들어보아도 실제 운동범위 제한은 조금도 발견되지 않는 것을 확인할 수 있다.
3. Latarjet 수술법
견관절의 재탈구 수술법에 있어서, 관절와의 전방 골 결손이 심하거나, 과거 시행한 Bankart씨 복원술이 실패하여 관절와순 및 관절낭복합체의 심한 결손이 확인되는 경우에 시행되는 수술이다. 유럽지역에서는 Bankart씨 복원술을 대체하여 첫 번째 수술방법으로도 고려되기도 한다. 관절경적 수술방법이 개발되고는 있으나, 아직 받아들여지지 않고 있으며, 기본적으로는 개방적 수술이다. 오훼돌기(coracoid process)를 연합건(conjoined tendon)과 함께 절제한 후 이를 관절와의 전방에 이식해주는 술식이다(Figure 15).
수술방법은 오훼돌기를 노출시킨 후 이 근위부의 꺾어진 부위에서 골절 선을 만들어 골 절제를 시행한다. 이렇게 되면 오훼돌기는 연합건과 함께 떨어지게 된다. 이후 견갑하근의 전방 2/3와 하방 1/3 사이를 절개하여 그 사이로 관절와 전방에 접근한다. 관절와의 전방의 내측의 뼈를 정리한 후, 오훼돌기를 나사를 이용하여 고정한다.
일반적으로 관절와의 전하방 골 손실이 하방 관절와의 지름의 25% 이상이 있을 경우에 고려해 볼 수 있다. 수술의 효과로는 관절와의 호(arc)를 회복시키며, 오훼돌기와 함께 이식되는 연합건과 견갑하근으로 인한 띠효과(sling effect)가 발생한다. 수술의 합병증으로는 근피신경이나 액와신경의 손상을 일으킬 위험이 있고 이식하는 뼈에 대한 세심한 관리가 이루어지지 않을 경우 골 용해가 발생하여 이식한 뼈가 시간이 지남에 따라서 흡수되는 현상이 발생할 수 있기 때문에 주의를 요한다[17].
그러나 필자의 임상경험을 토대로 할 때, 견관절의 개방적 수술의 경험이 많은 전문의에게는 어렵지 않는 수술이며 그 결과가 예상보다 더 만족스러운 경우가 많기 때문에 Bankart복원술로 수술하기 힘든 관절와-골 결손이 동반된 환자의 경우 충분히 시도해 볼만한 수술이라 할 수 있겠다. 중요한 것은 나사가 최대한 관절와의 관절면과 평행하게 들어가야 한다는 것이다(Figure 16).
어깨관절염
어깨관절염은 여러 관절에서 발생할 수 있으나, 그들 중 여기서는 관절와-상완골 관절에 대해서만 설명하고자 한다. 어깨관절에서의 관절염 중 가장 흔한 것은 퇴행성관절염과 류마티스관절염이다. 60세 이상의 인구의 약 26.8%가 가지고 있다는 사체연구도 있다. 일차성보다는 외상이나 다른 내과적 질환과 연관되어 생기는 이차성골관절염이 더 흔하다. 단순 방사선검사 소견상 골극이 제일 먼저 상완골두 하연을 따라 생기고 류마티스관절염과 달리 상완골두가 상방으로 전위되는 경우는 매우 드물다. 관절염이 진행되게 되면 관절와상완골 관절의 불일치가 발생하고, 이로 인해서 동통 및 운동범위 제한이 발생하여 일상생활 불편이 초래된다(Figure 17). 이런 경우 수술의 적응증이 되는데, 진행된 심한 관절염에서 가장 보편적으로 시행되는 견관절인공관절치환술에 대해서 설명해보고자 한다.
1. 견관절인공관절치환술
최초의 견관절치환술은 1893년 Pean에 의해 시행되었고, 이후 1951년 Krueger에 의해 근래 사용하는 형태와 유사한 1세대 견관절치환술이 시행되었고, 1955년 Neer에 의해 특정 골절치료를 위한 견관절반치환술이 시행되었다. 현재까지 개발된 4세대는 모듈 방식이며(Figure 16), 해부학적으로 개발되었고, reverse shoulder system의 호환이 가능한 형태이다. 기본적으로 관절와 부위의 관절을 치환하는 플라스 틱과 상완골에 삽입되는 금속 부위로 구성된다. 수술의 성공 여부 중 가장 중요한 것은 금속골두와 플라스틱-관절와 사이의 적절한 움직임과 동시에 고정성을 확보하고 회전근개를(특히 견갑하근)잘 복원하는 것이다(Figure 18). 그 외의 주의점은 다른 관절의 인공관절에서의 주의점과 큰 차이는 없다. 그러나 같은 관절염이라 하더라도 회전근개가 복원하기 힘들 정도의 광범위 파열인 경우는 견관절역치환술을 사용하는 것이 좋다. 인공관절 자체가 수명이 있는 만큼 65세 이상의 환자에서 시행하는 것을 추천한다.
석회화건염
석회화건염은 건 조직에 석회가 침착되고, 이 때문에 통증이 유발되는 상태를 뜻한다. 원인은 정확하게 밝혀지지 않았으나, 회전근개 건부위에서 흔히 발생하는 것으로 보고되어있고, 30대에서 50대 사이에 잘 발생하며, 40대에 가장 많은 것으로 알려져 있다. 장기간에 걸쳐 서서히 흡수되어 70세 이상에서는 석회가 발견되는 일이 거의 없다고 알려져 있다. Uhthoff 와 Loehr [18]는 퇴행성 침착과 반응성 침작으로 나누어 구분하여, 퇴행성 침착의 경우 석회침착을 동반한 회전근개 파열이 동반되어서 예후가 좋지 않다고 하였다. 대부분의 치료는 비수술적 치료이지만 여러 가지 비수술적 치료를 시행해도 통증이 지속되거나 악화되는 경우, 회전근개파열과 동반된 경우, 통증의 잦은 재발로 일상생활의 지장이 많은 경우에는 수술적 제거술을 고려해 봐야 한다. 수술적 치료로는 개방적 수술치료와 관절경적 치료가 있으나, 최근 관절경을 이용한 석회침착제거가 대부분이기 때문에 관절경적 치료에 대해서만 언급하기로 한다.
1. 관절경적 석회침착제거술
보통 극상건의 대결절 부착부의 전방 1/3 위치에 석회침착이 흔히 나타나고, 이 침착물은 흰색으로 변색되거나 건이 팽윤된 소견을 보이며, 척추 침을 이용한 다발성 천자를 통해 침착의 위치를 확인할 수 있다(Figure 19). 석회침착물의 위치가 확인되면 관절경 하에 사용되는 관절경 면도기를 이용해 침착물을 제거하고 소식자로 석회침착물을 긁어서 철저히 제거한다. 제거 부위의 회전근개 결손부가 생길 경우에는 필요에 따라 봉합술도 같이 시행해 주기도 한다. 수술적 치료의 결과는 90% 이상의 매우 높은 만족도를 보이고 있는 만큼 6개월 이상의 비수술적 치료에도 방사선학적 변화가 없고, 동시에 환자의 증상 호전도 없다면 수술적 치료를 고려해볼 수 있겠다.
결론
유착성피막염, 견봉하점액낭염, 회전근개파열, 관절와순파열 및 어깨불안정성, 어깨관절염, 어깨의 석회화건염은 모두 어깨의 통증이라는 공통점을 가지고 있는 질환이지만 전혀 다른 질환이기 때문에 각각을 구분해서 진단해내는 것이 매우 중요하다. 물리치료나 소염진통제 등의 보존적 치료만으로는 환자의 기능 향상 및 통증치료를 완벽하게 제어할 수 없는 경우가 매우 흔하다. 진단이 늦어지거나 보존적 치료만 시행하다 적절한 수술 시기를 놓침으로써 견관절의 연부조직과 골관절의 비가역적인 변화로 뒤늦게 수술적 치료를 시행하더라도 좋은 결과를 얻기 힘든 경우가 많아서, 주의 깊게 질병을 이해하고, 감별진단 및 적절한 치료를 시행할 수 있도록 하는 지혜가 필요하다.
Peer Reviewers' Commentary
본 논문은 다양한 견관절질환의 정형외과적 치료에 대해 알기 쉽게 체계적으로 잘 기술한 논문이다. 현재 관심 분야인 견관절의 수술 방법에 대해 잘 서술하여 매우 유용한 가이드라인을 제공할 것이며 여러 질환에 대하여 치료방식과 병변이 잘 기술되어 있어 독자와 일반 의사들에게도 매우 유용한 논문이라는 점에서 의의가 있다.
[정리: 편집위원회]