일차의료에서 근감소증의 진단
Diagnosis of sarcopenia in primary health care
Article information
Trans Abstract
With aging, there is a loss of skeletal muscle mass and function, which leads to an increased risk of falls, fractures, long-term institutional care, cardiovascular and metabolic diseases, and even mortality. Sarcopenia has been defined as a condition characterized by low muscle mass together with low muscle strength and/or low muscle performance. In 2019, the Asian Working Group for Sarcopenia (AWGS) published a consensus paper on the diagnosis and treatment of sarcopenia. The AWGS 2019 guideline, in particular, presented strategies for case-finding and assessment, which could aid in the diagnosis of possible sarcopenia in primary care settings. AWGS 2019 proposed an algorithm that recommends calf circumference measurement (cut-off <34 cm in men, <33 cm in women) or the SARC-F (strength, assistance in walking, rising from a chair, climbing stairs, falls) questionnaire (cut-off ≥4), followed by handgrip strength measurement (cut-off <28 kg in men, <18 kg in women) or the 5-time chair stand test (≥12 seconds). Finally, “possible sarcopenia” is defined by either low muscle strength (handgrip strength) or low physical performance (5-time chair stand test). This paper will address the way in which sarcopenic patients can be identified and assessed practically in primary care settings.
서론
한국에서 고령인구의 급격한 증가로 노인환자의 진료에 대한 새로운 개념과 그 접근법이 대두되고 있는데, 그중 하나가 근감소증이다. 근육량은 20-30세에 최대가 되었다가 이후 점차 감소하여, 40세 이후 70세까지는 10년에 8%씩 감소하다가 70세 이후에는10년에 10% 가까이 감소하게 된다. 남성이 여성보다 근육량 자체는 더 많지만 나이에 따른 근육량 감소 속도는 남성이 더 빠르며[1], 상지보다 하지의 근육량 감소가 두드러지게 된다. 그런데 근력은 근유량보다 더 빨리 감소하여 70세 이후에는 10년에 25-35%가 감소하게 되며 여성보다 남성에서 더 빨리 감소한다[2].
근감소증이 임상적으로 왜 중요한가?
근감소증은 신체활동능력의 저하, 일상생활기능 유지에 어려움, 낙상과 골절 위험 증가, 그리고 그에 따른 장기요양시설 입소와 사망률의 증가로 이어질 수 있는 상태이며 질병이다[3-6]. 그뿐 아니라 근육량이 감소하면 면역기능 감소와 폐활량 감소를 유발하고 폐렴 등 감염 발생의 위험이 증가하며[7], 심혈관질환이나 당뇨병, 고혈압 등의 대사증후군·순환기질환의 발생이 증가하게 된다[8]. 최근에는 근감소증이 치매의 위험요인이라는 연구결과들이 나오고 있다[9].
따라서 근감소증은 세계적으로도 질병으로 인식되어 오고 있으며 2016년에 세계보건기구의 국제질병통계분류 제10차 개정판International statistical classification of diseases and related health problems, 10th revision에 병명코드(M62.84)로 정식 등재되었다. 2021년에는 한국의 질병통계분류 개정판에도 근감소증이 질병코드를 부여받을 것으로 알려져 있다. 2021년도 한국표준질병사인분류 8차 개정안에 근감소증 진단코드를 포함할 예정이다.
근감소증의 정의와 임상적 의의
근감소증은 나이가 들면서 발생하는 것으로, 원래 의미는 의도적이지 않은 근육량 감소만을 의미하는 단어이다. 그런데 많은 연구를 통해서 근육량의 감소만으로는 낙상, 골절, 사망 등의 예후를 충분히 예측하지 못하며, 근육량 감소와 더불어 근육기능(근력이나 보행속도)의 감소가 동반될 때 이들 나쁜 예후를 잘 예측한다고 알려져 왔다[10]. 따라서 근감소증으로 진단하려면 근육량감소에 근력감소 또는 보행장애가 동반되어 있어야한다. 2010년에 유럽노인근감소증진단그룹(European Working Group on Sarcopenia in Older People, EWGSOP)에서 근감소증을 근육량과 더불어 근력이나 신체수행능력이 점진적이고 전반적으로 감소한 상태로 정의한 이래로 근감소증 진단을 위해서는 근육량뿐 아니라 근력(악력)이나 신체수행능력(예: 보행속도)을 고려해야 한다는 것에 동의하고 있다[11]. 즉, 근감소증을 진단하기 위해서는 골격근의 양과 질 모두를 평가해야 한다. 근감소증 진단에 사용하는 골격근이란 사지(팔다리)의 근육을 말하며 영어로는 appendicular skeletal muscle이다.
근감소증의 발생기전
근감소증의 발생기전으로는 근육 생성을 만드는 줄기세포의 일종인 성상세포가 노화되는 것뿐 아니라 퇴행성 중추신경질환 또는 운동신경의 손실 또는 기능약화, 신경근 접합부의 활성도 감소, 내분비계 호르몬 변화(성장호르몬, 갑상선호르몬, 부신호르몬 등), 전염증성 사이토카인(proinflammatory cytokine) 증가, 미토콘드리아 기능감퇴, 그리고 식사량 감소와 활동량 감소 등이 알려져 있다[12].
근감소증의 위험요인
근감소증은 여자보다 남자에 좀 더 흔한 것으로 알려져 있으며 혼자 사는 사람에 더 흔하다. 과음, 수면시간 부족, 신체활동량 감소, 치아 개수나 기능의 부족 등과 관련이 있다. 질병 중에서는 당뇨병, 골다공증, 고혈압, 만성폐쇄성폐질환 등이 위험인자로 알려져 있다. 65세 이상의 노인이라면 근감소증 선별검사를 받는 것을 권고하며, 특히나 최근에 기능이 나빠진 경우, 1개월에 5% 이상 의도하지 않은 체중감소, 우울감이나 인지기능장애가 있을 때, 잦은 낙상, 영양부족, 만성질환(심부전, 만성폐쇄성폐질환, 당뇨, 만성신질환, 자가면역질환, 결핵 등)이 있을 때는 꼭 근감소증 여부에 대한 검사가 필요하다[13].
근감소증의 진단
2010년 EWGSOP에서 근감소증의 진단 알고리듬을 발표하면서 근감소증의 진단과 치료의 많은 연구가 활성화되어 왔다. 그러나 아시아인들은 서양인들과 신체체격이나 생활습관 등에서 많은 차이가 있어서 서양의 기준을 그대로 적용하는 것이 맞지 않았다. 아시아인들은 일반적으로 서양인에 비해 체격이 작을 뿐 아니라 체내 지방량이 더 많으나 활동량은 더 많은 편이다[14]. 그 결과 2014년에 저자를 비롯한 아시아의 노인의학 전문가들을 중심으로 아시아근감소증진단그룹(Asian Working Group for Sarcopenia, AWGS)이 결성되어 아시아 진단기준을 제시하였고[14], 이후 아시아 지역 국가에서 이 기준에 따른 연구를 진행해 왔다. 2019년에 AWGS는 지역사회 혹은 병의원 환경에서 근감소증이 의심되는 환자를 어떻게 찾아내고 진단하는지에 대한 새로운 알고리듬을 발표하였다[13].
1. 근육량의 평가
대상자의 사지 골격근의 근육량이 문제가 있을 정도로 의미 있게 감소한 상태인지를 진단하기 위해서는 대상자의 체격을 보정하여 표시한 지수가 필요하다. 체격이 큰 사람은 당연히 근육량도 많을 것이기 때문이다. 이는 비만지수로 사용하는 체질량지수가 체중을 신장의 제곱으로 나눠서 사용하는 것과 같은 것이다. 2019년 아시아 지침에서는 사지근육량을 신장의 제곱 값으로 나눈 것을 근육량 감소의 구분에 사용하고 있다. 사지골격근량을 체질량지수로 보정한 값이 기능감퇴나 장애를 예측하는데 더 좋다는 보고들이 있으며[15], 이에 대해서는 더 연구가 필요하다.
AWGS의 아시아 지침은 근육량 측정을 위해 골밀도 측정에 사용하는 이중에너지 X선 흡수계측법(dual energy X-ray absortiometry,DXA)이나 ‘인바디’로 잘 알려져 있는 생체전기임피던스 측정기법(bioelectrical impedance analysis, BIA)을 모두 허용하고 있다. BIA 중 다주파수 기기만 인정한다. 물론 근육량을 가장 정확하게 측정하는 방법은 자기공명영상장치와 전산단층촬영이지만 이들은 비용이 많이 들거나 방사선 노출 위험 증가로 임상에서 사용하기는 쉽지 않다. 반면에 DXA로 사지근육량을 측정하면 근육 외에 피부, 근육 내 지방과 결합조직(섬유조직)도 포함되어 측정된다는 것[16]과 체내 수분량에 따른 영향을 받는다는[11] 일부 단점이 있지만 자기공명영상장치나 전산단층촬영으로 측정한 근육량과 높은 상관계수를 보이며 방사선 노출량이 적다는 장점으로 인해 사지근육량 측정의 표준검사로 인정되고 있다.
근감소증에서의 DXA를 이용한 체성분 분석은 2019년 신의료기술평가위원회(2019년10월 25일)에서 근감소증 의심 환자 및 근감소증 환자를 대상으로 진단 및 치료효과를 모니터링 하는데 있어 안전성 및 유효성이 있는 기술로 심의되어 임상에서도 정식으로 검사를 실시할 수 있게 되었으나 보험수가로 등재되지 못해 환자 본인 부담이 높다는 단점이 있다.
2019 아시아 지침에서 근감소증 진단을 위한 사지근육량 감소의 기준은 DXA로 측정 시 남자 <7.0 kg/m2, 여자 <5.4 kg/m2, BIA로 측정 시 남자 <7.0 kg/m2, 여자 <5.7 kg/m2이며 이는 2014년 아시아 지침과 변화가 없다[13].
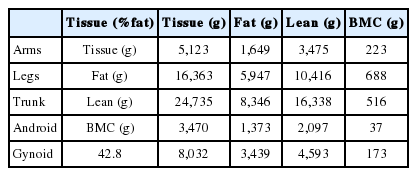
사지근육량을 측정하기 위해서는 전신 DXA를 촬영해야 한다. 그러면 Table 1과 같은 결과를 받게 될 것이다. Table 1에 제시된 대상자의 신장이 161 cm라면 이 대상자의 신장을 보정한 사지근육량은 (3.475 + 10.416) / 1.612 = 5.71 kg/m2가 된다.
2. 근력의 평가
근력감소는 악력측정으로 평가한다. 하지근력을 측정을 하지 않는 이유는 하지근력을 측정하는 것은 부피를 차지하는 장비가 있어야 하고 평가자에 대한 특별한 수련이 필요하기 때문이다. 악력측정은 간단한 악력계로 측정이 가능하다. 악력은 종아리의 근육량과 잘 일치할 뿐 아니라 하지근육의 근력과 잘 일치하다는 것이 알려져 있다[17]. 2019년 아시아 지침에서는 남자는 28 kg 미만, 여자는 18 kg 미만일 때 근력감소로 정의하였는데 여성의 경우 2014년 아시아 지침에서는 16 kg에서 상향조정되었다. 이 새로운 기준은 아시아 노인들의 악력자료를 합쳐서 분석하여 하위 20%에 해당되는 악력을 기준으로 제시한 것이다.
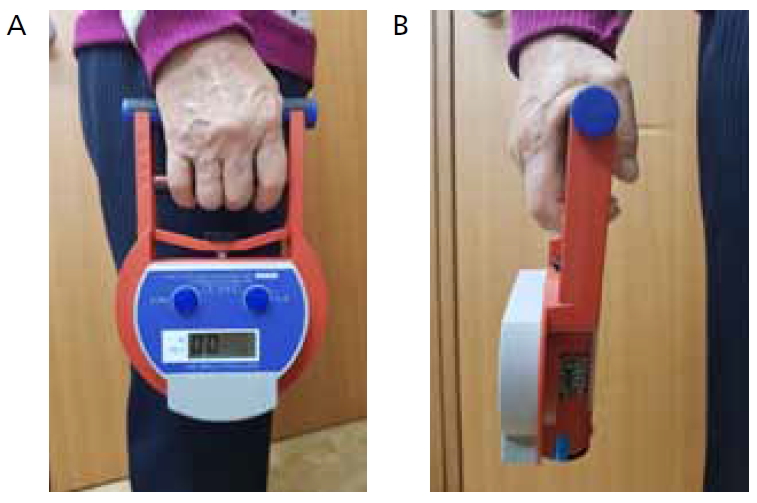
악력을 측정하는 기구는 크게 두 가지로 Jamar 수압식 악력계와 Smedley 스프링탄성 악력계가 있다. 두 기구는 표준 측정 방식에 차이가 있다. Jamar 근력계는 앉은 자세에서 팔꿈치를 90도 구부린 상태에서 측정하는데 반해 Smedley 악력계는 선 자세에서 팔을 아래로 쭉 편 상태에서 측정한다(Figure 1). Jamar 근력계로 측정한 악력이 Smedley로 측정한 악력보다 더 높게 나오는 것으로 알려져 있다. 악력을 측정할 때는 양손에서 각각 최소 두 번 최대 악력을 측정하고 그 중에서 가장 높은 값을 취하도록 되어 있다.
3. 신체수행능력의 평가
1) 보행속도
평소대로 걸을 때의 보행속도가 가장 많이 사용되는 신체수행능력 평가이며 장애, 사망률 예측의 강력한 인자로 알려져 있다. 보행속도의 기준은 2019년 아시아 지침에서 남여 모두 동일하게 1.0 m/sec 미만인 경우에 보행속도가 느리다고 평가하고 있는데 이는 2014년의 0.8 m/sec보다 상향조정된 것이다. 보행속도는 시작점에 정지해있다가 출발하는 방법(standing start)과 1-2 m 전부터 걸어오기 시작해 시작점을 통과하는 방법(moving start)이 있다. 당연히 후자가 더 보행속도가 빠르게 측정된다. 2019년 아시아 지침에서는 1-2 m의 가속구간을 둔 moving start를 권장하며 가속구간을 포함해 총 6m의 보행을 하는 동안 가속군간을 제외한 4-5m의 거리를 걷는 동안의 보행속도를 측정하게 된다. 2회 평소 걸음으로 측정하여 그 평균값을 취하도록 하고 있다.
그러나 보행속도를 측정하려면 6 m의 공간이 있어야하는 제약이 있어서 2019년 아시아지침에서는 6 m 보행속도 외에도 5회 의자에서 일어서기와 간편신체기능평가(short physical performance battery)를 측정해도 무방하다고 제시하고 있다. 간편신체기능평가는 3 m 보행속도, 균형, 그리고 의자에서 5회 일어나기로 구성된 평가방법이다.
2) 5회 의자에서 일어서기
5회 의자에서 일어서기는 대상자가 무릎 높이의 의자에 앉아서 양팔을 가슴에 교착하게 한 상태에서 5회 연속해서 가능한 빨리 일어났다 앉았다를 다섯 번째 일어설 때까지 반복하게 하면서 소요시간을 측정한다(Figure 2). 2019년 아시아 지침에서는 5회 의자에서 일어서기에 걸리는 시간은 12초 이상일 때 신체수행능력이 저하가 있다고 판단하라고 권고하는데 이는 보행속도 1.0 m/sec에 해당하는 5회 의자에서 일어서기 시간이 11.6초라는 일부 아시아 지역자료에 근거한 것이다.
4. 근감소증의 유병률
전국의 70-84세 지역사회 거주 노인을 대상으로 한 한국노인노쇠코호트에 2019년 아시아 근감소증 지침을 기반으로 악력과 보행속도, 사지근육량(DXA)을 적용한 결과 남성은 21.3%, 여성은 13.8%가 근감소증인 것으로 확인됐다[18].
5. 일차의료에서 환자발견
일차의료에는 이들 DXA나 multi-frequency BIA 같은 장비가 없는 경우가 많고 4 m 보행속도를 측정할 충분한 공간을 확보하기기 어렵기 때문에 2019년 아시아 지침 개정판에서는 이들 장비 없이 간단한 환자발견 평가방법(종아리 둘레 측정이나 SARC-F 설문지)을 통해 근감소증의 가능성이 높은 사람을 찾아내고 이들을 대상으로 근력평가(악력을 측정해도 되지만 의자에서 5회 일어서기만 평가해도 된다)를 통해 근감소증의 추정진단을 내리고 영양, 운동 등 예방조치를 바로 하도록 권하고 있다. 선별검사란 말 대신 환자발견이란 용어를 사용하는 것은 근감소증을 무증상인 사람을 포함해 선별검사하는 것에 대한 충분한 근거가 없기 때문이다[19].
1) 종아리 둘레 측정
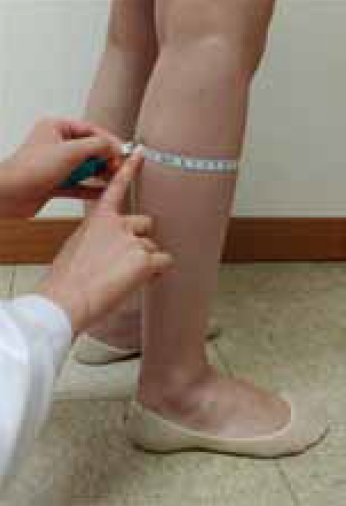
종아리 둘레는 탄력성 있는 줄자를 이용해 종아리의 가장 넓은 부위를 재면 된다(Figure 3). Jeong 등[20]에 의하면 앉아서 측정할 때보다 서서 측정할 때가 종아리 둘레가 더 작았는데 아마도 서 있으면 종아리 근육의 수축이 오기 때문으로 보인다. 그리고 (오른손잡이든 왼손잡이든 상관없이) 오른쪽보다는 왼쪽 종아리 둘레가 조금 더 작은 것을 알 수 있었다. 왼쪽 종아리 둘레를 선 자세에서 측정하는 것이 근감소증 진단에 가장 좋을 것으로 생각된다. 그렇게 측정된 종아리 둘레가 남자는 34 cm 미만, 여자는 33 cm 미만이라면 근감소증의 가능성이 높다고 보는 것이 아시아 지침이다. Kim 등[21]의 연구에서도 유사한 결과를 보였다.
2) SARC-F 설문지
SARC-F 설문지는 strength, assistance in walking, rising from a chair, climbing stairs, falls의 5개 설문문항의 첫 글자를 딴 설문지로 4점 이상이면 근감소증을 의심한다. SARC-F질문지는 John Morley교수가 처음 제안하여 여러 국가에서 타당도가 입증된 설문지로 Kim 등[22]은 한국의 실정에 맞게 번역역번역을 거쳐 완성하였다. SARC-F질문지(Table 2, Appendix 1)는 10점 만점에 4점 이상이면 근감소증을 의심할 수 있다. 근감소증의 진단을 위해서는 근육량이 감소하고 보행속도나 악력이 같이 감소해야하는데 이러한 측정 없이 질문지로 근감소증 여부를 조사하는 방법이다. 지역사회 거주 노인을 대상으로 한국형 SARC-F설문지를 이용한 Kim 등[22]의 연구에서 SARC-F가 4점 이상일 때 (아시아 진단기준의) 근감소증 진단의 민감도는 남자 16.7%, 여자 32.2%인 반면 특이도는 남자 97.5%, 여자 86.3%이었다. 같은 연구에서 양성예측도는 남자 45.8%, 여자 19.2%이었으며 음성 예측도는 각각 90.1%, 92.7%이었다. 따라서 SARC-F 설문지는 특이도는 높지만 민감도는 상당히 낮은 단점이 있지만 4점 미만으로 나올 경우는 근감소증의 가능성이 매우 낮다고 말할 수 있다.
6. 일차의료에서 근감소증 추정 환자 진단
위의 환자발견을 위한 평가(종아리 둘레나 SARC-F 설문지)에서 기준에 들 경우는 Figure 4 [13]에 있는 것처럼 악력이나 5회 의자에서 일어서기 평가를 해서 하나라도 기준에 포함되면 추정 근감소증으로 진단하고 우선 영양, 운동 등 생활습관 교육을 먼저 실시하는 것이 2019년 아시아 지침이다. 물론 추정진단을 내리더라도 확진을 위해서는 DXA나 BIA를 측정할 수 있는 기관으로 의뢰해야 한다.
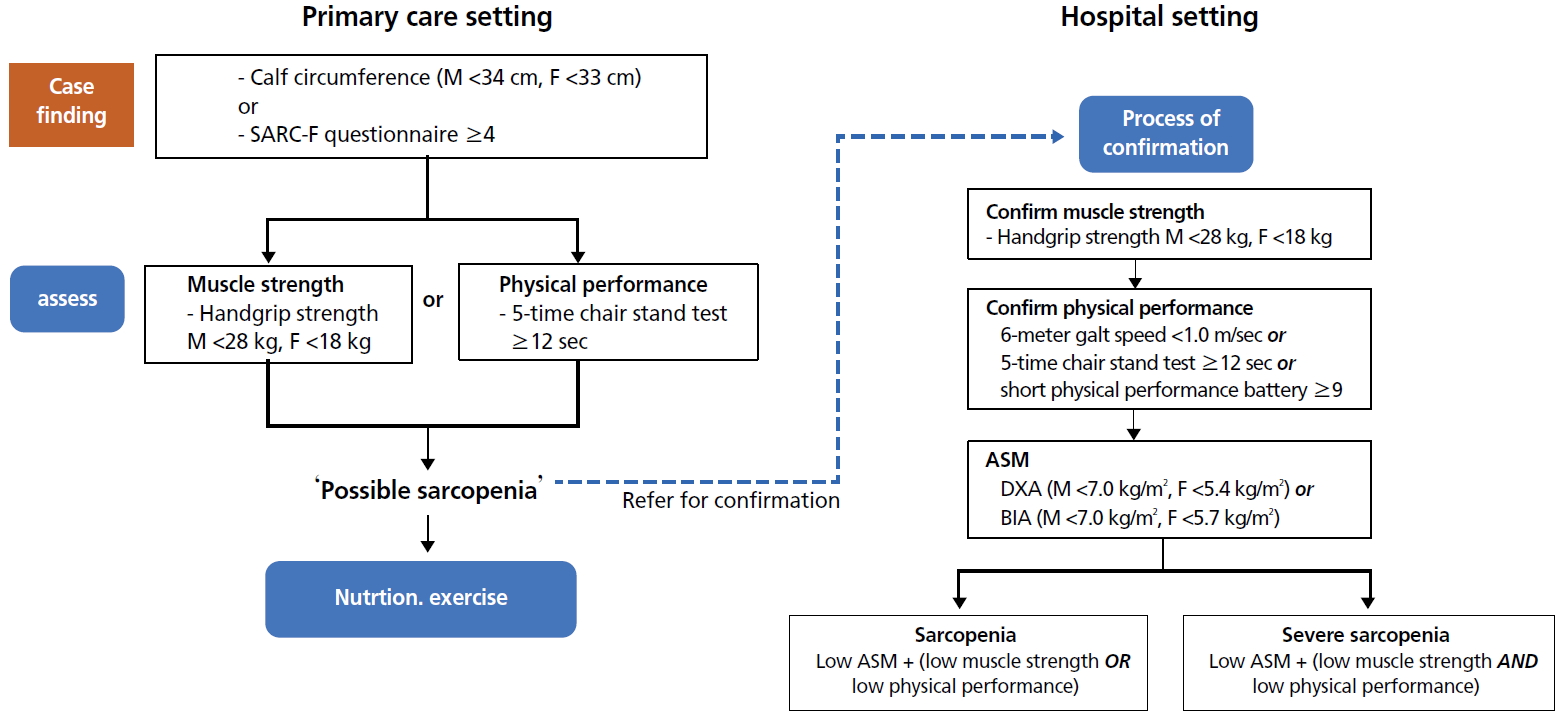
Diagnostic process of sarcopenia in primary care using the Asian Working Group for Sarcopenia 2019 algorithm. M, male; F, female; ASM, appendicular skeletal muscle; DXA, dual energy X-ray absortiometry; BIA, bioelectrical impedance analysis. Adapted from Chen LK et al. J Am Med Dir Assoc 2020;21:300-307.e2, with permission from Elsevier [13].
7. 근감소증 환자의 관리
근거에 입각한 근감소증 환자의 관리방법에 대한 내용은 본고에서는 생략하며, 세계 근감소증 임상지침을 참고하면된다[23].
결론
나이가 들면서 근육량과 근기능이 감소하며 그 결과 낙상, 골절, 장기요양시설 입소, 심혈관질환 및 대사질환, 그리고 사망의 위험이 증가한다. 근감소증은 근육량 감소와 더불어 근력 감소 혹은 근기능 저하가 같이 있는 상태로 정의하고 있다. 2019년에 AWGS는 근감소증의 진단과 치료에 관한 합의 지침을 논문으로 발표하였다. 이 지침에는 특히 일차의료환경에서 근감소증 의심 환자를 진단해내고 관리하는데 지침이 되는 증례-발견 방법과 평가방법을 알고리듬으로 제안하였다. 즉, 종아리 둘레(남성 기준점 <34 cm, 여성 기준점 <33 cm) 혹은 SARC-F 설문지에서 4점 이상인 경우에는, 다음 단계로 악력을 측정하거나(남성 기준점 <28 kg, 여성 기준점 <18 kg), 5회 의자에서 일어서기를 실시하여 12초 이상 소요될 때는 근감소증 의심으로 진단한다고 제안하고 있다. 따라서, 일차의료환경에서는 악력계를 구비하고 있지 않으므로 종아리 둘레를 줄자로 측정하거나 5문항의 SARC-F 설문지를 실시하고 이상이 있을 경우 5회 의자에서 일어서기를 실시하여 기준점 초과할 경우 근감소증 의심으로 쉽게 진단을 내릴 수 있다는 것이다. 근감소증 의심으로 진단한 경우는 바로 영양교육과 운동교육을 실시할 것을 권하고 있다.
Notes
Conflict of Interest
No potential conflict of interest relevant to this article was reported.
References
Peer Reviewers’ Commentary
노인인구의 증가에 따라, 노인 특유 질환(증후군)인 근감소증, 노쇠, 노인증후군 등에 대한 관심도 증가하고 있다. 근감소증은 1989년 처음 노화에 따른 근육량 감소로 소개된 이후, 많은 연구가 이루어졌다. 2016년 미국에서 근감소증이 최초로 진단코드가 부여되었고, 내년부터는 한국에서도 질병으로 등록될 예정이다. 이 논문은 2019년 아시아 근감소증진단그룹(AWGS)에서 발표한 근감소증의 진단 알고리즘을 정리하여 소개해 주고 있다. 일차의료 환경에서 종아리 둘레와 같은 간단한 검사를 통해 근감소증 환자를 조기 발견할 수 있으며, 악력 측정 또는 의자에서 반복 일어서기 평가에서 근감소증으로 추정될 경우 운동과 영양을 포함한 조기 개입이 권장됨을 강조하고 있다. 함께 제시된 근감소증에 대한 확진 기준은 질병코드 부여를 앞둔 근감소증의 새로운 중재법 및 치료제 개발에도 중요한 지표로 활용될 것으로 판단된다.
[정리: 편집위원회]