염증장질환의 치료: 5-아미노살리실레이트 및 면역 조절제를 중심으로
Treatment of inflammatory bowel diseases: focusing on 5-aminosalicylates and immunomodulators
Article information
Trans Abstract
Background
Recently, the incidence and prevalence rates of inflammatory bowel disease (IBD) have increased worldwide, including in Korea. Although there has been considerable progress in the management of IBD following the discovery of biologic agents, 5-aminosalicylate (5-ASA) and immunomodulators are still considered cornerstones in the management of mild to moderate IBD.
Current Concepts
5-ASA plays a key role in inducing remission in patients with mild to moderate ulcerative colitis. High doses of 5-ASA are more effective in inducing remission in patients with moderate ulcerative colitis, and combination therapy of oral 5-ASA and topical 5-ASA agents is recommended. Although the effect of 5-ASA in patients with Crohn disease is limited, high doses of 5-ASA can be effective for patients with mild disease, inflammatory behavior, and colonic involvement. Maintaining remission is essential for patients with IBD. Good doctor-patient relationships and encouraging drug adherence are recommended. Regarding drug adherence, a once-daily regimen is preferred for patients’ satisfaction. Thiopurines, the most important immunomodulators, show therapeutic benefits, such as steroid-sparing effects and remission maintenance in ulcerative colitis and Crohn disease after induction therapy. However, several side effects, including severe leukopenia, can induce the discontinuation of thiopurines. Close monitoring and management decisions should be individualized according to the risk of relapse and adverse events.
Discussion and Conclusion
In conclusion, 5-ASA and immunomodulators are cornerstones in the management of IBD. As such, clinicians should have knowledge of these drugs and patients’ characteristics for proper prescription.
서론
만성 특발성 염증장질환인 궤양대장염과 크론병은 서구뿐만 아니라 우리나라를 포함한 아시아에서도 그 발생률이 점차 증가하고 있다[1-4]. 염증장질환의 치료는 1990년대에 이르러 생물학적 제제가 출현하면서 비약적인 발전을 이루었다. 하지만 다수의 환자들은 생물학적 제제 치료가 필요하지 않는 경증 또는 중등증의 임상 경과를 보이고, 이런 환자들에게는 고전적 치료제인 5-아미노살리실레이트(5-aminosalicylates, 5-ASA) 제제 및 면역조절제가 치료의 근간을 이루게 된다[5]. 최근 염증장질환의 치료는 기존의 증상 완화에서 변화하여 점막 치유를 획득하는 것을 목표로 하고 있는데, 점막 치유가 되었을 경우, 입원율, 수술률 등을 낮출 수 있을 뿐만 아니라 환자들의 삶의 질도 개선된다[6]. 점막 치유는 강력한 치료제인 생물학적 제제뿐만 아니라 궤양대장염의 경우 5-ASA 제제만으로도 유도될 수 있고, 면역조절제도 궤양대장염 및 크론병에서 점막 치유를 유도할 수 있다. 이 논문에서는 염증장질환의 치료 분야에서 30년 이상의 오랜 기간 동안 가장 많이 사용되어 왔고, 특히 궤양대장염 치료의 근간을 맡고 있는 5-ASA 제제, 중등도 또는 중증의 궤양대장염과 크론병의 관해 유도 치료에 사용되는 스테로이드, 그리고 관해 유지를 위해 사용되고 있는 면역조절제를 중심으로 최신 지견을 소개하고자 한다.
5-ASA 제제
1. 5-ASA 종류
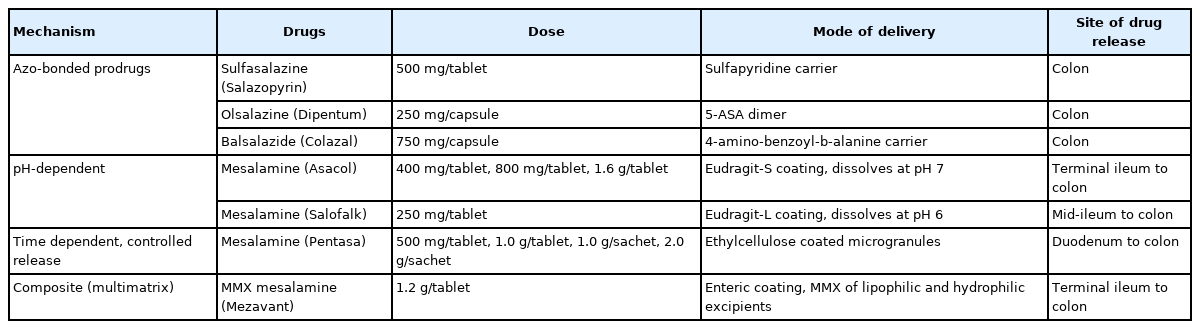
5-ASA 제제는 친염증 사이토카인인 종양괴사인자 알파(tumor necrosis factor α, TNFα), 인터루킨-1β 등을 억제하고 전사인자인 nuclear factor kappa B 억제, 프로스타글라딘 억제 등의 다양한 항염증 경로를 통해 항염증 작용을 발휘하고 또한 세포사멸 등을 유도한다[7]. 5-ASA 제제는 체내에 흡수되는 것보다는 주로 염증이 있는 점막에서 국소 작용을 통하여 항염증 작용을 발휘된다. 따라서 위나 근위부 소장에서 5-ASA 제제가 흡수되지 않고 염증이 있는 말단 회장 또는 대장까지 잘 도달할 수 있도록 여러 약제들이 개발되었다. 5-ASA 제제 중 가장 오랫동안 사용된 약제는, 설파피리딘과 5-ASA가 아조 본드(azo bond)로 결합된 설파살라진으로 대장 세균이 분비하는 효소(azoreductase)에 의해 아조 본드가 끊어지면서 5-ASA가 방출되어 약효를 발휘한다. 하지만 설파피리딘 성분으로 인해 오심, 구역, 구토, 소화불량 등의 위장관 부작용 및 두통, 췌장염, 간염, 골수억제, 간질성 신염, 용혈성 빈혈 등의 다양한 부작용이 발생할 수 있으므로 주의가 필요하다. 아조 본드 결합 약제이며, 설파피리딘이 포함되지 않은 약제들로 5-ASA dimer인 olsalazine, 4-amino-benzoyl-β-alanine이 결합된 balsalazide (Colazal)들이 있는데, 이들 약제들은 설파살라진과 마찬가지로 대장에서 약효를 발휘한다. 메살라민 제제들은 5-ASA 성분만을 가진 약제들로서 pH 의존 메살라민(Asacol, Salofalk), 시간 조절형 메살라민(Pentasa) 등이 포함된다. Asacol은 pH 7 이상에서 코팅이 녹으므로 말단 회장 및 대장에서 약제가 방출되고, Salofalk는 pH 6 이상인 원위부 회장에서부터 약제가 방출된다. Pentasa는 작은 입자들이 반투과성 막에 싸여 있는 형태로 시간 및 수분에 따라 서서히 5-ASA가 방출되므로 십이지장부터 직장까지 약제가 도달하기 때문에 궤양대장염뿐만 아니라 소장을 주로 침범하는 크론병에도 효과적이다. 최근에는 Multi Matrix System 기술을 이용한 Multi Matrix System 메살라민(Mezavant)이 개발되었는데 세 층으로 구성되어 pH 7 이상인 말단 회장, 대장에 약제를 방출하고 직장까지도 약제 도달률이 우수하다(Table 1). 메살라민은 설파살라진과 거의 동등한 효과가 있고, 안전성 측면에서는 다소 우월하여(부작용 메살라민 15% 대 설파살라진 28%) [8], 최근에는 설파살라진 사용은 점차 감소하고 대부분 메살라민을 사용하는 추세이다. 메살라민은 경구 약제 외에도 좌약, 관장액 등의 여러 국소 제제로도 개발되어 사용되고 있다.
2. 궤양대장염의 관해 유도
궤양대장염 특히 경도-중등도 활성도를 보이는 환자의 경우, 5-ASA 제제는 효과적이면서 저렴하고 부작용이 적으므로 관해 유도를 위한 1차 치료제로 권유된다[9-11]. 우리나라 궤양대장염 환자들은 진단 시 질병 활성도가 경도(49%) 또는 중등도(41.1%)를 보이는 경우가 약 90%에 달하므로[12], 5-ASA 제제 치료는 특히 중요하다. 관해 유도에서 5-ASA 제제의 치료효과에 대한 53개 연구를 분석한 코크란 리뷰에서는 다양한 5-ASA 제제들이 모두 활동기 궤양대장염의 치료에 위약보다 더 우수하며(상대위험도, 0.86; 95% 신뢰구간, 0.82-0.89), 이러한 5-ASA 제제들 간의 효과 및 안전성에 차이는 없었다[13,14]. 따라서 임상의들은 약제를 선택할 때 각 환자들의 병변의 위치, 부작용, 내약성, 환자 선호도, 약제의 개수, 비용 등을 고려해서 선택하면 된다.
우리나라 궤양대장염 환자들은 첫 진단 시 약 54.3%에서 병변이 직장에만 국한된 궤양직장염 소견을 보인다[2]. 궤양직장염은 우선 좌약이나 관장액 등의 국소 5-ASA 제제로 치료를 시도하는데, 여러 메타분석에서 국소 5-ASA 제제는 경도-중등도 궤양직장염의 관해 유도에 효과적임이 확인되었다[15,16]. 직장염의 경우 좌약이 좀 더 효과적으로 염증 부위에 약물을 전달할 수 있고, 원위부 결장까지 침범한 경우에는 액체형인 관장액을 사용할 것이 권유된다. 5-ASA 좌약 0.25-1 g/일 투여가 효과적이며, 하루 1 g 이상의 용량을 투여해도 효과는 비슷하다[17].
좌측 및 광범위 대장염 환자의 관해 유도 치료에서 경구 5-ASA 제제는 위약에 비해 두 배 이상 효과가 있으며(교차비, 0.39) [18], 증상 관해는 2주째 10-30%, 4주째 30-45%, 그리고 8주째 45-50%로, 대개 5-ASA 치료에 대한 반응은 2-4주 사이에 나타난다. 궤양대장염 치료에서 임상적 호전은 하루에 경구 5-ASA 제제 2.0 g 이상일 경우 효과가 우수하다[19]. 경도-중등도 궤양대장염 환자에서 경구 5-ASA 제제 하루 2.4 g과 4.8 g 효과를 비교하였을 때, 중등도 환자에서 6주째 증상의 호전은 4.8 g군에서 더 빨리 나타났다[20]. 따라서 중등도 이상의 궤양대장염 환자에서는 관해 유도를 위해 고용량 5-ASA 제제 사용이 권유된다. 고용량 5-ASA 제제는 점막 치유에도 효과가 우수하여 4.8 g 복용군의 점막 치유율은 80%를 보여 2.4 g 복용군 점막 치유율 68%보다 유의하게 높았다[21]. 또한 경구 5-ASA 제제만 복용하는 경우보다 경구와 국소 5-ASA 제제 병합 치료를 시행할 경우 관해 유도에 더 효과적이다[22]. 5-ASA 제제는 대부분의 환자들에서 부작용이나 내약성이 없다. 하지만 내약성이 있어 5-ASA 제제를 복용하지 못하는 궤양대장염 환자들의 경우 입원율이나 스테로이드 복용률이 증가하였고, 이는 대변내 세균 불균형과 연관성이 제시되었다[23].
최근 연구들에서는 경도-중등도 궤양대장염의 관해 유도 시에 경구 5-ASA 하루 1회 용법이 두 번 또는 세 번 등으로 나누어 복용하는 경우와 효과가 비슷하거나 오히려 더 우월하였다[21,24]. 또한 대부분의 환자들은 하루 1회 용법을 선호하였음을 고려할 때 관해 유도시에 하루 1회 용법을 적극적으로 고려해 볼 수 있겠다[25].
3. 궤양대장염 관해 유지 치료
궤양대장염 환자에서 관해 유지 치료의 목적은 스테로이드 사용 없이 증상 및 내시경적 관해를 유지하는 것이다. 염증과 연관된 증상 발생을 억제할 경우, 삶의 질이 향상되고 장기적인 예후가 향상되며 또한 대장암의 발생을 낮출 수 있다. 따라서, 궤양대장염 관해 유지 치료는 모든 환자에서 필히 권장된다. 실제로 관해기에 있는 궤양대장염 환자에서 병변의 침범 범위와 상관없이 유지 치료를 시행하지 않는 환자군은 약 60%에서 재발이 보고된다[26]. 경구 5-ASA는 궤양 대장염 환자의 관해 유지요법에 가장 우선적으로 사용되는 약제로, 다양한 연구에서 경구 5-ASA 유지요법군이 위약군에 비해 재발 위험도가 낮았으며 부작용은 차이가 없었다[19,27]. 경구 5-ASA 관해 유지요법으로는 하루에 2.0 g 이상 사용하는 것이 적절하다. 하지만 경구 5-ASA 유지요법 용량은 환자의 임상 양상에 따라 다를 수 있는데, 40세 미만의 젊은 환자, 광범위 대장염, 그리고 과거에 잦은 재발이 있었던 환자에서는 하루에 3.0 g 이상의 고용량 유지요법이 권유된다. 약제 순응도를 높이는 것이 관해 유지 치료의 지속성에 가장 중요한 역할을 하며, 이를 위해서는 가능한 복용하는 약제의 숫자를 줄이는 것이 필요하다[28]. 또한 약제의 제형도 중요한데, 한 설문연구에서는 환자들이 장기간 복용 약제의 제형으로 과립 제제를 정제에 비해 선호하였다[29]. 관해 유지를 위해 경구 5-ASA 제제를 하루에 한 번 투여하는 경우가 분할 투여와 효과는 비슷하고 투약 순응도가 높음을 고려할 때 유지요법의 경우에는 하루 한 번 용법을 더욱 권유하는데, 우리나라에서 시행된 다기관 전향 연구에서도 하루 한 번 용법이 분할 투여 용법에 비해 순응도가 유의하게 높았다(P‹0.001) [30]. 직장염이나 좌측 대장염의 경우, 국소 5-ASA (좌약, 관장액) 사용도 재발의 위험도를 낮춘다[31]. 경구 혹은 국소 5-ASA 단독으로 사용하여 재발하는 경우 병합요법을 시행해 볼 수 있다.
장기간 5-ASA 제제를 사용할 경우, 대장암 발병 위험성을 낮출 수 있는지 여부에 대한 메타분석 연구의 결과, 염증장질환에서 5-ASA 제제를 사용할 경우 대장직장 종양 발생률은 감소하였는데(상대위험도, 0.57; 95% 신뢰구간, 0.45-0.71), 특히 궤양대장염에서 효과가 더욱 저명하였다(상대위험도, 0.50; 95% 신뢰구간, 0.38-0.64) [32]. 따라서 향후 전향 연구가 요구되지만, 궤양대장염 환자에서 5-ASA 제제를 지속적으로 사용할 경우, 대장암 예방 효과의 가능성이 있겠다.
4. 크론병
궤양대장염 치료에서 5-ASA 제제의 역할이 명확한 것에 반해 크론병 치료에서 5-ASA 제제의 역할은 아직까지 불분명하다. 하지만 실제 임상에서는 많은 임상의들이 크론병 환자, 특히 대장이 침범되거나 염증형 질환 행태를 보이는 크론병 환자들에서 5-ASA 제제를 지속적으로 사용하고 있는데, 이는 5-ASA 제제가 비교적 부작용이 적은 안전한 약제이기 때문이다[33]. 스위스 염증장질환 코호트 설문연구에 따르면, 의사들은 약 60% 이상의 크론병 환자들에게 5-ASA를 처방하고 있었고, 경구 약제나 국소 약제 모두 약 반수에서는 효과가 있다고 판단하였다는 결과를 제시하여, 과학적 근거와 실제 임상 행위에는 분명한 차이가 있음을 확인하였다[33].
활동성 크론병에서 메살라민 하루 4.0 g 투여의 효능에 대해 메타분석한 결과, 고용량 메살라민군의 경우, 크론병 환자 질병활동지수가 63점 감소하여 위약군의 45점 감소에 비해 통계적으로 유의한 차이(P=0.04)를 보였지만[34], 이 차이는 크지 않았고 또한 관해 유지에도 5-ASA 제제는 크론병에서는 효과가 없었다[35]. 아마도 5-ASA 제제의 치료효과가 주로 점막에 작용하기 때문에, 점막하이상을 침범한 크론병에서는 효과가 제한적일 수밖에 없다. 하지만 크론병 치료에 사용된 여러 약제들을 네트워크 메타분석한 연구에서는 경도-중등도 크론병 환자들에서 2.4 g 이상의 메살라민을 사용할 경우, 비록 스테로이드나 부데소나이드보다는 효과가 낮지만 위약군에 비해 효과가 있음을 발표하였다[36]. 따라서 고용량 메살라민은 스테로이드 치료를 원하지 않는 크론병 환자들에게 사용해볼 수 있는 가능성을 제시하여, 향후 경도-중등도 크론병 환자들을 대상으로 고용량 메살라민의 유효성을 알아볼 연구가 필요하다.
스테로이드
중등도 및 중증 궤양대장염, 그리고 중등도 및 중증 크론병 환자에서 관해 유도를 위해 일차적으로 선택되는 약제는 스테로이드이다. 스테로이드는 저렴하고 쉽게 사용할 수 있는 장점이 있는 약제로, 1960년대 초반 스테로이드 사용이 도입되면서 궤양대장염 환자들의 사망률이 급격히 감소하였다. 스테로이드 사용의 적정 용량은 하루에 0.5-1.0 mg/kg으로 중등증인 경우에는 경구 스테로이드 사용(40-60 mg/day 프레드니솔론), 중증인 경우에는 입원하여 정주 스테로이드 치료(300-400 mg/day 하이드로코르티존)가 권유된다[9]. 스테로이드 사용시 처음 치료로 하루 프레드니솔론 15 mg 미만은 치료효과가 없음을 명심해야 한다. 최대 용량 사용기간은 1-2주로 임상적 호전이 있은 후부터 매주 5-10 mg씩 감량이 필요하며 총 12주를 넘지 않아야 한다. 하지만 3주 미만의 스테로이드 단기 투여는 조기 재발의 위험이 있다[37]. 스테로이드는 치료효과가 강력한 반면 부작용이 있으므로 주의가 필요하다. 초기 부작용으로 여드름, 부종, 수면장애, 당불내성, 소화불량 등이 발생할 수 있고, 12주 이상 지속 사용할 경우에는 백내장, 대퇴골 머리부 골괴사, 근병증, 감염 등의 심각한 합병증이 발생할 수 있다. 따라서 장기간의 스테로이드 사용은 절대적으로 금기이며, 관해 유지요법으로 사용하면 안된다. 스테로이드의 다양한 부작용을 피하고자 부데소나이드 또는 베클로메타존 등 2세대 경구 스테로이드 제제들이 개발되었다. 이러한 약제들은 흡수율이 낮기 때문에 전신 부작용이 적고, 주로 원위부 회장이나 대장에서 국소 작용 효과를 발휘한다[38]. 아직까지 효과 및 안전성에 대한 더 많은 연구들이 필요하지만, 경도-중등도 궤양대장염이나 크론병 환자에서 2세대 경구 스테로이드 제제들은 전신 스테로이드보다 먼저 사용할 것이 권유된다. 하지만 스테로이드 사용이 빈번하게 필요한 환자들은 조기에 면역조절제 또는 생물학적 제제 사용이 필요하다.
면역조절제(티오퓨린)
면역조절제에는 티오퓨린(thiopurine) (아자싸이오프린(azathioprine), 6-머캅토퓨린(6-mercaptopurine)), 메토트렉세이트(methotrexate), 타크로리무스(tacrolimus)가 포함되며, 임상에서는 주로 티오퓨린이 사용된다. 티오퓨린은 염증장질환 환자에서 관해 유지에 유용한 약제이다[39-41]. 특히 12개월 이내에 2회 이상의 스테로이드 사용이 필요한 경우, 스테로이드 의존성을 보이는 경우, 스테로이드 중단 3개월 이내에 조기 재발하는 경우에는 티오퓨린 사용의 적응증이 된다. 이외에도 누공성 크론병, 크론병 수술 후 재발 방지, 그리고 궤양대장염 환자에서 5-ASA 제제 사용이 불가능할 경우에도 유용하게 사용될 수 있는 약제이다. 우리나라 염증장질환 환자에서 티오퓨린 누적 사용률은 점차 증가하는 추세를 보이고 있는데, 궤양대장염의 경우 약 105개월 추적 관찰 기간 동안 티오퓨린 누적 사용률은 13.9%였다[42].
티오퓨린은 비교적 저렴하고 하루 한 번 용법으로 매우 편리한 약제이나(아자싸이오프린, 2.0-2.5 mg/kg/day; 6-머캅토퓨린, 1.0-1.5 mg/kg/day) 효과를 나타내기 위해서는 약 3-6개월이 소요되므로 활동성 크론병 또는 궤양대장염 환자에서 관해 유도를 위한 티오퓨린 단독 요법은 추천되지 않는다[43]. 따라서 티오퓨린은 관해 유지에 주로 사용된다. 하지만 30-40%의 환자에서 다양한 부작용을 경험하며, 이로 인해 결국 약제를 중단하게 되는데, 소화불량, 오심 등의 경미한 부작용에서 간독성, 감염, 백혈구 감소증 등의 심각한 부작용까지 발생할 수 있다. 가장 심각한 부작용인 골수억제에 따른 백혈구 감소증은 서구의 경우 약 10% 내외에서 관찰된다[44]. 하지만 아시아 환자에서 백혈구 감소증은 서구에 비해 흔하게 나타나는데, 우리나라의 연구에서도 크론병 환자에서 3,000/mm3 이하의 백혈구 감소증 발현 빈도가 약 35.1-39.6%로[45,46], 서구의 약 10%에 비해 유의하게 높음을 알 수 있다. 또한 서구에서 권유되고 있는 치료 전 thiopurine S-methyltransferase 유전형 또는 효소 활성도 평가가 우리나라를 비롯한 아시아 환자에서는 매우 제한적임이 알려졌다[45]. 따라서 아시아 환자에서는 적은 용량으로 시작하여 점차 용량을 올리면서 주기적인 혈액검사를 시행하는 것이 심각한 백혈구 감소증을 예방할 수 있는 묘책이다. 특히 골수독성은 약 반수가 2개월 이내 발생하고 2/3의 경우, 4개월 이내 발생하므로 약제 투여 초기에는 2주 간격으로 주기적인 혈액검사가 필수적이다[39].
약제 사용 8주 이전에 발생하는 조기 백혈구 감소증은 매우 심한 양상을 보이고 탈모증을 동반하게 되는데, 우리나라 염증장질환 환자들에서 조기 백혈구 감소증을 보이는 경우, NUDT15 유전자 변이(NUDT15 T/T genotype)의 민감도와 특이도는 각각 89.4%, 93.2%를 보여 강력한 위험인자임을 확인하였다[46]. 따라서 우리나라를 비롯한 아시아 염증장질환 환자에서는 티오퓨린 치료 시작 전에 NUDT15 유전자 변이 검사를 시행할 경우 조기 백혈구 감소증 위험환자 식별에 큰 도움을 줄 수 있다[47,48]. 즉 NUDT15 T/T 유전자형을 보일 경우, 조기 백혈구 감소증의 강력한 위험인자이므로 티오퓨린 사용은 금기에 해당된다.
생물학적 제제 특히 항TNF 제제 치료 시 티오퓨린 병합 치료는 항TNF 제제 단독 치료에 비해 우수한 성적을 보고하였는데, 티오퓨린이 항TNF 제제 치료효과를 유지하는 데 큰 역할을 한다. 즉 티오퓨린은 항TNF 제제의 면역원성을 저해함으로써 항TNF 제제에 대한 자가 항체 형성을 저해하고 항TNF 제제 농도를 적정하게 유지하는 데 큰 도움을 준다[49].
티오퓨린을 언제까지 사용할 것인가 하는 문제는 아직까지도 확실하지 않다. 유럽 가이드라인에서도 티오퓨린 사용 후 오랫동안 관해가 유지된 환자에서 염증의 객관적 지표가 관찰되지 않는다면 중단해볼 수 있다고 권유하였다. 또한 약 4년 정도 사용 후 환자 개개인의 상태 즉 나이, 관해의 깊이, 동반 질환, 오랜 기간 사용하였을 경우 발생할 수 있는 감염과 악성 종양 위험성 등을 고려하여 티오퓨린 제제 사용 중단을 판정할 것을 권유하기도 한다[50].
결론
염증장질환의 치료에 다양한 생물학적 제제가 사용되고 있는 현재에도 5-ASA 제제 및 면역조절제의 중요성은 여전히 높다. 특히 우리나라 궤양대장염 환자들은 진단 시 경도중등도인 경우가 대다수이고, 이 환자들의 치료에 5-ASA 제제는 가장 중요한 근간을 이룬다. 다양한 5-ASA 제제가 사용 가능하며 경구 제제뿐만 아니라 좌약이나 관장액 등의 국소 치료제를 함께 병합할 때 더욱 효과가 좋다. 최근 5-ASA 제제는 말단 회장과 대장에 효과적으로 약제를 전달하고 용량을 올리면서도 약제 복용법을 줄이는 방향으로 발전해왔는데, 각 약제의 특성을 잘 알고 환자의 질병 분포도 및 선호도를 잘 파악하여 처방하는 임상의의 현명함이 필요하다.
크론병 환자에서 5-ASA 제제 역할은 궤양대장염과 달리 제한적이지만, 경도 질병 활성도를 보이는 염증형, 대장 침범 크론병 환자에서는 스테로이드 사용을 시작하기 전 고용량 5-ASA 제제 사용이 고려된다.
염증장질환 환자의 치료에 관해 유도뿐만 아니라 관해 유지가 매우 중요하므로 환자들과 의사 관계가 중요할 뿐만 아니라, 관해 유지를 위한 적극적인 치료가 필요하다. 면역조절제인 티오퓨린은 저렴하면서도 관해 유지에 매우 효과적인 약제로, 특히 스테로이드 의존성을 보이는 염증장질환 환자들에서는 필수적인 약제이다. 하지만 티오퓨린은 위장관 부작용 외에도 백혈구 감소증 등의 심각한 부작용을 초래할 수 있으므로 주의 깊은 모니터링을 통한 현명한 사용이 요구된다.
Notes
Conflict of Interest
No potential conflict of interest relevant to this article was reported.
References
Article information Continued
Notes
Peer Reviewers’ Commentary
이 논문은 염증장질환의 치료에 대해 5-아미노살리실레이트와 면역조절제를 중심으로 최신 지식을 정리하여 설명해 주고 있다. 크론병과 궤양대장염으로 대표되는 염증장질환은 우리나라에서 발생률이 지속해서 증가하고 있고, 개인 의원이나 2차 의료기관에서 진단 및 치료가 이루어지는 경우도 점차 증가하고 있어 고전적인 치료제를 이용한 근거 중심 치료에 대한 이해가 요구되고 있다. 이 논문에서는 치료의 바탕을 이루는 5-아미노살리실레이트, 스테로이드, 티오퓨린를 이용한 크론병과 궤양대장염의 관해 유도 치료 및 관해 유지 치료의 구체적인 방법, 치료효과, 예상되는 부작용을 자세히 설명해 주고 있다. 이 논문은 경도나 중등도의 질병 활성도를 보이는 염증장질환 환자를 외래에서 진료하고 있는 많은 임상 현장에 아주 유익한 정보를 제공할 것으로 판단된다.
[정리: 편집위원회]