 |
 |
- Search
| J Korean Med Assoc > Volume 64(8); 2021 > Article |
|
Abstract
Background: Charcot joint or neurogenic arthropathy in diabetes is a late complication invading the foot and ankle that results in dislocation, instability, and deformity of the affected area. Sensory neuropathy leads to numbness and malalignment of the foot and ankle or inadequate post-traumatic response, which results in progressive fractures, multiple joint dislocations, ulcerations, osteomyelitis, and amputation. Because of such serious consequences, understanding of pathophysiology is important in determining treatment strategies. Early diagnosis and appropriate treatment can prevent this destructive process.
Current Concepts: The number of adults diabetic patients continuously increases. Health care and life expectancy will continue to improve with the development of medicine. As a result, the incidence of diabetes-related complications will increase. Diabetic Charcot joint will have a serious negative impact on the quality of life and financial burden on the diabetic patients. The goal of treatment for Charcot joint is not to build a normal foot, but to make a stable plantigrade foot that can be worn shoes. Therefore, it would be most important to understand the progress and characteristics of the disease and to develop an appropriate plan in order to select the appropriate treatment method.
Discussion and Conclusion: Understanding Charcot joint and familiarization with its appropriate treatment should reduce the number of the cases of diabetic Charcot joint patients with disabilities or amputations.
Current Concepts: The number of adults diabetic patients continuously increases. Health care and life expectancy will continue to improve with the development of medicine. As a result, the incidence of diabetes-related complications will increase. Diabetic Charcot joint will have a serious negative impact on the quality of life and financial burden on the diabetic patients. The goal of treatment for Charcot joint is not to build a normal foot, but to make a stable plantigrade foot that can be worn shoes. Therefore, it would be most important to understand the progress and characteristics of the disease and to develop an appropriate plan in order to select the appropriate treatment method.
Discussion and Conclusion: Understanding Charcot joint and familiarization with its appropriate treatment should reduce the number of the cases of diabetic Charcot joint patients with disabilities or amputations.
흔히 샤르코관절(Charcot joint), 샤르코관절병증(Charcot arthropathy) 등으로 불리는 신경병성관절병증(neuropathic arthropathy)은 1868년 프랑스의 신경 생리학자 Jean Martin Charcot에 의해 3기 매독 환자에서 관절에 분포하는 신경이 변화되어 생긴 질환으로 처음 소개되었다. 족부족관절에서 감각신경병증을 가진 뼈, 관절, 연부조직을 모두 침범하는 진행성, 비감염성의 염증성 관절 파괴 과정으로 정의할 수 있다. 당뇨환자에서는 1936년 처음으로 Jordan이 당뇨환자에서 발생한 신경병성관절병증을 보고하였는데, 오늘날 개발도상국에서는 한센병이 아직도 대표적인 원인이며, 미국이나 우리나라 등을 포함한 서구화된 나라에서는 당뇨병이 제일 흔한 원인이다.
샤르코관절병증의 유병률은 일반 인구에서 0.16%, 당뇨환자에서는 0.08-7.5%로 다양하게 알려져 있으나[1,2], 현대의 당뇨환자 유병률의 증가를 고려할 때, 향후 그 발생빈도는 더욱 증가할 것으로 생각된다[3]. 그럼에도 불구하고 통풍, 심부 정맥 혈전증, 류마티스 관절염, 특히 골절이나 연부조직 감염으로 오진하거나[4,5], 진단 지연으로 인해 실제 빈도에 비해 낮게 보고되고 있다[6]. 그 결과로 침범 부위의 심각한 변형을 유발하거나 결국 절단까지 이르게 되는 비극적인 결말을 맞게 되는 경우도 있다.
당뇨환자에게 있어 샤르코관절병증은 족부 및 족관절을 침범하는 후기 합병증으로 침범 부위의 탈구, 불안정성 및 변형을 가져온다. 감각신경병증으로 인하여 족부 및 족관절이 무감각해지고, 족부족관절 정렬의 소실 또는 외상 후 부적절한 대응으로 인해 진행성 골절 및 다발성 관절 탈구를 초래하며, 궤양이 생기는 경우에는 골수염 또는 심한 경우 절단에 이르기까지 한다. 이처럼 심각한 결과를 초래하기에 병태생리에 대한 이해는 치료전략을 결정하는 데 중요하며, 환자를 대할 때 의심을 갖고 조기에 진단이 가능하다면 이러한 파괴 과정을 방지할 수 있을 것이다[5]. 이에 샤르코관절병증에 대하여 알아보고, 이에 대한 적절한 치료방법을 알아보고자 한다.
미국의 경우 전체 인구의 4%(발견되지 않은 4%를 합하면 대략 8-9%)인 약 1,600만 명의 환자가 당뇨를 앓고 있고, 샤르코관절병증이 방사선검사에서 발견되는 것은 1-30% 정도로 다양하게 보고되고 있다. 연간 발생률은 3,000명당 0.3%라고 하지만, 진단이 쉽지 않은 점을 감안하면 실제는 이보다 더 많을 것으로 추정된다[6,7]. 국내의 발생 및 빈도에 대한 정확한 통계가 보고된 것은 없지만, 최근 발표에서 당뇨병의 유병률이 전체 인구의 7.7%인 약 270만 명 정도로 추정되므로, 미국과 비슷한 발생률을 가정하면 우리나라에서도 당뇨병으로 인한 신경병성관절병증 환자가 많을 것으로 예상된다[8]. 일단 샤르코관절병증이 발생되면 약 1/2에서 반복적인 궤양이 발생하여 약 1/3에서 만성적인 궤양이 되고, 약 1/4에서 지속적인 보조기 착용을 필요로 하게 된다. 연간 약 3%에서 절단을 하게 된다고 알려져 있다. 남녀 발생 비율의 차이는 없으며, 평균 10년 이상의 당뇨병 유병 기간의 병력을 가진다. 양측성인 경우가 약 1/3, 그리고 제 1형 당뇨병인 인슐린 의존형 당뇨병에서 좀 더 호발한다[9].
신경병성관절병증의 병태 생리는 현재까지 정확하게 밝혀지지는 않았지만, 신경외상 이론(neurotraumatic theory)과 신경혈관 이론(neurovascular theory)의 두 가지 이론이 보편적으로 신경관절병증을 설명하고 있다[10]. 어느 한가지 원인에 의해 발생하는 것이 아니라 다양한 요인이 발생에 작용하는 것으로 알려져 있으며, 다양한 형태의 외상이 동반되는 경우가 많아 골절이나 탈구 등의 여러 형태로 나타나기도 한다. 자율신경의 신경병증으로 인해 족부로 향하는 혈액순환이 증가하고 골감소증과 이에 수반되는 골 약화가 초래된다. 말초 감각신경병증과 보호 감각 소실이 동반되므로, 환자는 보행 중 자주 발생하는 외상의 개시와 심부 골 파괴를 인지할 수 없다.
유해한 자극으로부터의 자가 보호 감각이 소실된 경우, 급성 및 아급성 손상 또는 인지되지 않는 반복적인 미세손상이 샤르코관절병증의 원인이 될 수 있다는 이론이다. 궤양이 동반된 경우 족압을 측정하여 보면, 건강한 족부에 비해 압력이 증가한 것을 알 수 있으며, 이러한 환자들의 경우 가벼운 접촉에 대한 감각이 저하되어 있어 외상과 쉽게 연관될 수 있다.
하지에는 부교감신경은 없고 교감신경만 존재하는데 여러 가지 원인에 의해 자율신경의 변성이 초래되면 혈관조절 기능이 소실되어 샤르코관절병증이 발생한다는 이론이다. 혈관조절 기능이 소실되면 말초 혈관의 확장, 발열과 종창이 발생하게 되고, 족부의 체표열이나 정맥 혈류를 측정하면 혈류가 정상보다 증가한 것을 쉽게 관찰할 수 있으며, 이로 인하여 골 흡수와 골 융해가 발생하게 된다. 샤르코관절병증에서의 족부의 혈관은 정상적인 수축기 혈관 반응과는 달리 매우 복잡하며 여러 요인이 상호작용할 것으로 보인다.
혈류 증가에 의해 야기된 국소적 골대사의 증가는 파골세포를 자극하게 되고, 이것이 결과적으로 뼈의 흡수를 야기하여 국소적 골 약화를 초래하고 변형을 조장한다. 골다공증이 샤르코관절병증의 원인이 되는지를 밝히는 과정에서 파골세포 생성을 매개하는 인터루킨-1 (interleukin-1), 인터루킨-6, 종양괴사인자 알파와 같은 사이토카인(cytokine)이 증가하여 파골세포 생성을 자극하는 nuclear factor-ĸB의 핵전사를 증가시키는 역할을 한다는 것을 알게 되었고, 역으로 이러한 사이토카인을 조절한다면 골대사 속도를 조절할 수 있어 치료에 이용될 수 있으리라 제안되기도 하였다[11]. 최근 보고에 의하면 외상성 인자들이 receptor activator of nuclear factor-ĸB의 발현을 증가시키는 염증성 사이토카인의 분비를 촉진시키고, 염증, 파골세포의 성숙 및 활성화, 골용해를 초래하게 되는데, 국소 염증반응에 의해 발생되는 동통으로 인하여 고정을 시행하면 골용해 과정을 줄일 수 있다고 한다. 그러나 샤르코관절병증 환자는 감각신경병증에 의해 동통지각이 저하되어 있으므로, 이러한 보호 저하 기전이 없어 결국 골용해 및 골 파괴로 이어지게 된다고 제시하였다[12].
Eichenholtz의 병기 분류가 가장 많이 사용되며, 샤르코관절병증 환자의 임상적, 방사선적, 병리학적 소견에 의한 자연 경과 과정에 따라 세 단계로 분류된다(Table 1).
제1기는 발생 분절기(development-fragmentation)로, 파괴기(destructive), 염증기(inflammatory) 또는 분리기(dissolution)라고도 한다. 골과 관절의 파괴가 주로 진행되는 시기로 부종, 출혈, 발적과 온열감을 특징으로 한다. 방사선 소견은 탈무기질화 소견과 관절 주위의 분절화 그리고 탈구 등의 소견이 나타난다(Figure 1).
제2기는 융합기(coalescence)로, 회복 과정이 파괴를 넘어 치유로 가게 되는 이행기로 제1기의 특징적 임상소견이 소실되며 변형의 진행이 멈추게 된다. 방사선 소견은 연부조직 내 뼈 조각들이 흡수되고 골편들이 치유되며 골막하 신생골 형성이 나타난다(Figure 2).
제3기는 재건 경화기(reconstruction-consolidation)로, 회복기(healing), 해소기(resolution), 재성형기(remodeling)라 할 수 있으며, 치유 속도가 빨라져서 변형이 점차 고착 안정화된다. 방사선 소견은 골편 경계가 부드러워지며 경화, 강직이 나타난다(Figure 3).
자세한 병력 청취는 샤르코관절병증을 진단하는 데 매우 중요하다. 과거에 외상이나 족부 궤양, 신경병증이 있었는지 등을 반드시 확인한다. 동통은 없거나 다소 있을 수도 있으며, 이학적 검사상 발열, 종창, 변형과 온열감 등이 나타날 수 있다. 반대편 발에도 샤르코관절병증이 동반될 수 있으므로 동시에 검사를 시행한다. 봉와직염이나 농양, 골수염 등 족부 감염과의 감별이 쉽지 않은데 이는 두 질환에서 부종, 발적, 발열 등의 소견이 모두 나타나기 때문이다. 일반적으로 전신 발열, 백혈구 증가, 혈당 증가 등의 전신 감염을 시사하는 증상이나 소견이 나타나지 않으며, 궤양, 누공 등의 외부 상처가 없는 경우 샤르코관절병증을 진단하는 데 도움이 되지만 항상 일정한 소견은 아니다. 감염 및 샤르코관절병증의 두 질환이 공존하는 경우도 있으므로 그 가능성을 항상 염두에 두어야 한다. 신체 검진상 다리를 약 2분 정도 들어 올려 종창과 발적이 사라지는 현상(dependent rubor)을 보이면 감염을 배제하는 데 도움이 된다[15,16].
샤르코관절병증의 진단에 있어 한 번에 확진할 수 있는 특이적인 검사는 없다. 방사선검사나 자기공명영상검사, 방사선동위원소검사 등이 도움이 될 수 있다. 현재까지 임상적 소견과 신체검사 소견에 의한 진단이 가장 중요하다.
전형적인 환자는 당뇨병 이환기간이 10년 이상이며, 말초신경병증을 가진 비만한 50대 환자가 족부의 열감과 종창이 있으나 전신 감염 증후는 없고, 임상증상에 비해 환자가 그다지 동통을 느끼지 못하는 경우이다. 일반적으로 샤르코관절병증에 이환된 부위의 피부온도를 적외선 온도계로 측정하면 정상 측의 동일 부위보다 2℃ 혹은 그 이상 증가된 소견을 관찰할 수 있다.
샤르코관절병증의 치료 목표는 신발을 신을 수 있는 안정화된 발바닥걸음발(plantigrade foot)을 만들고 궤양의 재발을 예방하며 족부 변형을 최소화하면서 3기의 골 재형성기로 진행할 수 있게 하는 것이라 할 수 있겠다. 치료의 결정은 이환 관절의 위치, 질환 경과의 단계, 변형의 형태와 정도, 동반 질환, 감염 존재 여부 등에 따라 달라질 수 있으며, 기본적으로는 신발 조절에서 심한 경우 절단까지 모두 고려해야 한다. 이 중 다음의 질병 경과에 따른 Eichenholtz 분류는 널리 받아들여져 있고, 치료과정을 설명해주고 있다[17,18]. 0기는 당뇨발 교육을 진행하면서 연속적으로 방사선검사를 포함하여 추시한다. 1기는 부동시키면서 전접촉 석고붕대(total contact cast) 고정을 통하여 효과적으로 치료를 할 수 있다. 이 기간에는 방사선검사를 지속적으로 추시하면서 발적, 열감, 부종 등의 증세가 줄어들 때까지 석고 고정을 교체해주어야 한다. 2기는 전접촉 석고를 한 상태에서 체중 부하를 시행한다. 3기는 발바닥걸음발일 경우 주문형 신발을 착용할 수 있으나 그렇지 않거나 궤양이 지속적으로 재발하는 경우 수술적 치료를 고려할 수 있다. 감염 소견이 있는 경우 절단까지 고려할 수 있다.
초기 단계에서 고려할 수 있으며, 내과적 치료에 가장 중요한 점은 이환 족부의 비체중 부하, 골 질환의 치료 및 추가적인 골절 또는 탈구와 변형 등의 예방이 포함된다.
급성기 치료의 가장 중요한 요소이며 중심이다. 첫 일주일간 이환 족부에 탄력붕대를 이용한 점진적인 압박을 동시에 시행하여 부종, 발적, 통증의 완화를 유도한 후에 전접촉 석고붕대 고정을 시행한다. 전접촉 석고붕대는 당뇨병성 신경병증 환자의 족저 궤양 치료의 기준 치료이다. 족저 압력을 재분배시키고, 골 및 관절의 파괴를 제한하며 변형의 진행을 줄일 수 있으며, 염증과 부종을 감소시킨다. 환자는 보행기를 이용하여 보행하여야 하나, 그럴 수 없는 경우에는 휠체어를 태운다. 3-4주 간격으로 피부의 약화나 궤양 발생을 관찰하며, 방사선검사를 통하여 골유합 정도를 확인한다. 석고붕대 고정은 부종 완화, 열감의 소실, 방사선학적 골유합이 관찰될 때까지 지속한다. 전접촉 석고붕대는 샤르코관절병증이 아닌 사지 질환에서는 사용이 적절하지 않으며 근육 소실, 골 강도 약화, 근력 및 근 긴장도의 감소를 야기하므로 선택에 적절한 주의가 필요하다[19].
치료 선택사항은 골 흡수와 골 형성의 균형에 근거하고 있다. 샤르코관절병증은 파골세포의 활성 증가와 연관성이 있는 것으로 알려져 있으므로, 항골흡수제의 사용이 일정 부분 성공적으로 보고되고 있으며, 대표적으로 비스포스포네이트(bisphosphonate)와 칼시토닌(calcitonin)이 있다. 비스포스포네이트는 파골세포의 골 흡수를 억제하고 골모세포의 재침착을 증가시켜 비정상적인 골대사를 치료하며, 경구 혹은 정맥 내 주사로 이용할 수 있고[20], 특히 신경병증의 초기에 사용하나 때로는 만성기에서 사용할 수 있으며, 그 효과는 지속적 투여 후 6개월이 지나야 나타나고, 필요 시 이 과정을 반복할 수 있다[21]. 또한 신부전 환자에서는 비스포스포네이트 제재보다 비강 내로 투여하는 칼시토닌(intranasal calcitonin)이 더욱 안전하다[22,23]. 그러나 그 임상적 효능은 아직은 대체로 정립되어 있지 않다[24].
샤르코관절병증에서 보조기를 착용할 수 없거나 발바닥걸음발이 아닐 경우, 반복되는 궤양, 관절 불안정성, 통증, 부정정렬, 두드러진 외골증, 잠재적인 피부 부작용이 있을 때 수술적 치료의 적응이 된다. 감염의 위험으로 인해 활동성 염증기에는 수술을 피하도록 한다. 수술적 치료를 시행하는 비율은 14-51%에 달하며, 절단 수술은 3-9%에서 시행된다. 수술적 치료의 결정 및 수술적 접근 방법은 환자의 이환 병력, 순응도, 변형의 위치 및 정도, 궤양 및 감염 여부, 통증 또는 불안정성, 의사의 숙련도 등 다양한 인자를 고려하여 결정해야 한다. 이에 치료의 방침을 정하는데 도움을 주기 위해 알고리즘을 제시하기도 하였다[25]. 샤르코관절병증의 경우에서는 정렬 및 변형을 교정하여 안정화시키는 수술을 시행하며, 아킬레스건 연장술, 족저부 골절제술, 변연절제술, 재정렬 절골술, 관절 유합술 또는 관혈적 정복과 여러 가지 형태의 내고정 또는 외고정을 고려한다. 심한 샤르코관절 병증에서는 관절 유합술이 가장 널리 사용되는 치료법이며, 보존적 치료와 비교하여 관절 유합술이 결과가 우수한 것으로 알려져 있으며, 최근에는 조기 수술적 교정과 관절 유합술을 시행하는 것이 환자의 삶의 질을 향상시키는 것으로 생각된다[26]. 통상의 관절 유합술로는 유합을 얻는 확률이 떨어지므로 강력한 고정방법이 요구되며, 필요하면 내고정과 외고정을 동시에 시행하는 방법도 추천된다[27].
수술적 치료에서 실패한 경우에는 절단술이 적응이 되며, 관절 유합술 후 불안정성이 남거나 궤양과 감염이 재발하고 심부 조직에 퍼져있는 경우에 시행할 수 있다. 과거에는 주요 절단술이 감염을 동반한 후기 샤르코관절병증의 적절한 치료라고 여겨졌지만, 최근에는 상처 치료방법의 진보와 수술기법의 향상으로 절단술의 비율이 줄어드는 추세이다. 복잡한 여러 수술, 또는 장기간의 비체중 부하를 견딜 수 없거나, 다른 수술적 치료로 보행이 불가능할 것으로 보이는 경우에 시행한다. 절단술은 여러 위치에서 시행할 수 있으며, 의지 착용의 수월함 때문에 경경골(trans-tibial) 절단 즉, 무릎밑절단(below-knee amputation)이 선호된다.
샤르코관절병증 환자에서 발생한 급성 족관절 골절 치료 시에는 좀 더 유의하여야 하는데 신경관절병증 환자에서의 족관절 골절 수술 후 합병증의 상대적 위험도는 2.76배라고 보고하고 있다[25]. 그러나 신경병증관절병증이 있다고 반드시 합병증이 발생하는 것도 아니기에 환자에 대한 분석이 중요하다. 2배의 법칙이라 하여 외래 방문 횟수, 체중 부하까지 걸리는 시간, 석고 고정기간, 그리고 문제를 찾아내려는 경계심 등을 일반 환자에 비해 두 배로 더해야 한다고 하고 있으며, 높은 감염률과 말초 혈관 질환, 낮은 순응도 등을 고려하여 보존적 치료의 적응증이 보다 넓다고 하겠다. 변형이 있거나 불안정 골절인 경우 수술이 필요할 수 있으며, 경비 인대 결합 나사는 두 개 이상 사용하는 것을 권하고, 외측에는 압박 금속판을 사용하며 필요하면 경골까지 고정할 수도 있다.
당뇨 환자에게 있어 샤르코관절병증은 족부 및 족관절을 침범하는 후기 합병증으로 침범 부위의 탈구, 불안정성 및 변형을 가져온다. 감각신경병증으로 인하여 족부 및 족관절이 무감각해지고, 족부족관절 정렬의 소실 또는 외상 후 부 적절한 대응으로 인해 진행성 골절 및 다발성 관절 탈구를 초래하며, 궤양이 생기는 경우에는 골수염 또는 심한 경우 절단에 이르기까지 한다. 이처럼 심각한 결과를 초래하기에 병태 생리에 대한 이해는 을 결정하는 데 중요하며, 환자를 대할 때 의심을 갖고 조기에 진단하고 적절히 치료한다면 이러한 파괴 과정을 방지할 수 있을 것이다.
샤르코관절병증의 수술 목표는 정상 발을 만드는 것이 아니라 보조기 착용이 가능하고 발바닥을 이용한 체중 부하 보행이 가능하도록 하는 것이라는 것을 늘 유념하여 치료 계획을 세워야 한다. 따라서 적절한 수술 방법을 선택하기 위해서는 병의 진행 경과와 특성을 이해하여 적절한 술 전 계획을 수립하는 것이 가장 중요할 것이다.
Figure 1.
Eichenholts stage 1: development-fragmentation stage. There are the bony debris at mid tarsal joint. The osteolysis and fragmentation of the tarsal bone are observed, and there is a subluxation of the Lisfranc joint. Informed consent for publication of the clinical images was obtained from the patient.
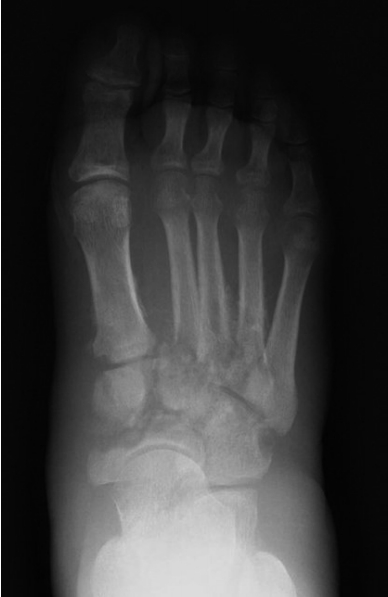
Figure 2.
Eichenholts stage 2: coalescence stage. New bone formation and sSclerosis of bone ends are visible in the radiographic findingy. Informed consent for publication of the clinical images was obtained from the patient.
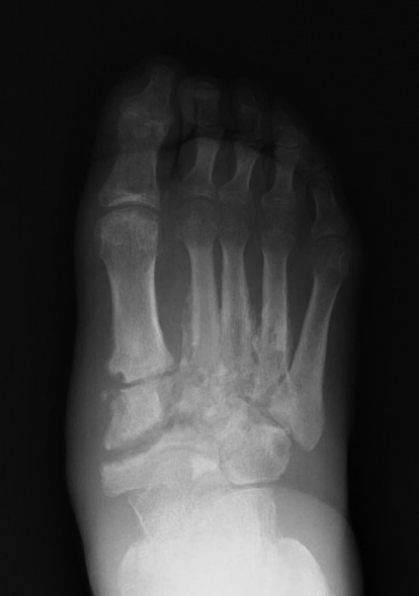
Figure 3.
Eichenholts stage 3: reconstruction-consolidation stage. Bony sclerosis decreased and rRemodeling occur around of the bone. Informed consent for publication of the clinical images was obtained from the patient.

Table 1.
Natural history of Charcot arthropathy: Eichenholtz stage
References
2. Bowker JH, Pfeifer MA. Levin and O'Neal's the diabetic foot. 7th ed. Philadelphia: Mosby Elsevier; 2008.
3. Nielson DL, Armstrong DG. The natural history of Charcot's neuroarthropathy. Clin Podiatr Med Surg 2008;25:53-62.


4. Perrin BM, Gardner MJ, Suhaimi A, Murphy D. Charcot osteoarthropathy of the foot. Aust Fam Physician 2010;39:117-119.

5. van der Ven A, Chapman CB, Bowker JH. Charcot neuroarthropathy of the foot and ankle. J Am Acad Orthop Surg 2009;17:562-571.


6. Boulton AJ, Vinik AI, Arezzo JC, Bril V, Feldman EL, Freeman R, Malik RA, Maser RE, Sosenko JM, Ziegler D; American Diabetes Association. Diabetic neuropathies: a statement by the American Diabetes Association. Diabetes Care 2005;28:956-962.


7. Candrilli SD, Davis KL, Kan HJ, Lucero MA, Rousculp MD. Prevalence and the associated burden of illness of symptoms of diabetic peripheral neuropathy and diabetic retinopathy. J Diabetes Complications 2007;21:306-314.


8. Kim SS, Won JC, Kwon HS, Kim CH, Lee JH, Park TS, Ko KS, Cha BY. Prevalence and clinical implications of painful diabetic peripheral neuropathy in type 2 diabetes: results from a nationwide hospital-based study of diabetic neuropathy in Korea. Diabetes Res Clin Pract 2014;103:522-529.


9. Galer BS, Gianas A, Jensen MP. Painful diabetic polyneuropathy: epidemiology, pain description, and quality of life. Diabetes Res Clin Pract 2000;47:123-128.


10. Wukich DK, Sung W. Charcot arthropathy of the foot and ankle: modern concepts and management review. J Diabetes Complications 2009;23:409-426.


11. Baumhauer JF, O'Keefe RJ, Schon LC, Pinzur MS. Cytokine-induced osteoclastic bone resorption in charcot arthropathy: an immunohistochemical study. Foot Ankle Int 2006;27:797-800.


12. Molines L, Darmon P, Raccah D. Charcot's foot: newest findings on its pathophysiology, diagnosis and treatment. Diabetes Metab 2010;36:251-255.


13. Brodsky JW. The diabetic foot. In: Coughlin MJ, Mann RA, Saltzman CL, editor. Surgery of the foot and ankle. 8th ed. St. Louis: Mosby Elsevier; 2006. p. 1281-1368.

14. Sanders LJ, Frykberg RG. The Charcot foot. In: Bowker JH, Pfeifer MA, editor. Levin and O'Neal's the diabetic foot. 7th ed. Philadelphia: Mosby Elsevier; 2008. p. 257-283.
15. Pinzur MS. Current concepts review: Charcot arthropathy of the foot and ankle. Foot Ankle Int 2007;28:952-959.


16. Schon LC, Easley ME, Weinfeld SB. Charcot neuroarthropathy of the foot and ankle. Clin Orthop Relat Res 1998;(349):116-131.

17. Richardson DR. Amputations of the foot. In: Canale ST, Beaty JH, editor. Campbell's operative orthopaedics. 11th ed. Philadelphia: Mosby Elsevier; 2008. p. 579-598.
18. van der Ven A, Chapman CB, Bowker JH. Charcot neuroarthropathy of the foot and ankle. J Am Acad Orthop Surg 2009;17:562-571.


19. Guyton GP. An analysis of iatrogenic complications from the total contact cast. Foot Ankle Int 2005;26:903-907.


20. Hofbauer LC, Hamann C, Ebeling PR. Approach to the patient with secondary osteoporosis. Eur J Endocrinol 2010;162:1009-1020.


21. Guven MF, Karabiber A, Kaynak G, Ogut T. Conservative and surgical treatment of the chronic Charcot foot and ankle. Diabet Foot Ankle 2013;4:21177.

22. Ulbrecht JS, Wukich DK. The Charcot foot: medical and surgical therapy. Curr Diab Rep 2008;8:444-451.


23. Bem R, Jirkovska A, Fejfarova V, Skibova J, Jude EB. Intranasal calcitonin in the treatment of acute Charcot neuroosteoarthropathy: a randomized controlled trial. Diabetes Care 2006;29:1392-1394.


24. Rogers MJ. New insights into the molecular mechanisms of action of bisphosphonates. Curr Pharm Des 2003;9:2643-2658.


25. Bibbo C, Lin SS, Beam HA, Behrens FF. Complications of ankle fractures in diabetic patients. Orthop Clin North Am 2001;32:113-133.


26. Monroe MT, Beals TC, Manoli A 2nd. Clinical outcome of arthrodesis of the ankle using rigid internal fixation with cancellous screws. Foot Ankle Int 1999;20:227-231.


27. Chung HJ. Treatment of diabetic Charcot arthropathy. J Korean Foot Ankle Soc 2013;17:243-250.
Peer Reviewers’ Commentary
이 논문은 당뇨병 환자에서 샤르코관절 또는 샤르코관절병증으로 알려진 신경병증성관절병증의 역학, 분류법, 병태생리, 특징적인 임상 양상과 진단법 및 치료법에 대한 최신 논문을 정리한 논문이다. 당뇨병성 샤르코관절병증은 빈도수는 많지 않지만, 점차 증가하고 있고 놓치기 쉬우며 치료가 어려운 당뇨병 합병증 중 하나이다. 봉와직염이나 골수염과 같은 족부 감염과의 감별진단이 필요한 점과 임상에서 적용할 수 있는 감별 진단 요령에 대해 잘 설명하고 있다. 특히 보존적 치료법과 수술적 치료법을 아우르는 단계적 치료전략에 대해 체계적으로 정리해 주고 있다. 이 논문은 임상현장에서 당뇨병성 샤르코관절병증 환자를 진료하는 데 있어서 좋은 지침을 제공해 줄 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 0 Crossref
- Scopus
- 4,291 View
- 140 Download
-
Related articles in
J Korean Med Assoc -
Physeal and metaphyseal fractures of the distal radius in pediatric patients2024 June;67(6)
Diagnosis and treatment of dyslipidemia in children and adolescents2024 May;67(5)
Guideline for the diagnosis and treatment of scabies2023 December;66(12)
Diagnosis and treatment of dysphagia2023 October;66(10)
Diagnosis and treatment of adult spinal deformity2023 August;66(8)






