|
 |
- Search
| J Korean Med Assoc > Volume 64(11); 2021 > Article |
|
Abstract
Background: Adolescent idiopathic scoliosis (AIS) has a diagnosis rate of 3% to 5% per year, but the number of cases requiring surgical treatments is very small, accounting for only 0.17% to 1.75% of all AIS patients. Most patients with AIS are diagnosed, treated, and managed in outpatient clinics.
Current Concepts: AIS is a disease that occurs more frequently, and progresses faster, in females than in males. Scoliosis deformity can occur due to various causes. To differentially diagnose AIS, it is necessary to perform careful physical examinations, investigate family history, and check for neurological, growth, and developmental abnormalities. Definitive diagnosis of AIS can be performed through radiographic imaging. In the case of atypical curvature and symptoms, examinations such as magnetic resonance imaging could be required in addition to radiographic imaging. Treatment of AIS patients in outpatient clinics can be performed through observation, exercise, and orthosis. The selection and application of treatment methods and the termination period of the treatments are complexly affected by the age at the time of diagnosis; pattern, location and size of the curve; and growth potential.
Discussion and Conclusion: AIS is a disease in which good results can be obtained with conservative treatments such as exercise and orthosis, which is generally applied in an outpatient setting. To properly treat AIS, it is necessary to have an in-depth understanding of the characteristics of AIS, timing of treatment, and factors influencing treatment.
Current Concepts: AIS is a disease that occurs more frequently, and progresses faster, in females than in males. Scoliosis deformity can occur due to various causes. To differentially diagnose AIS, it is necessary to perform careful physical examinations, investigate family history, and check for neurological, growth, and developmental abnormalities. Definitive diagnosis of AIS can be performed through radiographic imaging. In the case of atypical curvature and symptoms, examinations such as magnetic resonance imaging could be required in addition to radiographic imaging. Treatment of AIS patients in outpatient clinics can be performed through observation, exercise, and orthosis. The selection and application of treatment methods and the termination period of the treatments are complexly affected by the age at the time of diagnosis; pattern, location and size of the curve; and growth potential.
Discussion and Conclusion: AIS is a disease in which good results can be obtained with conservative treatments such as exercise and orthosis, which is generally applied in an outpatient setting. To properly treat AIS, it is necessary to have an in-depth understanding of the characteristics of AIS, timing of treatment, and factors influencing treatment.
특발척추측만증은 추체의 회전이 동반된 10도 이상의 만곡이다. 특발이라는 명칭에서 알 수 있듯이 척추측만을 유발하는 원인은 아직 명확히 밝혀지지 않았다[1]. 특발척추측만증은 가장 흔한 형태의 척추측만증으로 전체의 약 80-85%를 차지하며 청소년기에 주로 발생하는 특징이 있다[2].
기존의 국외에서 시행된 특발척추측만증의 유병률은 0.9-12%로 국가별로 다양하게 보고된다[3-7]. 국내에서도 척추측만증의 유병률 연구도 다양하게 시행된 바 있으며, Suh 등[6]은 2000-2008년간 1,134,890명의 학생들을 대상으로 실측 검진을 시행하여 청소년기 특발척추측만증의 유병률을 3.26%로 보고하였다[6]. 특발척추측만증 환자의 유병률은 측만각이 클수록 감소하는 양상을 보이며, 수술적 치료를 요하는 40도 이상의 측만변형은 전체 척추측만증의 0.17-1.75%에 불과하다. 이를 고려할 때 대부분의 특발척추측만증은 외래 기반으로 보존적 치료가 이루어지는 질환이다[6].
이에 저자들은 외래 진료 시 의사가 확인해야 할 청소년기 특발척추측만증의 특징, 진단 방법 및 외래 진료실에서 시행가능한 보존적 치료방법 등을 기술해 보고자 한다.
청소년기 특발척추측만증으로 진단하기 위해서는 다른 원인에 의한 척추측만증이 배제되어야 한다. 측만증의 외래 진료 시 출생 전 및 출생전후기 이상 여부, 인지 기능 및 운동 발달상 이상 소견, 척추측만증의 가족력, 초경 시작 여부, 통증 여부 및 부위, 그리고 장 및 방광 기능 장애를 포함한 신경학적 이상 여부를 확인해야 한다[8,9].
청소년기 특발척추측만증은 여아에서 흔하다[10]. 측만각이 작을 경우 남녀 간에 큰 차이가 없으나, 측만각이 클수록 여자의 비율이 높고, 여자에서 만곡 진행의 위험성과 치료를 요하는 경우가 흔하다. 몇몇 연구에서는 여자가 남자보다 10배 이상 측만각이 진행할 위험이 높은 것으로 보고되기도 한다[11,12]. 남녀 간의 발생비율은 다양하게 보고되고 있으나, 측만각이 20도 이상인 경우 1:5.4 정도로 보고된다[13].
특발척추측만증의 외형적 특징은 등의 돌출, 어깨 높이의 불균형, 짝 가슴(비대칭 유방), 허리 라인의 비대칭 등이다. 이러한 외형적 이상을 환자 본인, 보호자, 학교 선생님 및 학교 검진 등에서 우연히 발견하여 외래로 내원하는 경우가 대부분이며 간혹 요통을 주 증상으로 내원하는 경우도 있다[14]. 하지만 특발척추측만증 환자들에서 심한 허리통증이나 신경학적 증상은 잘 나타나지 않는다. 2,400명 이상의 특발척추측만증 환자를 대상으로 한 연구에 따르면 23%가 내원 당시 요통이 있었고, 요통 환자의 9%에서 주로 척추분리증 및 척추전방전위증 등이 확인되었고, 추가로 척수 내 종양 1예가 있었다[15]. 이를 고려할 때 측만증에서 통증을 호소하는 경우에는 특발척추측만증 이외의 척추 또는 신경 내 잠재적인 병적 이상이 있을 수 있으므로 척추 정밀검사를 고려해야 한다[16].
방사선 사진 촬영 적응증은 1) 신체검사 시 명백한 측만이 확인되는 경우, 2) 척추측만계 검사상 5도 이상 회전변형이 확인되는 경우, 3) 이전에 특발척추측만증 진단을 받은 환자의 측만각 추적 관찰이 필요한 경우이다[14].
진단을 위한 방사선 촬영은 기립자세로 촬영하고 정면 및 측면 전 척추영상을 촬영한다. 청소년들의 생식기, 유방, 갑상선에 대한 방사선 노출량을 최소화하기 위해 posterior-anterior 방사선 사진을 촬영한다[17]. 방사선 영상을 촬영할 때 하지 부동이 있는 경우 엉덩이가 수평이 될 때까지 짧은 다리 아래에 나무 블록을 놓아 골반 균형을 맞춘 후 영상을 촬영한다[18].
방사선 사진의 모니터상 디스플레이는 환자를 뒤에서 본 상태로 보이도록 심장이 왼쪽에서 보이도록 한다. 만곡의 방향은 만곡의 볼록면과 첨부 척추의 위치(정중선에서 가장 벗어난 척추)로 정한다. 방사선 사진 관찰 시 다른 측만변형의 원인이 될 수 있는 연부조직 종괴, 쐐기형 척추 또는 반척추와 같은 선천성 척추 변형, 척추체 내 음영 이상 및 척추경간 이격(widening of the inter-pedicular space) 등을 확인 한다. 만곡 크기의 측정은 Cobb 측정법이 사용되며, Cobb각 측정 시 관찰자 내 및 관찰자 간의 신뢰도는 약 3-5도로 보고된다(Figure 3) [19].
특발척추측만증 만곡의 가장 일반적인 유형은 우측 흉추 만곡, 좌측 요추 만곡의 이중 만곡이고 우측 흉추 만곡이 전체 만곡의 90%이다[20]. 좌측 흉추 만곡은 흔하지 않으며 비특발 원인과 관련될 수 있으므로 척수공동증(syringomyelia) 등의 척수 이상 유무 검사를 위해 자기공명영상 등의 추가 검사가 필요하다. 이외에도 심한 통증을 동반하는 척추측만증, Adams 전방 굽힘검사 중 몸통이 한쪽으로 편향이 되거나, 만곡의 급격한 진행, 골성숙 후 만곡의 진행, 신경학적 소견이 동반된 경우에는 이차적 원인으로 인한 척추측만증의 가능성이 높기 때문에 자기공명영상 등의 추가 검사가 필요할 수 있다[21].
흉추 만곡이 상당히 심한 경우 폐기능 저하가 발생할 수 있기 때문에 흉추 만곡이 중등도 이상인 경우 폐기능 검사를 추가로 시행하여 환자의 폐 상태를 확인할 필요가 있다[22].
Weinstein [23]은 40년 이상 특발척추측만증 환자들을 장기 추적 관찰한 자연사를 연구하였고, 연구에 의하면 최초 진단 시 연령, 성별(여성), 만곡 크기 및 만곡의 형태(이중 만곡) 등이 만곡의 진행과 상관관계가 있었다[21].
척추측만증은 성장이 남아 있는 기간 동안 특징적으로 진행하나 성장이 완료되면 측만각이 잘 진행하지 않는다. 따라서 외래 진료 시 환자의 성장 잠재력을 예측하고, 이에 맞추어 적절한 치료 계획을 수립하는 것이 필요하다. 성장기 동안 급속성장은 두 번에 걸쳐 발생한다. 첫 번째 급속성장은 출생 이후 만 3세 사이에 발생하고 두 번째 급속성장은 청소년기에 발생한다. 청소년기에 발생한 급속성장의 시기와 기간은 성장 속도를 측정하여 결정할 수 있다(Figure 4) [28]. 청소년기의 급속성장기 동안에 흉추는 연간 1.2 cm, 요추는 연간 0.6 cm씩 성장한다. 급속성장 기간 중 앉은 키(흉·요추 분절 성장)의 변화를 측정하는 것은 성장 속도 결정 및 척추측만증 치료 계획을 세우는 데 도움이 된다.
사춘기 전후의 성장 예측은 키를 포함한 태너기(Tanner stage)와 뼈나이 측정을 위한 방사선검사를 기반으로 한다(Figure 5) [29]. 여아의 경우 태너 2기(음모와 유방 봉오리의 발달)는 급성장기의 시작을 나타내며 일반적으로 초경에 선행한다. 이 단계의 뼈나이는 약 11.5세에 해당한다. 여아의 성장은 14세의 뼈나이 또는 초경 후 약 1.5-2년 후에 끝난다. 남아의 경우, 음모가 곱슬거리는 태너 3기가 급속성장의 시작에 해당한다. 뼈나이로는 약 13세에 해당하며 성장은 뼈나이 18세까지 지속된다.
외래에서 기록하는 키 성장률 차트는 환아의 성장률을 확인할 수 있는 가장 이상적인 수단이지만 현실적으로 외래 진료를 시행하면서 성장률 차트를 기록하고 확인하는 것이 쉽지는 않다. 이러한 경우 초경의 시작 또는 남아의 음모 또는 겨드랑이 털 발생과 같은 태너기 확인을 통해서 쉽게 잠재 성장 정도를 확인할 수 있으나 태너기 또한 외래에서 시행하는 데 한계가 있다.
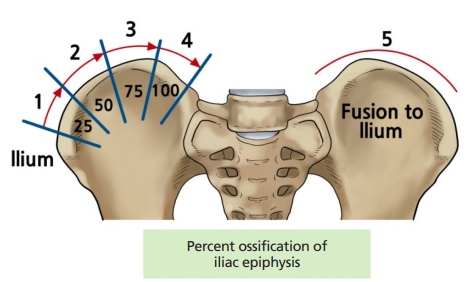
뼈나이 및 골격성숙 정도를 평가하는 방법은 Risser stage, triradiate cartilage의 유합 정도, 손가락 골격성숙을 통해 확인할 수 있는 Sanders staging, 원위 요골 및 척골의 성장판을 통해 골격성숙을 확인하는 distal radius and ulna classification 등 여러 방법이 보고되었다[9,30]. 이 중 Risser stage는 가장 쉽고 편하게 사용하는 방법으로 장골능의 골화를 측정하여 골격성숙을 평가한다[31]. 복부에서 등쪽으로 형성되는 장골능의 골화를 장골능의 전체 길이에 따라 4등분하며, 4단계는 척추 성장의 완성을 나타내고 5단계는 장골과의 융합으로 정의됩니다(Figure 6) [19,20]. 골격 성숙 평가에 한 가지 이상의 방법을 사용한 경우 소아 및 청소년의 성장 잠재력을 보다 정확하게 추정할 수 있다[32]. 척추의 성장 잠재력 평가는 척추 만곡 진행 가능성에 관한 예후를 결정하고, 척추 변형 교정 시 적용할 수 있는 tethering 효과가 얼마나 발생하는지 결정하고, 후방 유합 후 전방 기둥의 과성장 가능성(crankshaft phenomenon) 여부를 결정하는 데 중요한 역할을 한다.
외래 진료 기반의 청소년기 척추측만증 치료의 목표는 만곡이 더 진행되지 않도록 정규적으로 관리하는 것이다. 치료방법의 결정은 만곡의 크기 정도, 만곡의 형태 및 위치, 환자의 성장 잠재력(연령, 초경 상태 및 Risser stage 등)을 기반으로 한다. 대다수의 청소년기 척추측만증 환자는 적극적인 치료가 필요하지 않지만 약 10% 미만의 청소년 환자에서는 측만각이 급속히 진행할 수 있기 때문에 적극적인 치료가 필요하다[12]. 치료의 방법으로는 정기 관찰 및 보조기를 이용한 보존적 치료가 있다.
또한 청소년기 특발척추측만증은 정신적 건강과 높은 연관성이 있다. 외모에 민감한 청소년들이 측만증으로 인해 신체 변형 등으로 자존감을 상실하고 또래를 만나기 꺼려하면서 발생하는 정신적 문제들이 보고되고 있다[33]. 최근의 전향적 연구에서는 치료의 종류와 나이, 변형 정도와 관계없이 청소년기 특발척추측만증으로 진단된 환자의 32% (총 92명 중 29명)가 정신적 심리적 고통을 받고 있고, 소아 종양 혹은 심장 수술을 받은 소아와 비슷한 정도의 걱정을 가지고 있음이 보고되었다[34]. 또한 정신적 스트레스 지수가 높은 29명 환자의 부모 중 오직 31% (총 32명 중 10명)만이 자녀의 정신적 고통을 인식하고 있어 청소년기 특발척추측만증에 대한 가족의 이해와 노력이 필요함을 지적한 바 있다.
일반적으로 청소년기 특발척추측만증 환자의 치료는 첫 진단 시 만곡의 크기 및 잠재 성장의 정도에 따라서 다양하다. 척추 만곡이 20도 미만이거나, 성장이 종료된 환자에서 50도 미만의 만곡은 특별한 치료 없이 경과 관찰만 시행한다. 골격성장이 완료되지 않은 환자로 측만각이 20도 이상이거나, 측만각이 20도 미만이고 Risser 0-2 stage인 환자는 3-6개월마다 직립 전척추 방사선 영상 촬영을 시행한다. 측만각이 20도 미만이거나 잠재 성장력이 낮은 환자의 경우(Risser 3 stage 이상), 6-12개월 단위로 방사선 촬영을 시행하여 측만각의 변화를 확인한다. 이때 추적 관찰 촬영한 방사선 소견상 측만곡 각도가 5도 이상 진행되거나, 측정된 측만곡 각도가 25도 이상이 될 때는 정기 관찰만으로는 부족하며 보조기등의 적극적인 치료가 필요하다[14]. 환자는 골격성장이 완료된 후(통상 여자는 Risser 4 stage, 남자는 Risser 5 stage)에도 측만각의 진행이 발생할 수 있어 최소 1년 이상 경과 관찰해야 한다.
특발척추측만증의 관찰 치료기간 중, 척추측만증 진행을 예방 및 교정하기 위해 다양한 운동 치료 및 척추측만증에 특화된 운동 치료(physiotherapeutic scoliosis-specific exercise, PSSE), 이와 유사한 물리 치료, 교정 치료가 시행되고 있다[35]. 이러한 운동 치료의 목적은 경증 척추측만증(25도 미만의 척추 만곡)에서 변형의 악화를 예방하고 중등도 척추측만증(25도와 45도 사이의 척추 만곡)에서 보조기의 착용의 효과를 높이고 부작용을 줄이는 데 있다. 이론적으로 이러한 운동 치료의 목표는 척추 주변 근육간 협응력, 척추 고유 감각 및 운동 제어 능력의 증진을 통해서 가능하다. 2016 The International Scientific Society on Scoliosis Orthopaedic and Rehabilitation Treatment 지침에서 최근 5년 동안 발표된 연구 중 양질의 결과를 보고 한 논문들(3개의 무작위 대조군 연구)을 통해 PSSE를 청소년기 특발척추측만증의 치료로 추천하였다[36]. 이러한 PSSE의 대표적인 운동법은 Schroth 운동으로 측만에 저항하는 근육을 키우고 척추체 중심의 코어 근육 안정화 운동을 포함하는 운동으로 알려져 있다[37].
최근 메타분석에 의하면 PSSE는 요가, 필라테스, 일반적인 물리 치료보다 높은 치료 효과를 보이고 있으며, Cobb각이 30도 이상인 경우보다 10-30도인 측만증 환자에 효과적이고, 적어도 1개월 이상 하였을 때 효과를 볼 수 있다고 보고하였다[38].
하지만 운동 치료의 효과에 대해서는 아직 상당한 이견이 있으며, 운동 치료의 객관적 효과를 증명하기 위해서는 잘 계획된 대규모 전향적인 무작위 대조군 연구가 시행되어야 할 필요성이 지속적으로 제기되고 있다[35].
청소년기 특발척추측만증에서 보조기 치료의 역할은 만곡의 진행을 방지하는 것이다. 보조기 치료 효과에 대해서는 이전부터 상당한 이견이 있어 왔으나, 특발척추측만증 환자에서 보조기의 효능을 평가하는 다기관 시험Bracing in Adolescent Idiopathic Scoliosis Trial, NCT00448448)에서 Weinstein 등[39]이 보조기가 고위험 척추측만증 환자에서 수술적 치료를 요하지 않는 수준으로 만곡의 진행을 상당히 감소시켰다고 보고한 이후 보조기의 효과는 학계에서 인정을 받고 있다[37]. 2016 The International Scientific Society on Scoliosis Orthopaedic and Rehabilitation Treatment 지침에서는 보조기가 만곡의 진행을 막을 수 있을 뿐만 아니라 골격성숙 때까지 경과 관찰하였을 때 측만증 만곡을 호전시킨다고 보고한 바 있다[36].
보조기 치료의 적응증은 1) 성장이 남아 있는 환자에서 25-40도의 만곡이 있는 경우, 2) 초경 이전이거나, 뚜렷한 급성성장기(Risser 0 state, 태너 1기 또는 2기)에 있는 20-25 도의 척추측만증 환자, 3) Risser 2-3 stage면서 만곡이 지속적으로 진행하는 20-29도 사이의 만곡이 있는 경우[40]이다. 보조기는 일반적으로 22-23시간 풀 타임으로 착용하는 것을 원칙으로 한다.
보조기의 착용이 측만증의 진행 방지에 효과가 있는 것으로 알려져 있지만, 장시간 보조기 착용으로 인한 삶의 질 감소, 척추의 움직임 제한, 외모적 문제, 통증, 정신적 건강과 같은 단점 등도 보고되어 있다[41]. 이러한 문제점을 해결하고 환자의 순응도를 높이기 위해서 보조기 사용에 따른 만곡의 유지 및 골격성숙 정도에 따라서 보조기 착용 시간을 조절하거나, 주간 및 야간 보조기(Charleston 굴곡 보조기)로 교차 착용하거나, 보조기 착용과 PSSE를 병합함으로써 보조기 착용 효과를 높이는 방법이 사용되기도 한다[42]. 보조기의 치료 성공은 만곡의 크기, 초경의 여부, 키의 최고 높이 속도 등의 잠재 성장의 정도, 만곡의 위치(요추의 만곡이 효과가 더 좋음)등과 같은 요인들이 영향을 미칠 수 있다[43,44].
보조기의 교정 효과는 골반, 첨부 추체 주변 흉부 받침(pad) 및 경부의 삼점고정(3-point fixation)을 기반으로 한 측만 전위력(lateral translation force)이 중요 역할을 하는 것으로 알려져 있다. 보조기를 선택할 때는 지지대 역할을 하는 첨부 척추의 위치가 중요하며, 보조기 착용시 반드시 골반에 맞게 고정이 되는지 확인해야 한다. 교정을 하고자 하는 만곡의 첨부 척추의 위치가 흉추 6번 이상인 경우 겨드랑이에 흉부 받침을 적용하기 어렵기 때문에 보조기를 이용한 치료 효과는 좋지 않은 것으로 알려져 있다.
환자가 보조기를 처음 착용하고 방사선 촬영을 하였을 때 보조기를 착용함으로써 얻을 수 있는 측만 교정의 목표는 초기 Cobb 각도에 대해 약 50%이다[40]. 보조기 착용 후 통증, 불편함 또는 피부 자극이 있는 경우 추가 발생할 수 있는 부작용을 예방하기 위해서 보조기를 조정해야 한다. 보조기 착용 후 만곡의 진행 여부 및 치료 효과를 확인하기 위해서 약 4-6개월마다 방사선 촬영을 시행한다. 방사선 촬영은 초기에는 보조기를 착용하고 촬영하며, 이후 만곡의 안정적 유지가 확인되는 경우 실제적 치료 효과를 확인하기 위해서 보조기를 벗고 방사선 영상 촬영을 시행하여 실제 만곡 악화 여부를 평가할 수 있다[40]. 이때 보조기는 방사선 촬영 전 최소한 18시간 이상 착용하지 않아야 하며, 저자들의 경험상 2일 정도 보조기를 착용하지 않는 것이 좋다[40].
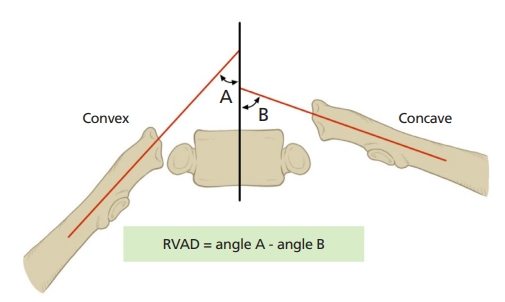
보조기 치료 중 5-6도 이상으로 만곡이 진행할 경우 보조기 치료의 실패로 판단한다. 최근 연구에 의하면 보조기를 착용한 상태에서 측정한 rib-vertebral angle difference는 보조기의 치료 효과를 예측할 수 있는 유용한 방사선 측정 인자로 보고된 바 있다(Figure 7) [45]. Sun 등[45]의 연구에 의하면 보조기 치료 시 촬영한 방사선 영상 소견상 첨부 척추체의 rib-vertebral angle difference가 20도를 초과하는 경우 만곡 진행이 예상되는 것으로 보고하였다[42].
보조기 치료의 중단은 성장이 완료되면 시행할 수 있고, 대게 Risser 4 stage (초경 후 1년 반)를 기준으로 삼고 있고, 남녀 간 성장 잠재력에 차이가 있기 때문에 남자의 경우 Risser 5 stage를 기준으로 권장하기도 한다. 최근 보고들에서 보조기 치료의 중단 시기를 보다 구체적으로 제시한 바 있다. 골격성숙의 척도로 활용되는 Risser staging, Sanders staging, distal radius and ulna classification 중 Risser staging은 상대적으로 부정확하기 때문에 보조기의 중단시기는 손가락의 골격성숙을 평가하는 척도인 Sanders staging 또는 distal radius and ulna classification를 적용하는 것이 더 정확하며, Sanders 8 stage 그리고 radius 10 grade/ulna 9 grade일 때 보조기의 치료 중단을 시행하는 것이 좋다고 보고한 바 있다[46]. 또한 같은 연구 그룹에서 측만각의 진행 정도는 성장 속도보다는 distal radius and ulna classification이 더 정확하며 성장 최고점의 약 7개월 뒤에 측만각의 진행이 가장 심하며, 성장 최고점 이후 1.5년까지는 측만 만곡 진행위험도가 존재함을 제시하였다[47,48]. 따라서 최고 성장지점에서 1.5년까지는 척추 만곡각이 증가될 수 있기 때문에 보조기 중단시기를 잘 고려해야 하며, distal radius and ulna classification이 Risser stage 보다는 더 도움이 될 수 있다[49].
보조기를 이용한 청소년기 특발척추측만증 최종 치료의 실패율은 첨부 척추의 위치, 만곡의 형태 및 골성숙도 및 사용한 보조기에 따라 다양하게 보고되어 있으나, 다르나 7-43%로 다양하게 보고되고 있다[40].
Figure 1.
Adams forward bending test. (A) The patient assumes a posture with the torso bent forward with the hip and knee joints extended. At this time, both arms are naturally lowered toward the floor. (B) As the patient bends over, the examiner checks the state of the spine from the patient’s back and side horizontally along the contour of the back. At this time, it is easy to identify the deformity of ribs accompanying the rotational deformity of the spine. These figures were made based on reference [8] and illustrated by the authors.
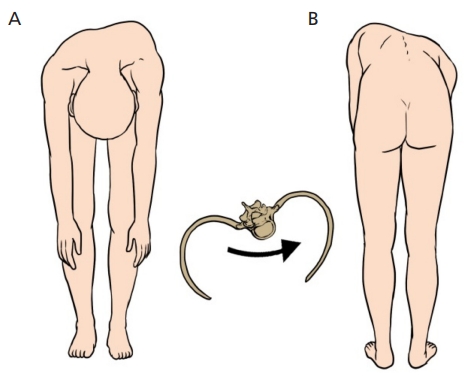
Figure 2.
Measurement method using scoliometer. (A) The scoliometer (also called an inclinometer) is an instrument used to measure trunk asymmetry in scoliosis or the vertebral rotation and rib humping. (B) Measurement of spinal deformity using a scoliometer is an effective method to predict the degree of scoliosis during outpatient and school examinations. Theses figures were made based on reference [14] and illustrated by the authors.

Figure 3.
Cobb angle measurement method. The angle between the intersecting line drawn perpendicular to the upper endplate of the upper vertebrae and the lower endplate of the lower vertebra that forms the curvature is the Cobb angle. This figure was made based on reference [19] and illustrated by the authors.
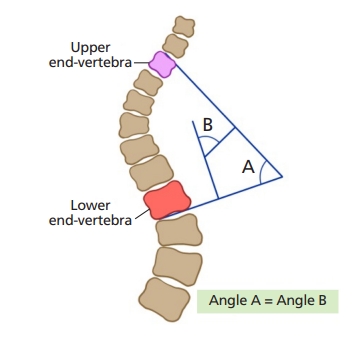
Figure 4.
Growth plot. Growth rates of patients can be tabulated by measuring the degree of annual growth in height. The greatest rate and trend of scoliosis progression occurs during the growth spurt period of adolescence. This figure was made based on reference [28] and illustrated by the authors.
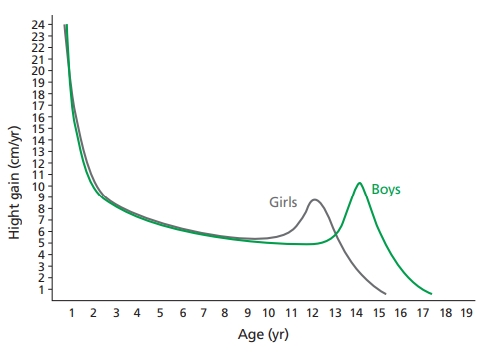
Figure 5.
(A) Man’s Tanner stage. In men, the bone age can be roughly predicted according to the Tanner stage. (B) Woman’s Tanner stage. In women, the Tanner stage can be estimated by the shape of the breast and pubic hair, and the peak height velocity and bone age can be predicted at the Tanner stage. These figures were made based on reference [29] and illustrated by the authors.
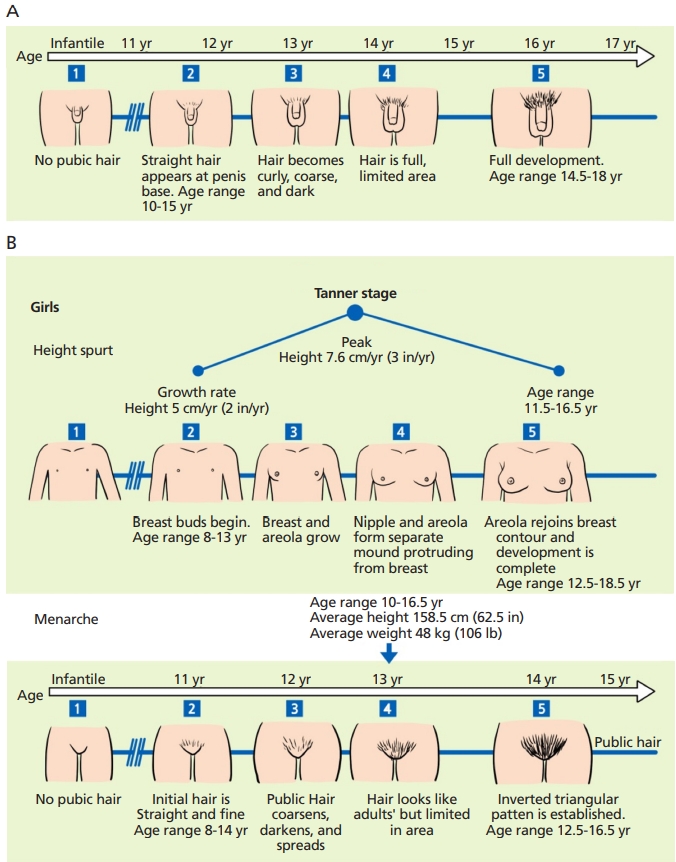
Figure 7.
Rib-vertebral angle difference (RVAD) is the difference between the line formed along the rib head and the angle formed perpendicular to the base of the vertebrae on the right and left sides of the vertebrae. This figure was made based on reference [45] and illustrated by the authors.
References
1. Kikanloo SR, Tarpada SP, Cho W. Etiology of adolescent idiopathic scoliosis: a literature review. Asian Spine J 2019;13:519-526.



2. Sung S, Chae HW, Lee HS, Kim S, Kwon JW, Lee SB, Moon SH, Lee HM, Lee BH. Incidence and surgery rate of idiopathic scoliosis: a nationwide database study. Int J Environ Res Public Health 2021;18:8152.



3. Bondar K, Nguyen A, Vatani J, Kessler J. The demographics and epidemiology of infantile, juvenile, and adolescent idiopathic scoliosis in a Southern California integrated health care system. Spine (Phila Pa 1976) 2021;46:1468-1477.


4. de Souza FI, Di Ferreira RB, Labres D, Elias R, de Sousa AP, Pereira RE. Epidemiology of adolescent idiopathic scoliosis in students of the public schools in Goiania-GO. Acta Ortop Bras 2013;21:223-225.



5. Konieczny MR, Senyurt H, Krauspe R. Epidemiology of adolescent idiopathic scoliosis. J Child Orthop 2013;7:3-9.


6. Suh SW, Modi HN, Yang JH, Hong JY. Idiopathic scoliosis in Korean schoolchildren: a prospective screening study of over 1 million children. Eur Spine J 2011;20:1087-1094.



7. Yamamoto S, Shigematsu H, Kadono F, Tanaka Y, Tatematsu M, Okuda A, Iwata E, Koizumi M, Tanaka Y. Adolescent scoliosis screening in Nara City schools: a 23-year retrospective cross-sectional study. Asian Spine J 2015;9:407-415.



9. Smith JS, Abel MF, Shaffrey CI, Ames CP. Decision making in pediatric spinal deformity. Neurosurgery 2008;63((3 Suppl):54-68.


10. Lonstein JE. Scoliosis: surgical versus nonsurgical treatment. Clin Orthop Relat Res 2006;443:248-259.

11. Negrini S, Grivas TB, Kotwicki T, Maruyama T, Rigo M, Weiss HR; Members of the Scientific society On Scoliosis Orthopaedic and Rehabilitation Treatment (SOSORT). Why do we treat adolescent idiopathic scoliosis? What we want to obtain and to avoid for our patients. SOSORT 2005 Consensus paper Scoliosis 2006;1:4.



12. Miller NH. Cause and natural history of adolescent idiopathic scoliosis. Orthop Clin North Am 1999;30:343-352.


13. Goldberg MS, Mayo NE, Poitras B, Scott S, Hanley J. The SteJustine Adolescent idiopathic scoliosis cohort study. Part I: description of the study. Spine (Phila Pa 1976) 1994;19:1551-1561.

14. Burton MS. Diagnosis and treatment of adolescent idiopathic scoliosis. Pediatr Ann 2013;42:224-228.


15. Ramirez N, Johnston CE, Browne RH. The prevalence of back pain in children who have idiopathic scoliosis. J Bone Joint Surg Am 1997;79:364-368.


16. Ramirez N, Olivella G, Cuneo A, Carrazana L, Ramirez N, Iriarte I. Prevalence and clinical relevance of underlying pathological conditions in painful adolescent idiopathic scoliosis: a MRI-based study. Spine Deform 2020;8:663-668.


17. Kim GU, Chang MC, Kim TU, Lee GW. Diagnostic modality in spine disease: a review. Asian Spine J 2020;14:910-920.



18. Kobayashi K, Ando K, Nakashima H, Machino M, Morozumi M, Kanbara S, Ito S, Inoue T, Yamaguchi H, Mishima K, Ishiguro N, Imagama S. Scoliosis caused by limb-length discrepancy in children. Asian Spine J 2020;14:801-807.



19. Labrom FR, Izatt MT, Claus AP, Little JP. Adolescent idiopathic scoliosis 3D vertebral morphology, progression and nomenclature: a current concepts review. Eur Spine J 2021;30:1823-1834.


20. Reamy BV, Slakey JB. Adolescent idiopathic scoliosis: review and current concepts. Am Fam Physician 2001;64:111-116.

21. Fusco C, Donzelli S, Lusini M, Salvatore M, Zaina F, Negrini S. Low rate of surgery in juvenile idiopathic scoliosis treated with a complete and tailored conservative approach: end-growth results from a retrospective cohort. Scoliosis 2014;9:12.



22. Weinstein SL. The natural history of adolescent idiopathic scoliosis. J Pediatr Orthop 2019;39((6 Suppl 1):S44-S46.


24. Bunnell WP. The natural history of idiopathic scoliosis before skeletal maturity. Spine (Phila Pa 1976) 1986;11:773-776.


25. Weinstein SL, Dolan LA, Spratt KF, Peterson KK, Spoonamore MJ, Ponseti IV. Health and function of patients with untreated idiopathic scoliosis: a 50-year natural history study. JAMA 2003;289:559-567.


26. Lee CF, Fong DY, Cheung KM, Cheng JC, Ng BK, Lam TP, Yip PS, Luk KD. A new risk classification rule for curve progression in adolescent idiopathic scoliosis. Spine J 2012;12:989-995.


27. Weinstein SL, Dolan LA, Cheng JC, Danielsson A, Morcuende JA. Adolescent idiopathic scoliosis. Lancet 2008;371:1527-1537.


28. Steinmetz M, Berven SH, Benzel EC. Benzel’s spine surgery : techniques, complication avoidance and management. 5th ed. Philadelphia: Elevier; 2021.
29. Tanner JM, Davies PS. Clinical longitudinal standards for height and height velocity for North American children. J Pediatr 1985;107:317-329.


30. Cheung JP, Luk KD. Managing the pediatric spine: growth assessment. Asian Spine J 2017;11:804-816.



31. Risser JC, Norquist DM, Cockrell BR Jr, Tateiwa M, Hoppenfeld S. The effect of posterior spine fusion on the growing spine. Clin Orthop Relat Res 1966;46:127-139.

32. Sanders JO. Maturity indicators in spinal deformity. J Bone Joint Surg Am 2007;89 Suppl 1:14-20.


33. Kahanovitz N, Weiser S. The psychological impact of idiopathic scoliosis on the adolescent female. A preliminary multi-center study. Spine (Phila Pa 1976) 1989;14:483-485.


34. Sanders AE, Andras LM, Iantorno SE, Hamilton A, Choi PD, Skaggs DL. Clinically significant psychological and emotional distress in 32% of adolescent idiopathic scoliosis patients. Spine Deform 2018;6:435-440.


35. Kim HS. Evidence-based of nonoperative treatment in adolescent idiopathic scoliosis. Asian Spine J 2014;8:695-702.



36. Negrini S, Donzelli S, Aulisa AG, Czaprowski D, Schreiber S, de Mauroy JC, Diers H, Grivas TB, Knott P, Kotwicki T, Lebel A, Marti C, Maruyama T, O’Brien J, Price N, Parent E, Rigo M, Romano M, Stikeleather L, Wynne J, Zaina F. 2016 SOSORT guidelines: orthopaedic and rehabilitation treatment of idiopathic scoliosis during growth. Scoliosis Spinal Disord 2018;13:3.



37. Schreiber S, Parent EC, Moez EK, Hedden DM, Hill D, Moreau MJ, Lou E, Watkins EM, Southon SC. The effect of Schroth exercises added to the standard of care on the quality of life and muscle endurance in adolescents with idiopathic scoliosisan assessor and statistician blinded randomized controlled trial: “SOSORT 2015 Award Winner”. Scoliosis 2015;10:24.



38. Park JH, Jeon HS, Park HW. Effects of the Schroth exercise on idiopathic scoliosis: a meta-analysis. Eur J Phys Rehabil Med 2018;54:440-449.


39. Weinstein SL, Dolan LA, Wright JG, Dobbs MB. Effects of bracing in adolescents with idiopathic scoliosis. N Engl J Med 2013;369:1512-1521.



40. Kaelin AJ. Adolescent idiopathic scoliosis: indications for bracing and conservative treatments. Ann Transl Med 2020;8:28.



41. Bidari S, Kamyab M, Ghandhari H, Komeili A. Efficacy of computer-aided design and manufacturing versus computeraided design and finite element modeling technologies in brace management of idiopathic scoliosis: a narrative review. Asian Spine J 2021;15:271-282.


42. He C, To MK, Cheung JP, Cheung KM, Chan CK, Jiang WW, Zhou GQ, Lai KK, Zheng YP, Wong MS. An effective assessment method of spinal flexibility to predict the initial in-orthosis correction on the patients with adolescent idiopathic scoliosis (AIS). PLoS One 2017;12:e0190141.



43. Thompson RM, Hubbard EW, Jo CH, Virostek D, Karol LA. Brace success is related to curve type in patients with adolescent idiopathic scoliosis. J Bone Joint Surg Am 2017;99:923-928.


44. Moradi V, Babaee T, Shariat A, Khosravi M, Saeedi M, ParentNichols J, Cleland JA. Predictive factors for outcomes of overcorrection nighttime bracing in adolescent idiopathic scoliosis: a systematic review. Asian Spine J 2021;Jul. 26. [Epub]. https://doi.org/10.31616/asj.2021.0037

45. Sun X, Ding Q, Sha S, Mao S, Zhu F, Zhu Z, Qian B, Wang B, Cheng JC, Qiu Y. Rib-vertebral angle measurements predict brace treatment outcome in Risser grade 0 and premenarchal girls with adolescent idiopathic scoliosis. Eur Spine J 2016;25:3088-3094.


46. Cheung JP, Cheung PW, Luk KD. When should we wean bracing for adolescent idiopathic scoliosis? Clin Orthop Relat Res 2019;477:2145-2157.



47. Cheung JP, Cheung PW, Samartzis D, Luk KD. Curve progression in adolescent idiopathic scoliosis does not match skeletal growth. Clin Orthop Relat Res 2018;476:429-436.



Peer Reviewers’ Commentary
이 논문은 청소년기 특발척추측만증의 진단과 치료에 대한 최신 문헌을 체계적으로 정리하여 소개하고 있다. 특발측만증은 중고등학생 나이에 많이 발생하며 환자에게 불편을 주는 증상이 적어 뒤늦게 발견되는 경우가 많고, 수술적인 치료가 필요한 심한 변형보다는 운동이나 보조기 등의 보존적 치료가 필요한 경우가 많다. 이 논문에서는 복잡하고 어려운 수술 기법보다 외래 환경에서 적용 가능한 진단적 접근과 치료 방침을 다루고 있다는 점에서 유용한 정보를 제공하고 있다. 아울러 측만증의 진단 및 평가에 있어서는 간과하기 쉬운 성장 평가에 대한 부분도 잘 정리되어 있다. 이 논문은 증거 기반 의학에 입각한 운동 및 보조기 치료가 잘 정리되어 있어 외래에 기반한 측만증 환자 진단과 치료에 큰 도움이 될 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 1 Crossref
- Scopus
- 6,403 View
- 304 Download
-
Related articles in
J Korean Med Assoc -
Diagnosis and management of sarcopenia2024 July;67(7)
Diagnosis and management of frailty2024 July;67(7)
Diagnosis and treatment of dyslipidemia in children and adolescents2024 May;67(5)
Diagnosis and treatment of dysphagia2023 October;66(10)
Diagnosis and pharmacological management of allergic conjunctivitis2023 September;66(9)