|
 |
- Search
| J Korean Med Assoc > Volume 59(6); 2016 > Article |
Abstract
Travel-related health problems such as febrile illness have been reported in many travelers going to developing countries. With the emergence of new infectious diseases occurring in many parts of the world and their spread worldwide, early diagnosis of emerging infectious diseases or tropical diseases has become a very important part of controlling these diseases. In doing so, the itinerary of the ill returning traveler is crucial to formulating a differential diagnosis because exposure to pathogens differs depending on the area of travel. With up-to-date information on infectious diseases occurring worldwide, a differential diagnosis can be made by adding information on duration of travel, incubation period, underlying medical illness, history of prophylactic vaccines received, and knowledge of the patient's exposures during travel including insect bites, contaminated food or water, or freshwater swimming. Some travelers may have specific symptoms and signs such as fever, rash, or hemorrhagic manifestations. For example, eosinophilia suggests a possible helminth infection. In this article, the general approach to returnning travelers with suspected tropical disease will be described.
해외여행 후 건강의 이상을 경험하게 되는 경우는 매우 흔하다. 선진국 국민들이 저개발국가 또는 개발도상국가 여행 후 적게는 22%에서 64%가 건강의 이상을 경험하게 되고 8%는 의료기관을 방문해야 할 정도의 질환을 앓게 된다[1]. 이때 여행자들이 앓게 되는 질환은 본인이 가지고 있는 기저 질환의 악화부터 감염질환, 외상 등 매우 다양하다. 하지만2003년의 중증급성호흡기증후군(severe acute respiratory syndrome), 2009년 신종인플루엔자의 범유행, 2014년 서아프리카의 에볼라 유행과 확산, 2015년 중동호흡기증후군(Middle East respiratory syndrome, MERS)의 국내 유입, 최근 브라질에서의 지카바이러스 감염 유행으로 열대성 감염질환에 대한 관심과 관리의 중요성이 증가하고 있다. 해외여행이 자율화된 1989년 이후 해외로 떠나는 우리 국민들의 수는 지속적으로 증가하였고, 이에 따라 해외유입 감염병도 꾸준히 증가하여 왔다[2]. 특히 여행객들의 행선지가 점차 다양해지면서 유입되는 질병의 양상도 달라져서 과거에는 유입되지 않았던 열대성질환들도 점차 증가하는 추세이다. 2003년에 유비저 환자가 첫 보고된 이후 지속적으로 유비저 환자의 보고가 있었고[3], 2012년에는 국내 최초로 해외유입 웨스트나일열 환자가 보고되었고[4], 2013년에는 치쿤구니야열[5], 2015년에는 MERS 그리고 2016년에는 지카바이러스 감염 발생보고가 있었다. 또한 해외유입 말라리아는 매년 50여 건이 보고되고 있고, 뎅기열은 지속적으로 증가하여 2015년에는 259명이 신고되었고 올해에는 더 많은 환자가 발생할 것으로 예상되고 있다[2,6]. 이처럼 우리 국민들에서 다양한 해외유입 열대성질환이 증가하면서 해외여행 후 발생한 질환의 감별진단을 위해서는 전세계적으로 유행하고 있는 감염 질환의 발생현황에 대해서 알아야 하고 이에 다른 해당 질환의 임상적 특징을 알고 있어야 한다. 본 글에서는 열대성질환 중심으로 해외여행자에서 여행 후 발생하는 발열질환의 감별진단을 위한 접근법에 대해서 소개하고자 한다.
다양한 질환이 다양한 지역에서 발생하고 있으므로 여행과 관련된 자세한 정보를 알아야 하고 이를 토대로 의심되는 질환을 좁혀 나갈 수 있다. 가장 중요한 것은 여행일정으로, 구체적인 체류지역과 체류기간을 확인해야 한다. 일반적으로 감염질환의 발생정도가 한 국가 내에서도 지역에 따라 차이가 있을 수 있으며, 질병의 특성에 따라 도시와 시골지역의 발생 빈도가 큰 차이를 보이는 경우가 많기 때문이다. 대표적인 모기매개 감염질환인 말라리아는 발생률이 대단히 높은 아프리카의 일부 지역을 제외하면 대부분 시골에서 발생하는 질병인 반면 최근 큰 문제가 되고 있는 뎅기열은 시골은 물론 도시에서도 발생하는 질환이다. 중증급성호흡기증후군, MERS, 조류인플루엔자와 같은 질환은 야생동물과의 접촉이 있어야 하므로 기본적으로 시골에서 감염될 수 있겠지만 사람 간 전파가 가능하므로 도시에서도 감염될 수 있음을 고려해야 한다. 또한 항공기 환승을 위해 잠시 체류하는 공항 혹은 그 주변지역에서도 사람 간 전파 등을 통해 감염질환에 노출될 수 있다.
환자와 관련된 의학적 정보로는 심장병, 당뇨병 등의 기저질환 유무, 여행 전 접종 받은 백신의 종류와 접종시기 등을 파악해야 한다. 백신접종으로 예방 가능한 감염질환들이 있고 특히 다양한 열대성질환이 유행하는 지역 여행자들은 장티푸스, A형 간염, 인플루엔자 백신은 물론 지역에 따라서는 황열, 공수병 백신을 접종하고 떠나는 경우들이 일반 여행자들보다 높다. 그 외에도 여행기간 동안 이용한 숙박장소(호텔, 민박 등), 섭취한 음식이나 식수의 위생상태, 호수나 강물에서 수영, 래프팅 등의 수상활동, 야생동물과의 접촉이나 교상, 사용한 곤충기피방법, 현지에서의 성생활 등 다양한 감염의 경로가 될 수 있는 행위나 상황에 대해서 파악해야 한다.
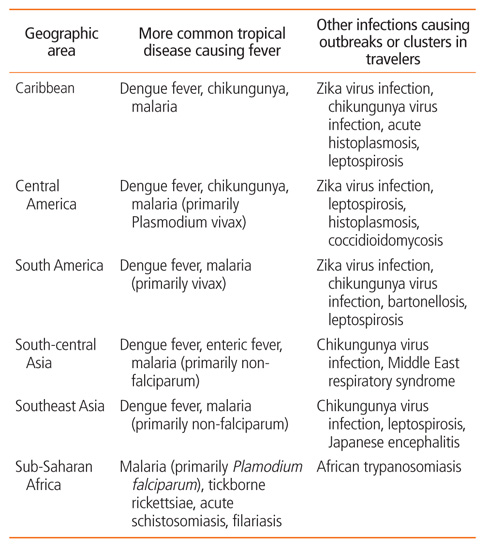
여행자들에서 발생할 수 있는 감염질환은 다양하다. 그러나 지역별로 유행하는 질환이 조금씩 달라서 여행지역에 따라서 가능성이 높은 질환들을 구분해볼 수 있다(Table 1). 미국을 중심으로 전세계적으로 분포되어 있는 여행자클리닉에서 여행자들의 질병 데이터를 수집하는 연구네트워크인 Geosentinel의 자료에 따르면 말라리아는 아프리카를 중심으로 동남아시아와 남아메리카 방문자의 감염질환의 주요 원인이었고, 뎅기열은 동남아시아 지역 중심으로 카리브해 지역, 중앙·남아메리카 지역 방문자에서 발열의 주요 원인이었다[7,8]. 설사질환 특히 장티푸스는 인도를 중심으로 파키스탄, 방글라데시 등 중남아시아국가 여행자들에서 특히 많이 발생하였고 기생충 감염에 의한 설사는 전 지역의 저개발·개발도상국 여행자에서 고르게 발생하였다. 그러나 이러한 질병에 노출될 위험도는 한 국가 내에서도 일정하지 않고 계절, 유행의 정도 등 시간에 따라 실시간으로 변화하므로 해당 지역의 감염병 발생현황에 대해서 최신 정보를 확보하고 있어야 한다. 최근에는 인터넷, 휴대폰 어플리케이션 등을 통해 전세계적으로 발생하고 있는 감염병의 지역별 발생정보를 확인할 수 있다. 우리나라의 질병관리본부 해외여행질병정보센터 (travelinfo.cdc.go.kr), 미국 Centers for Disease Control and Prevention (cdc.gov), 유럽의 Eurosurveillance (eurosurveillance.org)와 같은 정부기관 홈페이지는 물론이고 World Health Organization (who.int), Healthmap (healthmap.org), 글로벌감염병센터(gcid.or.kr), CIDRAP (Center for Infectious Disease Research and Policy, cidrap.umn.edu) 등 다양한 기관 홈페이지를 통해서도 문제가 되고 있는 감염질환에 대한 발생 현황과 기타 정보들을 얻을 수 있다.
환자가 여행을 다녀온 후 증상이 나타나는 시기는 감염병의 감별진단에 대단히 중요하다. 잠복기를 통해서 감별해야 할 질환들은 대단히 많으나 대표적인 질환들을 요약하면 Table 2와 같다. 정확한 감염시기를 알 수 없는 경우가 많아 귀국 후 발열 등의 증상으로 의료기관을 방문하게 되는 시점까지의 기간을 기준으로 보면, 뎅기열 환자의 66%는 귀국 후 첫 1주 이내에 병원을 찾게 되며, 열대열말라리아 환자의 65%는 귀국 후 2주 이내에 병원을 찾았다[9]. 그러나 삼일열 말라리아 환자는 27%만이 귀국 후 2주 내에 병원을 찾게 되는데 그 이유는 온대지역과 아열대 지역에서 광범위하게 발생하는 삼일열말라리아의 경우 길게는 약 1년 정도의 긴 잠복기를 보내고 발병하는 경우가 있기 때문이다. 삼일열말라리아로 진단되는 여행자의 54%, A형 간염으로 진단되는 여행자 34%는 귀국 6주 이후에 발병하였다고 보고되므로 귀국 후 6주 이상 지난 여행자에서도 여행과 관련된 감염병이 발생할 수 있음을 고려해야 한다[9].
열대성질환 중에는 점상출혈부터 보다 중증의 출혈까지 다양한 출혈소견이 동반되는 경우가 많다. 특히 바이러스성 질환 중에서 많이 볼 수 있는데 뎅기열, 치쿤구니야열, 지카열, 황열, 라싸열, 에볼라출혈열 등이 대표적이다. 우리나라 여행자들에서도 빈번한 뎅기열의 경우 피부의 점상출혈이나 결막출혈이 자주 나타나고 이러한 소견은 치쿤구니야열이나 지카열에서도 동일하며 이들 질환들은 발생지역이 유사하여 임상소견만으로 감별을 어렵게 한다. 뎅기열의 경우에는 다른 혈청형에 의한 반복 감염이 뎅기출혈열의 위험인자로 알려져 있으므로 중증출혈의 소견이 동반된 경우에는 과거 뎅기열 감염력이 있는지 확인해야 한다. 황열은 최근 앙골라를 중심으로 아프리카 일부 지역 에서 유행하고 있으나 대부분 백신접종 후에 위험지역을 방문하고 있어 우리나라 여행자들에서 발생할 가능성은 희박하다. 라싸열이나 에볼라출혈열은 아프리카의 일부 지역에서 산발적으로 유행하므로 현지상황에 따라 여행자들의 감염 가능성을 고려하여 감별진단에 포함시켜야 한다.
호산구증의 원인은 알러지, 종양, 약물 등 다양하지만 여행자에서는 특히 기생충 감염을 의심해야 한다. 실제로 여행자에서 발생한 호산구증의 30-60%가 연충(helminth) 감염에 의한 것이다[10,11]. 주혈흡충증, 분선충증, 사상충증이 가장 흔하며 이들에서 모두 호산구증이 나타날 수 있지만 모든 환자에서 나타나는 것은 아니라는 점에 유의해야 한다. 기생충 감염의 정도에 따라 호산구증의 정도에 차이가 있는데, 3,000/mm3 이상 심한 호산구증은 회충증, 구충증, 분선충증, 선모충증, 사상충증, 간흡충증, 폐흡충증, 간질증, 주혈흡충증 등에서 나타날 수 있다[12]. 기생충 감별에 도움이 되는 이학적 소견으로 피부증상(회선사상충증, 피부이행증), 객혈(폐흡충증), 복부압통(유극악구충증, 고래회충증, 간흡충), 림프부종(사상충) 등이 있다[13,14].
신종감염병의 전세계적인 유행과 지속적인 여행자의 증가, 기후변화 등으로 해외유입 감염병 특히 열대성질환에 대한 관심과 중요성이 증가하고 있다. 이러한 열대성질환이 여행자를 통해서 유입될 경우 2014년 일본의 뎅기열 유행, 2015년 우리나라의 MERS 유행, 2016년 진행중인 브라질의 지카열 유행과 같이 사회적으로 큰 문제가 될 수 있어 조기에 정확한 진단을 내리고 확산 방지를 위한 적절한 대응이 필요하다. 조기진단을 위해서는 세계 여러 곳에서 유행하는 감염병에 대한 최신 정보를 가지고 있어야 하고, 환자가 방문했던 지역, 증상과 이학적 소견 등을 통해서 감염 가능성이 있는 질환들을 생각하고 진단에 필요한 검사를 의뢰해야 한다.
여행관련 질환을 대하는데 있어 어려운 점은 무엇보다도 생소하다는 점이다. 여행자 설사 같이 비교적 흔한 질병도 있지만 웨스트나일열, 뎅기열 등은 국내에서 발생하지 않는 질환이므로 의료진의 경험이나 지식이 제한적일 수 밖에 없다. 또한 해외유입 감염병은 그 질병이 발생하는 지역이나 계절 등 유행양상이 변하는 경우가 많기 때문에 최신 정보가 신속하고 정확한 진단에 있어 중요하다. 본 논문에서는 여행지역과 잠복기에 따라서 감별해야 할 질환들을 체계적으로 정리하고 있으며 무엇보다도 지카바이러스 감염, 치쿤구니야열 등 최근 문제가 되고 있는 질병 등도 포함하고 있어서 현장의 의료진에게 실질적인 도움을 줄 수 있을 것으로 생각된다. 또한 여행관련 질환에 접근하기 위해서는 무엇보다도 여행력을 확인하는 것이 그 출발이 될 수 있다. 특징적인 증상을 보이는 여행관련 질환도 있지만 발열, 발진 등 비특이적인 경우도 많으므로 환자 문진 과정에서 여행력을 확인하는 것을 진료의 기본적인 과정으로 하는 게 필요하겠다.
[정리: 편집위원회]
References
1. Fairley JK. General approach to the returned traveler. Centers for Disease Control and Prevention. CDC health information for international travel 2016. New York: Oxford University Press; 2016. p. 496-500.
2. Cho SH, Cho EH. The reported cases of imported infectious disease from 2001 to 2014. Public Health Wkly Rep 2015;8:1128-1138.
3. Kwon KY, Yoon SK. Characteristic of melioidosis and current status of infection in Korea. Public Health Wkly Rep 2012;5:10-12.
4. Park JH, Kwon DH, Yoon SK, Choi WY. The first imported case of West Nile virus disease in Korea. Public Health Wkly Rep 2012;5:823-824.
5. Park JH, Kwon DH, Yoon SK, Lee JK, Park JM. Two imported cases of chikungunya infection in South Korea, 2013. Public Health Wkly Rep 2014;7:167-168.
6. Korea Centers for Disease Control and Prevention. Notice about infection caution according to increasing declarations of Dengue fever [Internet] Cheongju: Korea Centers for Disease Control and Prevention. 2016;cited 2016 May 20. Available from: http://www.cdc.go.kr/CDC/intro/CdcKrIntro0201.jsp?menuIds=HOME001-MNU1154-MNU0005-MNU0011&cid=67242
7. Freedman DO, Weld LH, Kozarsky PE, Fisk T, Robins R, von Sonnenburg F, Keystone JS, Pandey P, Cetron MS. GeoSentinel Surveillance Network. Spectrum of disease and relation to place of exposure among ill returned travelers. N Engl J Med 2006;354:119-130.


8. Leder K, Torresi J, Brownstein JS, Wilson ME, Keystone JS, Barnett E, Schwartz E, Schlagenhauf P, Wilder-Smith A, Castelli F, von Sonnenburg F, Freedman DO, Cheng AC. GeoSentinel Surveillance Network. Travel-associated illness trends and clusters, 2000-2010. Emerg Infect Dis 2013;19:1049-1073.



9. Wilson ME, Weld LH, Boggild A, Keystone JS, Kain KC, von Sonnenburg F, Schwartz E. GeoSentinel Surveillance Network. Fever in returned travelers: results from the GeoSentinel Surveillance Network. Clin Infect Dis 2007;44:1560-1568.


10. Moore TA, Nutnam TB. Eosinophilia in the returning travelers. Infect Dis Clin North Am 1998;12:503-521.

11. Van den Ende J, van Gompel A, van den Enden E. Hypereosinophilia after a stay in tropical countries. Trop Geogr Med 1994;46:191.
12. Harries AD, Myers B, Bhattacharrya D. Eosinophilia in Caucasians returning from the tropics. Trans R Soc Trop Med Hyg 1986;80:327-328.


13. Klion AD. Eosinophilia. In: Keystone JS, Freedman DO, Kozarsky PE, Connor BA, Nothdurft HD, editor. Travel medicine. 3rd ed. Philadelphia: Elsevier; 2013. p. 501-509.
14. Chin BS. Travel medicine. Korean Society for Infectious Diseases. Infectious diseases. Paju: Koonja; 2014. p. 1377-1387.
- TOOLS
-
METRICS

-
- 0 Crossref
- Scopus
- 2,182 View
- 25 Download
-
Related articles in
J Korean Med Assoc -
Clinical presentation, diagnosis, and treatment of sleep disorders in adolescents2023 April;66(4)
Direction of diagnosis and treatment improvement in colorectal cancer2022 September;65(9)
Diagnosis of varicose veins2022 April;65(4)
Epidemiology and diagnosis of inflammatory bowel diseases2021 September;64(9)
Current status of inflammatory bowel diseases in Korea2021 September;64(9)