|
 |
- Search
| J Korean Med Assoc > Volume 64(3); 2021 > Article |
|
Abstract
Advanced age is a well-known risk factor for spinal surgery-related complications. Decisions on spine surgery in the elderly are difficult due to higher morbidity and mortality than in younger age groups. In addition, spine surgery is a kind of ‘functional surgery’ which does not directly affect the survival of patients. In recent years, individualized risk stratification has gained ground over simple chronological age-based assessment. In the elderly, frailty is one of the strongest factors which affect surgical outcomes for both cervical and thoracolumbar spine surgery, regardless of the surgical technique used. Spine surgery in the elderly have worse surgical outcomes in terms of duration of hospital stay, degree of functional recovery, and complication, readmission, and mortality rates. However, the benefit of spine surgery even in the very-elderly is substantial. In conclusion, surgical decisions should be made based on both personalized risk assessment and benefits of surgery. Recent advanced surgical techniques such as minimally invasive surgical techniques and robotics assistance are likely to be helpful in minimizing surgical complications. Therefore, advanced age in itself should not be considered as a contraindication for spine surgery.
노화에 따라 척추의 퇴행성 변화 축적, 외상에 대한 취약성 증가, 종양성 병변의 빈도 증가 등의 이유로 척추질환의 빈도가 높아지고 이에 따라 젊은 나이에 비하여 수술적 치료가 필요한 경우를 흔하게 겪게 된다[1]. 고령층에서의 수술적 치료는 저연령에 비하여 치료과정에서 발생하는 합병증의 빈도와 경중에서 열등한 결과가 예상된다. 일반적인 척추수술은 시행 여부 자체가 생명유지에 직접적인 상관이 없으며 통증의 호전과 손상된 기능의 회복을 위해서 시행하게 되는 경우가 대부분으로 일종의 기능적 수술의 성격을 띈다. 따라서 환자뿐만 아니라 의사의 입장에서도 노인들의 척추수술에 대해서는 시행 여부를 고민하는 경우가 많다. 수술은 항상 그 결과로 얻을 수 있는 이득과 수술 과정 중에 발생 가능한 위험성을 비교하여 위험성보다는 이득이 크다고 판단될 때 실행을 결정하게 된다. 더욱이 이는 일반적인 경우보다 위험성의 가능성이 높은 노인의 경우에서 더욱 신중한 결정을 요한다. 노령화 시대에 진입하여 전체 인구 대비 노인 인구의 비율이 높아졌으며, 전반적인 의학의 발전으로 노인들의 건강상태가 향상되어 가고 있다. 이에 따라 10년전까지 생각해오던 노인의 기준에 대한 사회적인 통념이 달라져 가고 있으며 노인을 대상으로 하는 척추수술 또한 증가하고 있다. 다만, 노령층에서 시행하는 척추수술의 위험성과 이득에 대한 데이터 정리가 부족하여 이를 일선의 의사들이 환자나 보호자들과 상의하여 제공하기 위한 자료가 체계화되어 있지 않다. 기존에 발표되었던 여러 논문에서 노인의 기준은 60세 이상에서 80세 이상으로 다양하게 보고되었으며 이에 대한 일관된 기준이 정립되어 있지 않고 10년 전의 70세가 현재의 70세와는 동일하지 않다는 의견도 보이므로 사회문화적 배경까지 고려하여 노인의 정의를 이해하려는 노력이 필요하다. 이 논문에서는 기존 연구결과 분석을 통하여 노인 척추수술에 대한 수술결과와 합병증의 실체에 대하여 돌아볼 수 있는 기회를 제공하고자 한다.
노쇠(frailty)는 외부의 자극에 대처하는 항상성의 저하로 스트레스에 취약성을 보여 다양한 질병에 이환될 가능성이 높아지는 상태로, 이는 대개 노화(aging)의 결과로 나타나서 연령 증가에 따른 유병률이 올라가지만 반드시 모든 노인에서 나타나는 것은 아니다[2]. 일반적인 사회에서의 노쇠 유병률은 10% 내외로 알려져 있으나 수술적 치료를 시행하는 대상에서는 42-50%까지의 높은 유병률을 보이기도 하며, 척추수술의 결과를 예측하는데 있어 중요한 인자로 알려져 있다[3]. 생물학적 나이는 척추수술의 예후를 결정하는데 있어 중요한 역할을 하는 것은 분명하지만 이 고전적인 위험인자가 가진 제한점 또한 분명하다. 이를 보완하여 ASA (American Society of Anesthesiologists) 점수나 Charlson comorbidity index가 사용되어 척추수술의 위험도를 파악하는데 사용되어 왔다[4]. 그러나, 검사자 간 신뢰도가 낮으며 심각도가 다른 두 개 이상의 전신질환을 가진 경우 적용이 애매하다는 제한점이 있다[5]. 이에 노쇠를 직접적으로 측정하는 다양한 방법들이 여러 척추수술 관련 연구에서 사용되어 왔으며 Modified frailty index (mFI), Adult Spinal Deformity Frailty Index (ASD-FI), Cervical Deformity Frailty Index (CD-FI) 등이 대표적이다. 많은 선행연구에서 노쇠는 척추수술 이후 기능적 회복, 건강 관련 삶의 질, 재수술, 주요 합병증의 발생, 재원기간 연장, 퇴원, 재입원, 수술 후 사망과 연관된 주요한 예측인자로 작용함을 보여주었다[6-9]. 따라서 수술 이전에 노쇠 관련 인자를 측정하여 이에 따른 위험성을 사전 분석하고 그 결과를 환자 본인과 가족들에게 알려 수술의 시행 결정에 도움을 주도록 해야 한다.
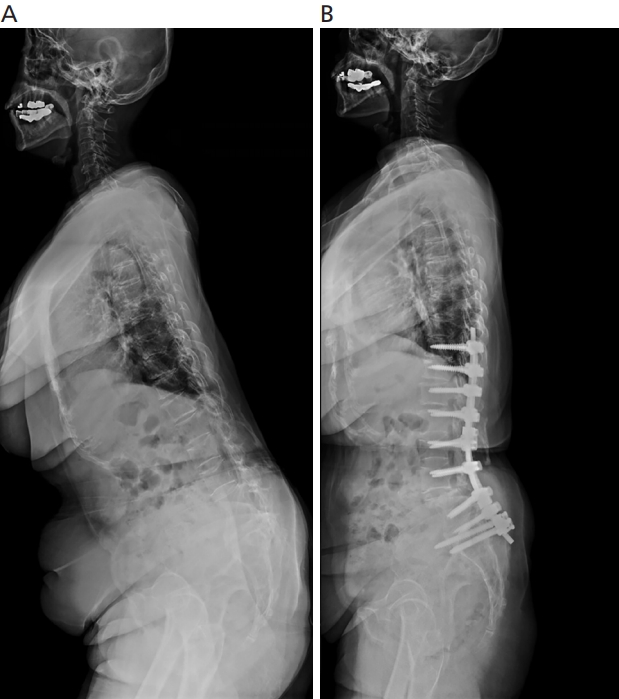
수술 전 기존에 가지고 있던 내과적 질환과 저하된 신체능력을 제대로 파악하는 것은 합병증 예방에 있어 무엇보다도 중요하다. 미국심장병학회(American College of Cardiology)의 권고에 따르면 척추수술은 심장 관련 사망과 심근경색 발생이 1-5%로 예상되는 중간등급의 위험으로 분류된다[10]. 예외적으로 내시경수술은 심장 관련 합병증 발생 가능성 1% 이하의 낮은 위험도로 분류된다. 따라서, 일반적인 수술 전에 심장질환의 병력이 없거나 적절한 활동역량을 가지고 있다면 정규 심장검사를 시행할 필요는 없으며, 위험성이 가중될 만한 만성신장병, 당뇨 등의 동반질환을 가진 경우에 한정적으로 전문가의 조언을 구하여 들을 필요가 있다[11]. 이와 더불어 호흡계 합병증은 수술 이후에 사망을 유발할 수 있는 가장 흔한 주요한 문제로 70세 이상의 환자에서는 기존 폐질환을 가지고 있지 않았다 하더라도 40% 정도에서는 호흡기 계통의 기능적 이상을 경험할 가능성이 높다고 보고되었다[12]. 또한 노인의 척추수술 이후 결과는 수술 전 영양상태와 밀접한 결과를 보였는데 부적합한 영양상태는 수술 부위 감염, 상처벌어짐, 내과적 문제를 포함한 술 후 합병증의 발생과 연관되므로 수술 전에 이러한 상태를 미리 파악하고 응급수술이 아니라면 필요한 부분을 충분히 교정한 이후에 수술을 진행하는 것이 필요하다[13,14]. 그리고 골다공증은 노령층에서 골다공증성 골절을 유발하여 이로 인한 척추변형을 발생시킬 수 있을 뿐 아니라 유합술 이후 기계적 실패를 유발할 수 있는 중요한 위험인자이다. Chin 등[15]은 국내의 한 병원에서 척추수술을 위해 입원한 1,321명의 환자를 대상으로 골밀도 결과를 분석할 결과, 50세 이상의 환자들의 46.4%는 골감소증, 31.1%가 골다공증으로 진단되었음을 확인하였다. 또한 70대와 80대 이상의 여성 환자들에서는 골다공증의 유병률이 각각 72.2%, 96.6%로 매우 높음을 확인할 수 있었다. 그러므로 노인의 경우, 특히 여성에서는 골다공증의 기본 검사인 에너지방사선흡수계측법(dual energy X-ray absorptiometry)과 더불어 골표지자 검사를 이용하여 정확한 뼈의 상태를 파악하고 필요한 경우, 골다공증 제재를 사용하여 상태 개선을 이루어 낸 다음 수술을 진행하는 것이 필요하다. 골감소증이나 골다공증이 충분히 내과적으로 극복되지 않은 상태에서 유합술을 시도하는 경우에는 이에 대한 문제점을 기계적으로 극복하기 위한 수술적 방법을 시도할 수 있다. 예를 들어, 나사 삽입 이전에 탭핑을 적게하여(undertapping) 척추경 나사의 삽입 토크(insertional torque)와 뽑힘 강도 (pullout strength)를 높일 수 있고 나사의 길이와 방향을 조절하여 양피질 나사(bicortical screw)를 적절하게 활용할 수 있다. 또한 시멘트를 척추경 나사 주변에 주입하여 고정력을 강화하면 뽐힘 강도가 149%까지 상승하는 것으로 알려져 있다[16] (Figure 1).
일반적으로 노인에서의 경추수술 관련 합병증은 젊은 연령층에 비하여 합병증의 빈도가 높게 보고되어 왔다. 이를 합병증의 흔한 빈도 순으로 정리하였을 때, 1,519명의 경추감압술과 1,273명의 경추고정술을 시행 받은 65세 이상의 환자를 대상으로 한 연구에서 호흡 계통 합병증(12.1% 대 14.6%), 소변 저류(8.2% 대 9.1%), 섬망(5.3%대 6.0%), 오심·구토(2.8% 대 3.1%) 순으로 흔하게 발생하였다[17]. 이외의 다른 합병증은 모두 1.5% 이내로 발생하였고 고령의 환자일수록 호흡기계 합병증의 위험성이 높았다. Bernstein 등[18]은 경추수술을 받은 65세 이상의 환자 1,786명을 분석하여 9.8% 환자에서 최소한 한 개 이상의 합병증이나 사망이 발생하였음을 보고하였다. 75세 이상의 환자 그룹에서는 60대 환자에 비해 단순 감압술의 비율이 높았음에도 합병증과 사망률의 발생률이 더 높아서 노인 가운데에서도 초고령층의 위험성이 더욱 높음을 확인할 수 있었다.
노쇠의 정도는 경추수술에서 수술 관련 위험성을 계층화하여 분류할 수 있는 독립적인 인자로 작용한다. Shin 등[19]의 연구에서는 경추전방유합술과 경추후방유합술을 시행한 환자 모두에서 mFI는 생명을 위협할 수 있는 Clavien-Dindo 4등급 합병증과의 유의미한 상관관계를 보여주었다.
경추압박성척수병증 수술의 경우, 70세 이상의 노령 환자에서는 70세 이하에 비하여 Japanese Orthopedic Association score (JOA 점수)의 회복이 낮아 감압 수술로 인한 치료효과가 떨어지고 합병증이 발생빈도가 높았다[20]. Isogai 등[21]도 80세 이상의 초고령 환자와 상대적으로 젊은 고령 환자들의 경추압박성척수병증의 수술결과를 비교하여 JOA 점수 회복이 열등하다는 앞선 연구와 유사한 결과를 보고하였다. 또한 Jalai 등[22]은 54,416명의 경추압박성척수병증 수술 환자를 분석한 국가 데이터에서 65세 이상의 환자에서 높은 사망률, 수술 관련 합병증, 입원기간 및 비용증가와 같은 문제를 보였음을 보고하였다. 그럼에도 불구하고 저자들은 고령의 환자에서도 확실히 치료로 인한 이득을 얻을 수 있고 젊은 층에 비해서는 위험도가 다소 높다 하더라도 비교적 안전한 방법이므로 여전히 보존적 치료보다는 수술을 시행하도록 권유하였다.
흉요추수술에 있어서도 고령의 나이는 위험성을 높이는 인자로 작용하여 Saleh 등[23]은 2,320명의 80세 이상 요추부수술 환자들의 결과를 분석하여 16.34%(379명)에서는 적어도 하나 이상의 합병증을 경험하였음을 보고하였다. 그 중 6.39%는 30일 이내에 재입원해야 했고 수술기간의 연장, 고정술 시행 여부가 합병증의 발생과 밀접하게 연관되어 있었다. 퇴행성 척추전방전위증으로 척추경 나사를 이용한 후외측 후방 유합술을 시행한 75세 이상의 환자 53명을 분석한 연구에서는 비교적 양호한 수술결과를 발표하였다. 그중 67.9%는 단일분절수술을 받았고 수술시간이 평균 79.4 13분으로 짧았던 것이 호전적인 결과에 영향을 주었을 것으로 판단되나 12명의 환자에서 내과적 합병증을 경험하는 등 합병증의 빈도는 일반적 환자군의 수술보다 높았다[24]. 또, Puvanesarajah 등[25]은 65세 이상의 노인을 대상으로 1-2마디 요추유합술을 시행한 52,567 사례를 분석하여 30일, 60일, 1년 재입원율을 조사하여 2.9%, 5.3%, 12.5%로 나타남을 확인하였다. 수술 부위 감염과 상처 합병증이 재입원을 필요하게 하는 가장 흔한 수술 관련 원인이었다. Akins 등[26]은 14,939명의 척추수술 이후 30일 재입원 빈도를 조사하였을 때 전체적인 재입원율이 5.5%였음에 비해 70대, 80대, 90대 이상은 7.97%, 8.97%, 11.11%로 높은 수치를 보였다. 그러나 다변수 분석을 통하여 재입원의 위험인자를 조사하였을 때 수술시간과 입원기간의 연장, 수술 합병증의 발생 등이 통계학적 의미를 보였던 반면 나이는 직접적인 연관관계를 보이지 않았다. 이러한 내용을 종합하여 볼 때, 흉요추부 척추수술을 시행함에 있어 수술의 종류, 소요시간, 출혈량 등의 변수로 결과가 일관성을 보이지 않았으나 대체적으로 고령에서의 합병증 발생은 일반적인 경우에 비해서 빈도가 높았음을 확인할 수 있었다. 또한 전방 경유나 후방 경유와 같은 고정술의 방법에 상관없이 수술 이후 합병증 발생에 노쇠가 중요한 역할을 한다고 보고되었다[27].
노인에서의 척추수술을 고려할 때 시행 여부 및 세부계획을 결정하는데 있어 중요한 기준 중 하나는 환자의 예상 수명일 것이다. 국내의 한 연구에서 요추협착증으로 수술을 받은 1,015명의 환자를 국민건강보험의 사망데이터를 연계 분석하여 흥미로운 결과를 보고하였는데 척추수술을 받고 난 이후의 10년 생존율은 94%로 확인되었다[28]. 이를 연령대별로 분류하였을 때 고령화에 따라 생존율이 감소하여 71-85세 환자들의 10년 생존율은 83.8%(77.7-89.9)였으나 이 또한 통계청의 성별 보정 동일 연령 인구와 비교하여 훨씬 높은 수치였다. 그러므로 단순히 나이로 수술 여부를 결정하기보다는 노쇠, 동반질환 여부, 근육감소증 등과 같은 기존에 알려진 개별적인 위험요소를 확인하여 판단에 참고하는 과정이 필요할 것이다.
성인 척추변형은 직립자세의 불균형으로 인하여 통증과 기능적인 제한을 유발하는 복합 질환으로 60세 이상의 성인에서는 유병률이 68%까지 보고되어 왔다[29,30]. 체계적 문헌고찰을 통하여 22개의 노인 척추변형 수술의 결과를 분석한 결과, 수술을 통한 통증 척도인 visual analogous scale (VAS) 점수와 요통기능장애지표(Oswestry disability index, ODI)의 호전은 통계학적 의미를 보였으며 808명의 환자를 대상으로 73.1%의 환자가 설문조사를 통하여 만족스러운 결과를 보고하였다[31] (Figure 2). 합병증은 문헌마다 일관성을 보이지 않아 정확한 분류는 어려웠지만 815명의 환자 가운데 311명(38%)에서 발생하였고, 수술적 치료의 결정에 영향을 줄 수 있는 내과적, 신경학적 합병증의 가능성은 3.7-5.5%로 알려져 있다. 또 659명의 환자에서 사망은 5건에서 확인되어 1% 이하의 사망률이 확인되었다. 다른 노쇠 인자들과 별개로 ASD-FI는 성인 척추변형 수술에 따른 위험성을 평가하기 위해 특수하게 고안되었다. 이 수치는 수술 부위 감염을 포함한 수술 관련 합병증, 재원기간, 재수술, 근위 분절 후만증의 발생을 예측하는 의미 있는 인자로 알려져 있다[32].
80세 이상 초고령에서 시행하는 척추수술에 대한 결과는 일반적으로 더욱 높은 합병증과 연관되어 있는 경우가 많았다. 일본에서 시행한 35개 다기관연구에서 80세 이상에서 시행한 척추수술 262례를 분석한 결과, 29%에서 합병증이 발생하였으며 그 중 33례인 13%는 주요 합병증에 해당하였으며 85세 이상의 고령과 수술 중 500 g 이상의 출혈은 수술 관련 합병증의 발생과 연관되어 있었다[33]. 또한 Kobayashi 등[34]은 90세 이상 척추수술 환자들의 수술결과를 분석하였고 전체 35명 가운데 61%가 보행상태의 호전을 보인 반면, 23%인 8명에서 뇌경색, 관상동맥질환, 폐색전증 등의 주요 합병증을 겪었다고 보고 하였다. 주요 합병증의 발생 여부는 수술시간, 출혈량, 고정술 유무 등의 수술 자체와 관련된 위험성과 주된 연관관계를 보여주었다.
그러나 초고령에서도 척추수술을 시행하고 얻을 수 있는 이득은 확인되고 있다. Nie 등[35]은 80세 이상에서 단일 분절 추간판탈출증으로 수술을 받은 초고령 환자 45명을 40-60세 환자 434명에 비교하였을 때, 두 그룹 모두에서 VAS와 ODI 점수가 효과적으로 호전되었음을 확인하였다. 또한 초고령 환자 중 다수인 39명(86.7%)에서 결과에 대한 양호한 만족도를 표현하였으며 이 결과는 40-60세 그룹에 비하여 유의한 차이를 보이지 않았다. 또한 Gerhardt 등[36]은 244명의 80세 이상 환자를 대상으로 요추감압술을 진행하면서 수술 이후 신경학적 상태가 나빠진 경우는 없었으며 17명(7%)의 환자에서 내과적 합병증을 경험하였으나 대부분은 회복되었고 2명(0.8%)에서만 사망을 경험하였다고 보고하였다. 따라서 허용될 수 있는 수준의 합병증 빈도와 만족스러운 수술 후 결과를 고려할 때 80-90대 환자들도 요추감압술로 이익을 얻을 수 있다고 결론지었다.
국내의 한 연구에서는 80세 이상에서 요추부수술을 받은 환자들을 대상으로 수술 후 기대여명을 확인하였다. 2011년에서 2016년까지 수술을 받고 2019년말까지 조사하여 29명(17.9%)의 환자가 사망하여 일반적인 경우보다 높은 사망률을 보였다. 이 연구에서 노쇠의 인자로 측정한 mFI는 1년 생존율과는 연관성을 보이지 않았지만 3개월 단기 생존율에는 영향을 주었다[37]. 따라서 수술 이후에 단기 사망률을 예측하기 위해 모두가 동일한 초고령의 생물학적 나이를 적용하기보다는 개별적인 노쇠의 정도를 파악하는 것이 권유된다.
최소침습수술의 목적은 주변 조직 손상을 최소화하여 수술 후 빠른 회복을 도모하는 것이다[39]. 이는 수술 관련 합병증과 수술 후 지속되는 기능저하가 심각한 문제를 야기할 수 있는 노령층에서 더욱 의미 있는 결과를 유발할 수 있다[40]. 특히 수술시간의 연장과 출혈량 증가로 노인에서의 수술 후 합병증 증가와 연관되어 있던 척추유합술의 경우 이러한 효과는 두드러지게 나타난다. Rodgers 등[41]은 80세 이상의 미세 침습 측방 요추체 유합술을 받은 환자 40명을 비슷한 연령대의 고식적 방법의 후방 요추체 유합술을 시행한 환자와 비교하여 합병증 발생, 수혈, 재원기간을 줄일 수 있는 의미 있는 효과를 발견하였다. 또한, Rosen 등[42]은 전향적 연구로 75세 이상의 환자 50명을 대상으로 최소침습감압술을 시행한 결과, VAS, ODI, SF-36의 유의미한 호전을 얻을 수 있었으며 주요 합병증이나 사망은 발생하지 않았다고 보고하였다. 이와 같이 세부적인 유합방법의 차이에 관계 없이 노인에서의 척추유합술은 감압으로 인한 효과는 적절히 획득하면서 합병증을 줄일 수 있었음이 보고되었다[43-46].
내시경 수술은 적응증이 그동안 추간판탈출증의 제거에 국한되었다가 척추관협착증의 감압으로 범위가 확장되면서 좋은 결과들이 보고되고 있다. Kim 등[47]은 53명의 70세 이상 노인 환자에서 내시경을 이용한 추간판 절제술이나 감압술을 시행하여 디스크 재발이나 수술 부위 혈종 등의 합병증을 겪은 6명을 제외하고 양호한 수술결과를 얻었다고 보고하였다. 최근 내시경을 이용한 척추유합술의 결과들이 보고되고 있어 향후 더욱 향상된 임상결과들을 기대할 수 있을 것으로 보인다[48,49].
로봇을 이용한 척추수술은 이러한 최소침습수술의 의미를 극대화시키는 방법으로 피부에서부터 접근하고자 하는 위치를 파악할 수 있어 절개 및 근육 손상을 줄일 수 있어 수술 부위 통증을 더욱 감소시킬 있다[50]. 실제적인 예시로는 사측방요추체유합술을 시행하고 측방 위치에서 복와 위치로 자세 변경을 하지 않고도 경피적 척추경 나사 고정을 할 수 있는 등의 수술 중간에 부가적으로 필요한 체위변경 시간을 줄 일 수 있어 전체적인 수술시간, 출혈량을 줄일 수 있는 장점이 있다.
미국에서는 노인들이 척추수술 후 발생하는 마약성 진통제 관련 부작용이 13.9%(24,642/177,432)로 상대적으로 흔하게 발생함이 보고되었다[51]. 따라서, 최소침습수술을 통하여 노인에 있어서는 통증으로 인한 기능적 회복 자체도 문제가 될 수 있지만 약물부작용을 줄여 회복과정에서 겪을 수 있는 합병증의 가능성을 최소화시킬 수 있다. 또한 고령에서 최소침습수술을 시행하는 경우 2-3시간 이내에 척추수술이 마무리될 수 있다면 통상적인 전신마취보다는 국소마취나 척추마취를 시행하는 것이 동일하거나 우월한 결과를 얻을 수 있는 방법으로 고려될 수 있다[52,53]. 다만, 이때는 호흡의 안정성 유지, 수술시간이 예상보다 길어지는 등의 문제에만 주의할 필요가 있다. 마지막으로 앞서 많은 근거들을 통하여 노쇠의 인자 및 동반질환의 조절이 척추수술의 합병증을 감소시키는데 가장 중요한 인자로 작용함을 확인하였다. 그러므로 필요한 경우에는 노년내과와 같이 노령층의 치료에 전문화된 인력과 공동진료하는 것이 합병증의 발생을 줄이고 재원기간을 최소화하며 환자들의 기능회복에 도움을 줄 것이다[54].
References
1. Brallier JW, Deiner S. The elderly spine surgery patient: preand intraoperative management of drug therapy. Drugs Aging 2015;32:601-609.


3. Makary MA, Segev DL, Pronovost PJ, Syin D, Bandeen-Roche K, Patel P, Takenaga R, Devgan L, Holzmueller CG, Tian J, Fried LP. Frailty as a predictor of surgical outcomes in older patients. J Am Coll Surg 2010;210:901-908.


4. Umekawa M, Takai K, Taniguchi M. Complications of spine surgery in elderly japanese patients: implications for future of world population aging. Neurospine 2019;16:780-788.



5. Tan JY, Kaliya-Perumal AK, Oh JY. Is spinal surgery safe for elderly patients aged 80 and above? Predictors of mortality and morbidity in an Asian population Neurospine 2019;16:764-769.



6. Flexman AM, Charest-Morin R, Stobart L, Street J, Ryerson CJ. Frailty and postoperative outcomes in patients undergoing surgery for degenerative spine disease. Spine J 2016;16:1315-1323.


7. Kim JY, Park IS, Kang DH, Lee YS, Kim KT, Hong SJ. Prediction of risk factors after spine surgery in patients aged >75 years using the modified Frailty Index. J Korean Neurosurg Soc 2020;63:827-833.



8. Ali R, Schwalb JM, Nerenz DR, Antoine HJ, Rubinfeld I. Use of the modified frailty index to predict 30-day morbidity and mortality from spine surgery. J Neurosurg Spine 2016;25:537-541.


9. Hannah TC, Neifert SN, Caridi JM, Martini ML, Lamb C, Rothrock RJ, Yuk FJ, Gilligan J, Genadry L, Gal JS. Utility of the Hospital Frailty Risk Score for predicting adverse outcomes in degenerative spine surgery cohorts. Neurosurgery 2020;87:1223-1230.


10. Fleisher LA, Beckman JA, Brown KA, Calkins H, Chaikof E, Fleischmann KE, Freeman WK, Froehlich JB, Kasper EK, Kersten JR, Riegel B, Robb JF, Smith SC Jr, Jacobs AK, Adams CD, Anderson JL, Antman EM, Buller CE, Creager MA, Ettinger SM, Faxon DP, Fuster V, Halperin JL, Hiratzka LF, Hunt SA, Lytle BW, Nishimura R, Ornato JP, Page RL, Tarkington LG, Yancy CW; American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing committee to revise the 2002 guidelines on perioperative cardiovascular evaluation for noncardiac surgery); American Society of Echocardiography; American Society of Nuclear Cardiology; Heart Rhythm Society; Society of Cardiovascular Anesthesiologists; Society for Cardiovascular Angiography and Interventions; Society for Vascular Medicine and Biology; Society for Vascular Surgery. ACC/AHA 2007 guidelines on perioperative cardiovascular evaluation and care for noncardiac surgery: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 2002 Guidelines on Perioperative Cardiovascular Evaluation for Noncardiac Surgery): developed in collaboration with the American Society of Echocardiography, American Society of Nuclear Cardiology, Heart Rhythm Society, Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, Society for Vascular Medicine and Biology, and Society for Vascular Surgery. Circulation 2007;116:e418-e499.

11. Casper DS, Rihn JA. Preoperative risk stratification: who needs medical consultation? Spine (Phila Pa 1976) 2020;45:860-861.

12. Baron EM, Albert TJ. Medical complications of surgical treatment of adult spinal deformity and how to avoid them. Spine (Phila Pa 1976) 2006;31((19 Suppl):S106-S118.


13. Kang T, Park SY, Lee JS, Lee SH, Park JH, Suh SW. Predicting postoperative complications in patients undergoing lumbar spinal fusion by using the modified five-item frailty index and nutritional status. Bone Joint J 2020;102-B:1717-1722.


14. Puvanesarajah V, Jain A, Kebaish K, Shaffrey CI, Sciubba DM, De la Garza-Ramos R, Khanna AJ, Hassanzadeh H. Poor nutrition status and lumbar spine fusion surgery in the elderly: readmissions, complications, and mortality. Spine (Phila Pa 1976) 2017;42:979-983.

15. Chin DK, Park JY, Yoon YS, Kuh SU, Jin BH, Kim KS, Cho YE. Prevalence of osteoporosis in patients requiring spine surgery: incidence and significance of osteoporosis in spine disease. Osteoporos Int 2007;18:1219-1224.


16. Pfeifer BA, Krag MH, Johnson C. Repair of failed transpedicle screw fixation: a biomechanical study comparing polymethylmethacrylate, milled bone, and matchstick bone reconstruction. Spine (Phila Pa 1976) 1994;19:350-353.

17. Radcliff K, Ong KL, Lovald S, Lau E, Kurd M. Cervical spine surgery complications and risks in the elderly. Spine (Phila Pa 1976) 2017;42:E347-E354.


18. Bernstein DN, Thirukumaran C, Saleh A, Molinari RW, Mesfin A. Complications and readmission after cervical spine surgery in elderly patients: an analysis of 1786 patients. World Neurosurg 2017;103:859-868.e8.


19. Shin JI, Kothari P, Phan K, Kim JS, Leven D, Lee NJ, Cho SK. Frailty Index as a predictor of adverse postoperative outcomes in patients undergoing cervical spinal fusion. Spine (Phila Pa 1976) 2017;42:304-310.


20. Chen J, Liu Z, Zhong G, Qian L, Li Z, Chen B, Lao L, Han T. Surgical treatment for cervical spondylotic myelopathy in elderly patients: a retrospective study. Clin Neurol Neurosurg 2015;132:47-51.


21. Isogai N, Nagoshi N, Iwanami A, Kono H, Kobayashi Y, Tsuji T, Fujita N, Yagi M, Watanabe K, Kitamura K, Shiono Y, Nakamura M, Matsumoto M, Ishii K, Yamane J. Surgical treatment of cervical spondylotic myelopathy in the elderly: outcomes in patients aged 80 years or older. Spine (Phila Pa 1976) 2018;43:E1430-E1436.

22. Jalai CM, Worley N, Marascalchi BJ, Challier V, Vira S, Yang S, Boniello AJ, Bendo JA, Lafage V, Passias PG. The impact of advanced age on peri-operative outcomes in the surgical treatment of cervical spondylotic myelopathy: a nationwide study between 2001 and 2010. Spine (Phila Pa 1976) 2016;41:E139-E147.


23. Saleh A, Thirukumaran C, Mesfin A, Molinari RW. Complications and readmission after lumbar spine surgery in elderly patients: an analysis of 2,320 patients. Spine J 2017;17:1106-1112.


24. Costa F, Ortolina A, Tomei M, Cardia A, Zekay E, Fornari M. Instrumented fusion surgery in elderly patients (over 75 years old): clinical and radiological results in a series of 53 patients. Eur Spine J 2013;22((Suppl 6):S910-S913.



25. Puvanesarajah V, Nourbakhsh A, Hassanzadeh H, Shimer AL, Shen FH, Singla A. Readmission rates, reasons, and risk factors in elderly patients treated with lumbar fusion for degenerative pathology. Spine (Phila Pa 1976) 2016;41:1933-1938.


26. Akins PT, Harris J, Alvarez JL, Chen Y, Paxton EW, Bernbeck J, Guppy KH. Risk factors associated with 30-day readmissions after instrumented spine surgery in 14,939 patients: 30-day readmissions after instrumented spine surgery. Spine (Phila Pa 1976) 2015;40:1022-1032.


27. Phan K, Kim JS, Lee NJ, Somani S, Di Capua J, Kothari P, Leven D, Cho SK. Frailty is associated with morbidity in adults undergoing elective anterior lumbar interbody fusion (ALIF) surgery. Spine J 2017;17:538-544.


28. Kim HJ, Lee HM, Kim HS, Moon ES, Park JO, Lee KJ, Moon SH. Life expectancy after lumbar spine surgery: one- to eleven-year follow-up of 1015 patients. Spine (Phila Pa 1976) 2008;33:2116-2121.

29. Joshi RS, Haddad AF, Lau D, Ames CP. Artificial intelligence for adult spinal deformity. Neurospine 2019;16:686-694.



30. Schwab F, Dubey A, Gamez L, El Fegoun AB, Hwang K, Pagala M, Farcy JP. Adult scoliosis: prevalence, SF-36, and nutritional parameters in an elderly volunteer population. Spine (Phila Pa 1976) 2005;30:1082-1085.


31. Drazin D, Shirzadi A, Rosner J, Eboli P, Safee M, Baron EM, Liu JC, Acosta FL Jr. Complications and outcomes after spinal deformity surgery in the elderly: review of the existing literature and future directions. Neurosurg Focus 2011;31:E3.

32. Miller EK, Neuman BJ, Jain A, Daniels AH, Ailon T, Sciubba DM, Kebaish KM, Lafage V, Scheer JK, Smith JS, Bess S, Shaffrey CI, Ames CP; International Spine Study Group. An assessment of frailty as a tool for risk stratification in adult spinal deformity surgery. Neurosurg Focus 2017;43:E3.

33. Kobayashi K, Imagama S, Ando K, Ishiguro N, Yamashita M, Eguchi Y, Matsumoto M, Ishii K, Hikata T, Seki S, Terai H, Suzuki A, Tamai K, Aramomi M, Ishikawa T, Kimura A, Inoue H, Inoue G, Miyagi M, Saito W, Yamada K, Hongo M, Nishimura H, Suzuki H, Nakano A, Watanabe K, Chikuda H, Ohya J, Aoki Y, Shimizu M, Futatsugi T, Mukaiyama K, Hasegawa M, Kiyasu K, Iizuka H, Iizuka Y, Kobayashi R, Nishida K, Kakutani K, Nakajima H, Murakami H, Demura S, Kato S, Yoshioka K, Namikawa T, Watanabe K, Nakanishi K, Nakagawa Y, Yoshimoto M, Fujiwara H, Nishida N, Imajo Y, Yamazaki M, Sakane M, Abe T, Fujii K, Kaito T, Furuya T, Orita S, Ohtori S. Complications associated with spine surgery in patients aged 80 years or older: Japan Association of Spine Surgeons with Ambition (JASA) multicenter study. Global Spine J 2017;7:636-641.



34. Kobayashi K, Imagama S, Sato K, Kato F, Kanemura T, Yoshihara H, Sakai Y, Shinjo R, Hachiya Y, Osawa Y, Matsubara Y, Ando K, Nishida Y, Ishiguro N. Postoperative complications associated with spine surgery in patients older than 90 years: a multicenter retrospective study. Global Spine J 2018;8:887-891.



35. Nie H, Jiang D, Ou Y, Quan Z, Bai C, An H. Efficacy and safety of surgery for lumbar disc herniation in patients aged 80 and older. Turk Neurosurg 2011;21:172-176.

36. Gerhardt J, Bette S, Janssen I, Gempt J, Meyer B, Ryang YM. Is eighty the new sixty? Outcomes and complications after lumbar decompression surgery in elderly patients over 80 years of age World Neurosurg 2018;112:e555-e560.


37. Jang HJ, Chin DK, Park JY, Kuh SU, Kim KS, Cho YE, Kim KH. Influence of Frailty on Life Expectancy in Octogenarians After Lumbar Spine Surgery. Neurospine 2021 Jan 23 [Epub]. https://doi.org/10.14245/ns.2040688.344

38. Bouloussa H, Alzakri A, Ghailane S, Vergari C, Mazas S, Vital JM, Coudert P, Gille O. Is it safe to perform lumbar spine surgery on patients over eighty five? Int Orthop 2017;41:2091-2096.


39. Armin SS, Holly LT, Khoo LT. Minimally invasive decompression for lumbar stenosis and disc herniation. Neurosurg Focus 2008;25:E11.

40. Karikari IO, Grossi PM, Nimjee SM, Hardin C, Hodges TR, Hughes BD, Brown CR, Isaacs RE. Minimally invasive lumbar interbody fusion in patients older than 70 years of age: analysis of peri- and postoperative complications. Neurosurgery 2011;68:897-902.


41. Rodgers WB, Gerber EJ, Rodgers JA. Lumbar fusion in octogenarians: the promise of minimally invasive surgery. Spine (Phila Pa 1976) 2010;35((26 Suppl):S355-S360.

42. Rosen DS, O'Toole JE, Eichholz KM, Hrubes M, Huo D, Sandhu FA, Fessler RG. Minimally invasive lumbar spinal decompression in the elderly: outcomes of 50 patients aged 75 years and older. Neurosurgery 2007;60:503-509.

43. Lee P, Fessler RG. Perioperative and postoperative complications of single-level minimally invasive transforaminal lumbar interbody fusion in elderly adults. J Clin Neurosci 2012;19:111-114.


44. Senker W, Meznik C, Mag AA, Berghold A. Perioperative complication rate using minimally invasive lumbar fusion techniques in elderly and obese patients with degenerative lumbar disease. J Spine 2012;1:117.

45. Avila MJ, Walter CM, Baaj AA. Outcomes and complications of minimally invasive surgery of the lumbar spine in the elderly. Cureus 2016;8:e519.



46. Aleem IS, Rampersaud YR. Elderly patients have similar outcomes compared to younger patients after minimally invasive surgery for spinal stenosis. Clin Orthop Relat Res 2014;472:1824-1830.


47. Kim JH, Kim HS, Kapoor A, Adsul N, Kim KJ, Choi SH, Jang JS, Jang IT, Oh SH. Feasibility of full endoscopic spine surgery in patients over the age of 70 years with degenerative lumbar spine disease. Neurospine 2018;15:131-137.



48. Heo DH, Hong YH, Lee DC, Chung HJ, Park CK. Technique of biportal endoscopic transforaminal lumbar interbody fusion. Neurospine 2020;17((Suppl 1):S129-S137.



49. Park MK, Park SA, Son SK, Park WW, Choi SH. Clinical and radiological outcomes of unilateral biportal endoscopic lumbar interbody fusion (ULIF) compared with conventional posterior lumbar interbody fusion (PLIF): 1-year follow-up. Neurosurg Rev 2019;42:753-761.


50. Khan A, Meyers JE, Siasios I, Pollina J. Next-generation robotic spine surgery: first report on feasibility, safety, and learning curve. Oper Neurosurg (Hagerstown) 2019;17:61-69.


51. Jones MR, Brovman EY, Novitch MB, Rao N, Urman RD. Potential opioid-related adverse events following spine surgery in elderly patients. Clin Neurol Neurosurg 2019;186:105550.


52. Li Z, Long H, Huang F, Zhang Y, Xu J, Wang X. Impact of epidural versus general anesthesia on major lumbar surgery in elderly patients. Clin Spine Surg 2019;32:E7-E12.


Peer Reviewers’ Commentary
이 논문은 인구 고령화에 따라 증가하고 있는 노인성 척추질환 환자의 수술적 치료에 대해 정리하여 소개하고 있다. 노인성 척추질환 환자는 골다공증과 근육 감소증의 악화, 심장 및 폐질환의 증가로 인해 척추 수술 후 합병증이 많다. 따라서, 수술을 할 때 수술 전 호흡기 질환, 심혈관질환 등의 내과적 위험요인을 철저히 파악하는 것이 중요함을 강조하고 있다. 또한 노인 환자에서 척추 수술 후 합병증을 최소화하기 위한 내시경과 로봇을 이용하는 최소침습 수술법이 도움이 되며, 마취 방법 및 내과적 치료의 발달은 노인 환자에서 척추 수술의 위험성을 감소시키고 있음을 설명하고 있다. 이 논문은 노인성 척추질환을 진료하는 임상현장에 좋은 정보를 줄 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
Related articles in
J Korean Med Assoc -
Surgical treatment of esophageal cancer2024 February;67(2)
Treatment of Mycobacterium abscessus complex pulmonary disease2024 January;67(1)
Treatment of Mycobacterium avium complex pulmonary disease2024 January;67(1)
Diagnosis and treatment of dysphagia2023 October;66(10)
Intratympanic injection for treatment of inner ear diseases2023 October;66(10)