 |
 |
- Search
| J Korean Med Assoc > Volume 64(1); 2021 > Article |
|
Abstract
Pressure ulcers remain a common health problem, particularly among physically limited or bedridden older adults, and they can cause significant morbidity and mortality. Conservative management is ineffective for stage III or IV pressure ulcers, and surgery to create flap coverage becomes inevitable. Basic surgical principles for the treatment of pressure ulcers include complete excision of the ulcer, surrounding scar, underlying bursa, and soft tissue calcification; radical removal of underlying bone and any heterotropic ossification; padding of bone stumps and filling dead space; resurfacing with large regional pedicled flaps; and grafting the donor site of the flap, if necessary. For effective edge resection, all the flaps should be designed to be as large as possible, placing the suture line away from the area of direct pressure, and the flap design should also not violate adjacent flap territories to preserve all options for coverage if a breakdown or recurrence dictates further reconstruction. There are surgical methods for stage III or IV wide range pressure ulcers: reconstruction surgery using a skin flap, muscle flap, fascia-skin flap, or free flap. The skin graft is not generally recommended as a surgical procedure for stage III or IV pressure ulcers because it cannot provide enough strength to cover the wound. This review presents various surgical treatments of pressure ulcers including muscle, musculocutaneous, perforator-based, and free flap.
욕창은 신체의 돌출된 부위에 지속적이거나 반복적인 압력이 가해져서 발생하는 궤양으로[1], 욕창과 관련한 보건의료 비용은 미국에서만 매년 30억 달러가 넘는 것으로 알려져 개인과 사회에 큰 부담이 되고 있다[2].
욕창의 원인은 압력뿐만 아니라 마찰, 전단, 수분, 영양 및 감염을 포함한 다양한 추가 요인을 포함한다. 특히 척추손상이나 뇌혈관사고 환자, 고령환자는 대개 부동자세, 피부감각 저하가 동반되어 욕창이 발생할 위험성이 더 크다[3,4]. 욕창을 방치할 경우, 만성적인 감염뿐만 아니라, 패혈증 등 대사적인 이상을 불러와 환자의 전신적인 컨디션에도 악화될 수 있다. 욕창의 위험인자는 나이를 포함하여, 적은 체중, 인지장애, 물리적 손상 및 연부조직의 치유를 방해하는 소변 또는 대변실금, 영양실조, 당뇨병, 부종, 저알부민혈증 등이 있다. 따라서 욕창 발생 시, 욕창을 일으키는 위험인자를 최소화하는데 우선 집중하고, 욕창의 크기 및 기저뼈의 침범 여부에 따라 치료를 결정한다. 욕창의 일반적인 호발부위는 크게 천골부, 좌골조면, 대전자부 등이다.
보통 1-2기의 욕창에서는 보존적 드레싱으로 치료를 할 수 있지만, 근육이나 뼈를 침범한 3-4기 이상의 욕창에서는 수술적인 치료가 필요하다[5]. 수술적 치료로 효과적인 변연절제가 무엇보다 중요하며[6], 결손부위 재건을 위해 대부분 둔근(gluteal muscle) 근육이나, 대퇴근막(fascia lata) 장근, 허벅지 뒤쪽 근육을 기반으로 하는 피판(flap)이 주로 사용되고 있고, 그 외에도 다양한 방법의 피판 수술방법이 존재한다[7-9]. 특히 의식이나 감각, 운동저하가 있는 환자에서 재발률이 높아 여러 차례 수술을 받기도 하므로, 수술 전에 이 같은 상황을 고려하여 피판을 디자인해야 한다.
욕창과 같은 만성상처 치료에 있어서, 괴사조직 제거는 상처치유 및 육아조직 형성 촉진 및 세균감염 예방 및 근육 및 뼈의 감염을 방지하기 때문에 욕창치료에서 가장 기본적이고 우선적으로 중요하다[10]. 만성적인 욕창에서 발견되는 죽은 조직은 세균이 자랄 수 있게 하는 좋은 배지이다. 또한 죽은 조직은 이물질로 작용하여 이차로 감염을 발생시킬 수 있다. 괴사조직 제거술에는 다양한 방법(수술적, 자가분해, 효소, 생물학적, 기계적 등)이 있다. 최근에는 식염수를 이용한 기계적인 세척, 초음파 기계를 이용한 방법 등 많은 방법들이 소개되고 있다[11,12].
만성욕창은 일반적으로 궤양의 기저부와 연속적으로 비교적 잘 연결된 낭을 만든다. 괴사조직 제거술 시행전, 메틸렌 블루(methylene blue)를 병변에 바르면, 낭의 가장자리 주변을 보다 쉽게 제거할 수 있다. 낭을 포함하여, 주변의 흉터 조직 및 석회화된 병변 또한 완벽하게 절개해서, 건강한 조직만 남겨두는 것을 원칙으로 한다. 죽은 연부조직 제거 후, 기저부에 남아있는 뼈부분에 대해서도 반드시 평가하고, 필요 시 절골도나 뼈집게를 사용하여 건강한 뼈가 노출될 때까지 제거한다[13]. 튀어나온 뼈를 제거 시, 압력이 가하는 부위에 압력을 줄여주는데도 도움이 된다. 골수염 여부 확인을 위해 조직검사도 필요 시 같이 시행한다.
불완전한 죽은 조직 제거는 피판 실패의 일반적인 원인이기 때문에 성공적인 재건수술을 위하여, 절대 간과해서는 안된다. 죽은 조직 제거 후 생긴 결손부위 및 빈공간을 완벽하게 피판으로 덮기 위해, 크기가 큰 피판이나 심지어 여러 개의 피판이 필요할 수 있더라도, 감염에 영향을 받은 조직은 근본적으로 광범위하게 제거해야 한다.
욕창부위의 죽은 조직이 적절하게 제거되면 결손부위를 피복하기 위해, 재건방법을 선택해야한다. 비교적 작지만 보존적 치료로도 낫지 않는 2, 3 단계 욕창에서 기술적으로 시행하기 용이한 즉각적인 일차 봉합을 시도해 볼 수 있으나, 합병증으로 상처 벌어짐이 빈번히 나타날 수 있어 대부분 피판술을 시행한다[14].
욕창수술에 있어서, 근육 사용에 대한 적응증은 아직 제대로 정의되지 않았다. 근육은 피부나 피하조직보다 허혈성 괴사에 취약하다고 알려져 있다. 때로는 피부는 손상되어 있지 않지만 그 심부에는 괴사된 근육을 발견하게 되는 경우도 있다. 쥐모델 동물실험에서 피부와 뼈사이에 있는 근육은, 증가된 근육 부피로 인해 피부에 닿는 압력의 영향 을 분산시켜서 피부 궤양률을 줄인다는 보고가 있다[19]. 피부이식 및 다른 피판과 비교해서, 근육 또는 근막피부피판의 장점은 빈 공간 및 큰 결손부위를 부피 있는 근육으로 채울 수 있고, 피판에 보다 나은 혈류공급을 할 수 있으며, 또한 근육이 차단벽으로 작용하여 수직으로 감염이 퍼지는 것을 예방하는 역할을 할 수 있어, 특히 골수염이 동반된 욕창환자 상처치유에 도움이 될 수 있다[20]. 많은 연구에서 근육 피판은 피판 디자인에 있어 유연성을 갖고 있어, 피부구성 부분을 필요에 따라 재배치가 가능하다는 장점도 알려져 있다(Figures 1,2).
천골 주변 천공지를 사용하여 들어 올린 근막피판을 이용해서 천골 부위 욕창을 성공적으로 덮은 사례를 1988년 처음으로 보고했다[21]. 이후 Koshima 등[22]에 의해 상둔부동맥 천공지피판을 이용하여 전자 및 좌골 욕창을 덮는데 좋은 결과가 발표되었다.
천공지피판(perforator-based flap)은 근육을 보존할 뿐만 아니라 욕창 재발 시 또 다른 미래의 대비책이 마련된다는 큰 장점이 있다. 또한 기본적으로 피판 디자인 시, 봉합선을 직접적인 압력이 가해지는 부분과 떨어지게 디자인해서 창상의 균열을 줄일 수 있다. Higgins 등[23]의 연구에 의하면 근육을 보존하는 천공지피판을 이용한 욕창재건은 환자의 보행기능의 손실을 예방하며, 수술 후 올 수 있는 통증을 최소화하기 때문에, 보행이 가능하고 감각이 있는 환자에게 적합한 수술방법이다.
천공지에 기저를 둔 피판을 이용한 욕창의 재건은 박리를 최소화하면서, 수술합병증을 줄일 수 있고, 수술 후 회복이 비교적 빠르다. 또한 한두 개의 천공지만으로도 충분히 큰 크기의 피판을 거상할 수 있으며, 천공지를 중심으로 피판의 회전반경을 크게 가지고 갈 수 있으므로 둔부의 어느 부위에서나 재건이 가능하다(Figure 3).
최근 후향적 분석에서 나온 결과에서는, 수술 후 합병증이나 재발률을 비교했을 때, 근육피판술과 천공지피판 사이에 통계적으로 유의한 차이가 없는 것으로 나타났다[24-26]. 따라서 어떤 피판으로 수술할지 결정하는 가장 중요한 요소로는 환자 개인 및 상처의 특성을 고려해야 된다[27-29].
천공지피판 수술 진행 시, 욕창환자에서 수술 전 도플러를 이용하여 천공지 위치를 파악하고, 욕창의 결손부위의 크기와 모양에 따라 피판을 디자인한다. 디자인된 피판의 경계면을 따라 절개를 시행하여, 건강한 천공지를 찾을 때까지 근막과 근육 사이를 전기소작기 등으로 조심스럽게 박리를 진행한다. 이후 혈류가 좋은 확실한 천공지 한두 개만 남기면서, 주변 근육을 완벽하게 분리한다. 피판의 이동에 제한을 주지 않고, 장력에 무리가 안가는 상태에서 피판을 거상한다. 거상된 피판을 결손부위로 회전 및 이동시킨 다음 고관절을 굴곡시켜, 피판이 충분히 이동됨을 확인한 후 배액관을 천공지로부터 충분히 거리를 두어 손상받지 않도록 주의하면서 삽입하고 일차 봉합을 한다. 수술을 진행하는 과정에서 천공지 주변 박리가 피판의 생존에 문제를 일으킬 거라 예상되는 경우이거나, 천공지피판을 시행하기에 기술적으로 어려울 경우, 근피판의 형태로 재건을 시행할 수도 있다.
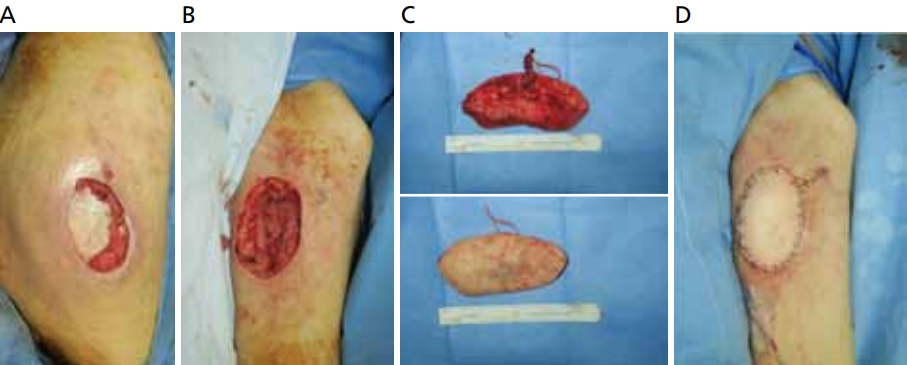
자주 시행되지는 않으나, 다른 피판을 사용하기 힘든 경우이거나, 욕창의 죽은 조직에 대하여 변연절제술 시행 시 건강한 천공지를 수혜부 혈관으로 발견할 경우, 욕창의 재건술 치료 중 하나로 유리피판(free flap)을 시행할 수 있다[30-34]. 이전 관련 연구에서도 유리피판술로 시행된 욕창재건 사례들이 있다. Hill 등[35]은 대퇴근막장근 및 피부를 포함한 유리피판술로 허리 아래쪽 욕창 재건을 시행하였다. 감각보존은 외측 대퇴부 피부신경을 혈관경에 포함해서 유지하였다. Yamamoto 등[36]도 첫 번째 그리고 세 번째 심부대퇴부 피부가지 혈관을 이용한 가쪽허벅지근막유리피판(anterolateral thigh free flap)을 이용하여 욕창환자에서 성공적으로 재건한 사례를 보고하였다(Figure 4). 좌골에 생긴 욕창 역시 후방 경골동맥을 이용한 내측 발바닥 근막피부피판을 이용하여 재건가능하다. 전신마비 환자에서 발바닥 근막유리감각보존피판을 이용할 경우, 거동이 불편해서 더 이상 필요 없는 발바닥 쪽 감각이 좌골에 가해지는 압력에 대한 감각으로 옮겨지면서 욕창 재발을 줄일 수 있다는 보고가 있다[37].
가장 많이 사용되는 대둔근 근육-피부 또는 근막-피부 피판은 상하대둔혈관경(superior and inferior gluteal pedicle)을 가지고 있어, 혈류가 좋고 충분한 연부조직을 가져올 수 있다는 장점이 있으나, 단점으로는 양측의 대둔근피판으로 가지고 온 경우 양쪽 대둔근 손상에 의해, 추후 보행의 장애를 초래할 수 있다는 것이다[25,26]. 따라서 대둔근피판술은 절골술까지 시행한 깊고 비교적 큰 욕창을 가진 보행 불가능한 환자에서 적합한 방법이라 할 수 있다(Figure 1).
하둔대퇴피판은 하둔동맥의 하행분지에 기저를 둔 피부근막피판으로 후퇴피부신경(posterior femoral cutaneous branch)을 포함하고 있다[9]. 장점으로 혈류 및 감각이 유지되고, 연부조직의 부피 또한 적당하며, 넓은 부위를 덮을 수 있으며, 보행에도 장애를 일으키지 않으나, 혈관신경 박리 시 비교적 복잡한 주변 혈류로 인하여 수술시간이 대둔근 피판술보다 오래 소요될 수 있다. 보행가능한 환자에서 욕창이 깊지 않고, 넓은 부위에 퍼져 있는 경우 적합한 수술이라 할 수 있다.
대전자부 욕창에는 대퇴직근피판(rectus femoris muscle flap), 외측광근판(vastus lateralis muscle flap) 및 대퇴근막장근 근막-피부 피판(tensor fascia lata musculocutaneous flap) 등을 사용할 수 있다[20,25,26]. 대전자부 욕창에서는 상대적으로 천공지피판을 사용하기보다 근피판을 선호하는 경우도 있는데, 이는 상하둔동맥의 사용을 추후 좌골이나 천골부위 욕창 발생 시 사용하기 위해 최대한 아껴두기 위함이다. 대퇴직근근피판은 수술 후 보행에 지장이 있을 수 있으며, 외측광근판은 수술 술기가 상대적으로 어렵고, 근피판 이동의 한계성 등으로 보행장애를 초래할 수 있어, 거의 사용하지 않는다. 대퇴근막장피판은 외측대퇴근동맥에서 분지된 혈관을 포함하고 있어 혈류 및 감각이 좋으며, 혈관경 위치가 골반전면(anterior superior iliac spine)에서 직하방으로 8-10 cm 지점에 비교적 일정하게 위치해 있어 수술의 어려움도 없고, 수술 후 보행의 장애가 없기에 대전자 부위에 욕창이 있는 환자에서 우선적으로 고려하는 수술방법으로 알려져 있다(Figure 2).
욕창 인구는 지속적으로 늘어나고 있고, 이로 인한 사회적 비용 역시 크게 증가하여 부담이 되고 있다. 더 효과적인 예방방법 및 치료전략에 대한 중요성이 부각되고 있다. 현재도 많은 연구가 진행되고, 수많은 치료재료와 수술방법들이 현재도 개발되고 있다. 그 외에도 압력완화, 환자의 영양상태 및 적절한 상처관리를 최적화하는 다각적인 평가뿐만 아니라 필요에 따라 수술적 치료가 필요하다. 일반적으로 욕창의 수술적 치료방법으로 일차적으로 변연절제술부터 시작해서 큰 결손부위 덮기 위해 재건술이 필요한 경우 여러가지 피판술이 시행될 수 있다.
Figure 1.
Photographs of infective pressure ulcer on sacral lesion in 70-year-old female. The large defect area was covered by bilateral superior gluteal musculocutaneous flap. (A) Preoperative view. (B) Massive debridement with ostectomy were performed. (C) Immediate postoperative view. Informed consent was obtained from the participants of the study.
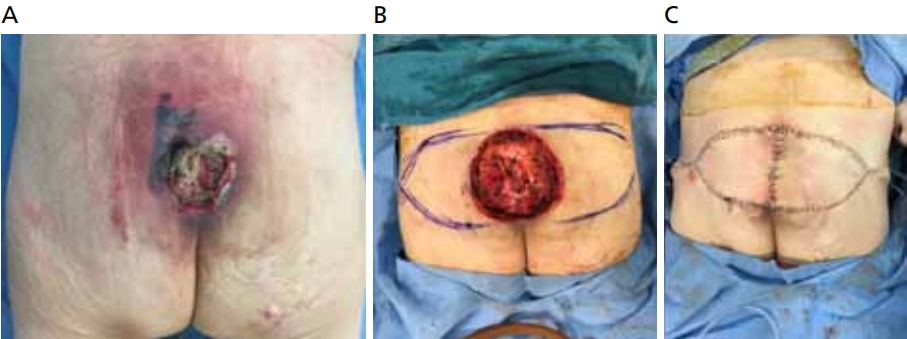
Figure 2.
Photographs of pressure ulcer on left great trochanter area in 70-year-old paraplegic female. The lesion was covered by tensor fascia latae musculocutaneous flap. (A) Preoperative view. (B) After necrotic tissue debridement. (C) Flap elevation. (D) Immediate postoperative view. Informed consent was obtained from the participants of the study.
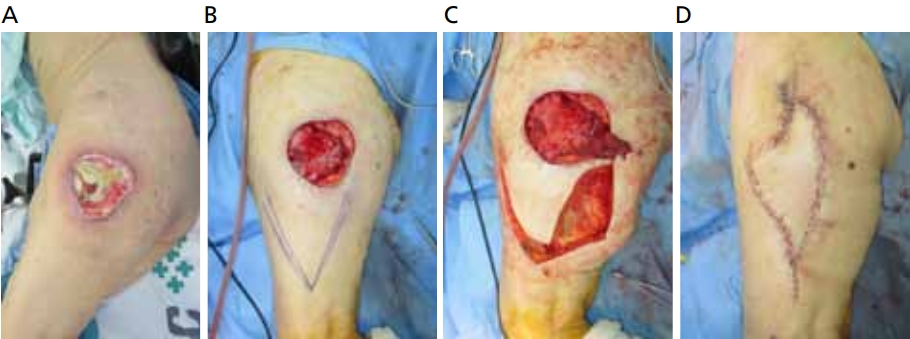
Figure 3.
Photographs of pressure ulcer on ischial lesion in 59-year-old paraplegic male. The defect area was covered by inferior gluteal artery perforator flap. (A) Preoperative view. (B) 8 cm×5 cm right ischial defect after debridement. (C) Appearance of elevated inferior gluteal artery perforator flap. (D) Immediate postoperative view. Informed consent was obtained from the participants of the study.
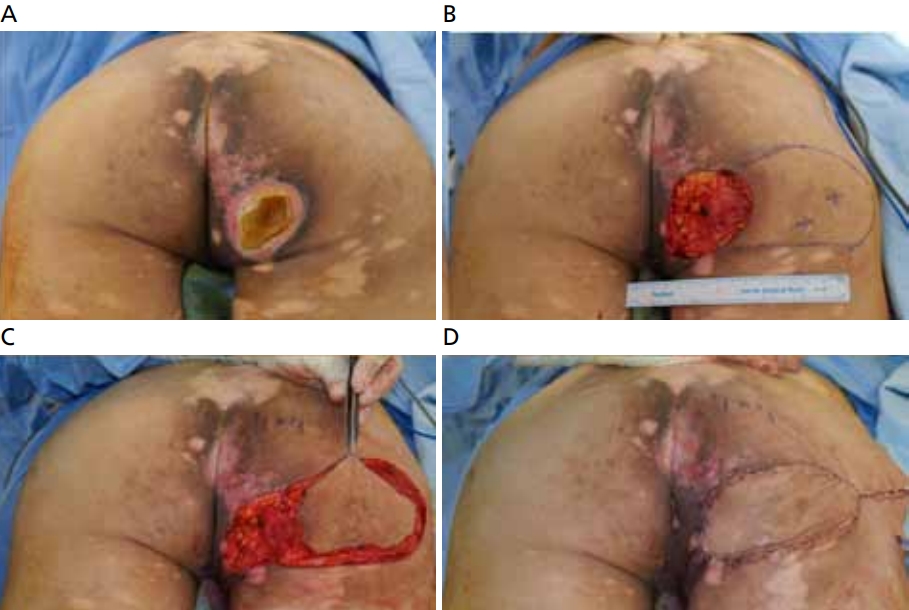
Figure 4.
Photographs of pressure ulcer on great trochanter lesion in 67-year-old male. He was operated by using anterolateral thigh free flap. (A) Preoperative view. (B) After debridement. (C) Photographs of harvested anterolateral thigh free flap. (D) Immediate postoperative view. Informed consent was obtained from the participants of the study.
References
1. Kim JH, Shin HK, Jung GY, Lee DL. A case of acute skin failure misdiagnosed as a pressure ulcer, leading to a legal dispute. Arch Plast Surg 2019;46:75-78.



2. Fogerty MD, Abumrad NN, Nanney L, Arbogast PG, Poulose B, Barbul A. Risk factors for pressure ulcers in acute care hospitals. Wound Repair Regen 2008;16:11-18.


3. Sheerin F, Gillick A, Doyle B. Pressure ulcers and spinal-cord injury: incidence among admissions to the Irish national specialist unit. J Wound Care 2005;14:112-115.


4. Han HH, Ko JG, Rhie JW. Factors for postoperative complications following pressure ulcer operation: stepwise multiple logistic regression analysis. Int Wound J 2017;14:1036-1040.



5. Choi EC, Park ES, Kim YB. The treatment of intractable pressure sores using VAC (vacuum assisted closure). J Korean Wound Manag Soc 2009;5:50-56.
6. Jung HB, Lee YJ. Subeschar culture using a punch instrument in unstageable wounds. Arch Plast Surg 2020;47:228-234.



7. Sinnott CJ, Glickman LT. Limberg flap reconstruction for sacrococcygeal pilonidal sinus disease with and without acute abscess: our experience and a review of the literature. Arch Plast Surg 2019;46:235-240.



8. Gandolfi S, Carloni R, Gilleron M, Bonmarchand A, Auquit-Auckbur I. The flip-flap puzzle flap: another recycling option. Arch Plast Surg 2019;46:176-180.



9. Persichetti P, Tosi D, Femmine PFD, Marangi GF. Subtotal extended thigh flap. Arch Plast Surg 2020;47:106-107.


10. Segreto F, Marangi GF, Nobile C, Alessandri-Bonetti M, Gregorj C, Cerbone V, Gratteri M, Caldaria E, Tirindelli MC, Persichetti P. Use of platelet-rich plasma and modified nanofat grafting in infected ulcers: technical refinements to improve regenerative and antimicrobial potential. Arch Plast Surg 2020;47:217-222.



11. Choi SG, Shin HW, Yoon KC. Preparation of harvested skin using the Versajet Hydrosurgery System in full-thickness skin grafts. Arch Plast Surg 2019;46:603-607.



12. Rodriguez-Quintero JH, Marquez-Gutierrez EA, Morales-Maza J. Application of a paste-type acellular dermal matrix for coverage of chronic ulcerative wounds. Arch Plast Surg 2019;46:285-286.




13. Schiraldi L, Jabbour G, Centofanti P, Giordano S, Abdelnour E, Gonzalez M, Raffoul W, di Summa PG. Deep sternal wound infections: evidence for prevention, treatment, and reconstructive surgery. Arch Plast Surg 2019;46:291-302.



14. Oh SJ. Closure of a full-thickness scalp burn that occurred during hair coloring using a simple skin-stretching method: a case report and review of the literature. Arch Plast Surg 2019;46:167-170.



15. Ku I, Lee GK, Yoon S, Jeong E. A dual padding method for ischial pressure sore reconstruction with an inferior gluteal artery perforator fasciocutaneous flap and a split inferior gluteus maximus muscle flap. Arch Plast Surg 2019;46:455-461.



16. Oh SJ. Simultaneous two-layer harvesting of scalp split-thickness skin and dermal grafts for acute burns and postburn scar deformities. Arch Plast Surg 2019;46:558-565.



17. Gould L, Stuntz M, Giovannelli M, Ahmad A, Aslam R, Mullen-Fortino M, Whitney JD, Calhoun J, Kirsner RS, Gordillo GM. Wound Healing Society 2015 update on guidelines for pressure ulcers. Wound Repair Regen 2016;24:145-162.


18. Chiang IH, Wang CH, Tzeng YS. Surgical treatment and strategy in patients with multiple pressure sores. Int Wound J 2018;15:900-908.



19. Nola GT, Vistnes LM. Differential response of skin and muscle in the experimental production of pressure sores. Plast Reconstr Surg 1980;66:728-733.


20. Bamba R, Madden JJ, Hoffman AN, Kim JS, Thayer WP, Nanney LB, Spear ME. Flap reconstruction for pressure ulcers: an outcomes analysis. Plast Reconstr Surg Glob Open 2017;5:e1187.



21. Kroll SS, Rosenfield L. Perforator-based flaps for low posterior midline defects. Plast Reconstr Surg 1988;81:561-566.


22. Koshima I, Moriguchi T, Soeda S, Kawata S, Ohta S, Ikeda A. The gluteal perforator-based flap for repair of sacral pressure sores. Plast Reconstr Surg 1993;91:678-683.


23. Higgins JP, Orlando GS, Blondeel PN. Ischial pressure sore reconstruction using an inferior gluteal artery perforator (IGAP) flap. Br J Plast Surg 2002;55:83-85.


24. Thiessen FE, Andrades P, Blondeel PN, Hamdi M, Roche N, Stillaert F, Van Landuyt K, Monstrey S. Flap surgery for pressure sores: should the underlying muscle be transferred or not? J Plast Reconstr Aesthet Surg 2011;64:84-90.


25. Chen YC, Huang EY, Lin PY. Comparison of gluteal perforator flaps and gluteal fasciocutaneous rotation flaps for reconstruction of sacral pressure sores. J Plast Reconstr Aesthet Surg 2014;67:377-382.


26. Kuo PJ, Chew KY, Kuo YR, Lin PY. Comparison of outcomes of pressure sore reconstructions among perforator flaps, perforator-based rotation fasciocutaneous flaps, and musculocutaneous flaps. Microsurgery 2014;34:547-553.


27. Visconti G, Bianchi A, Hayashi A, Cina A, Maccauro G, Almadori G, Salgarello M. Thin and superthin perforator flap elevation based on preoperative planning with ultrahigh-frequency ultrasound. Arch Plast Surg 2020;47:365-370.



28. Olariu R, Moser HL, Lese I, Sabau D, Georgescu AV, Grobbelaar AO, Constantinescu MA. The effects of optimizing blood inflow in the pedicle on perforator flap survival: a pilot study in a rat model. Arch Plast Surg 2020;47:209-216.



29. Soumian S, Parmeshwar R, Chandarana M, Marla S, Narayanan S, Shetty G. Chest wall perforator flaps for partial breast reconstruction: surgical outcomes from a multicenter study. Arch Plast Surg 2020;47:153-159.



30. Kang CS, Kim TG. Distally-based free anterolateral thigh flap with a modified vena comitans. Arch Plast Surg 2019;46:84-87.



31. Fong HC, Levin LS. Avoiding complications in microsurgery and strategies for flap take-back. Arch Plast Surg 2019;46:488-490.



32. Biben JA, Atmodiwirjo P. Free flap thrombosis in patients with hypercoagulability: a systematic review. Arch Plast Surg 2019;46:572-579.



33. Pafitanis G, Hadjiandreou M, Miller R, Mason K, Theodorakopoulou E, Sadri A, Taylor K, Myers S. The use of mobile computing devices in microsurgery. Arch Plast Surg 2019;46:102-107.



34. Kim JM, Kim SA, Kwon HJ, Moon SH, Oh DY, Rhie JW, Jun YJ. Reconstruction of radiation-induced ulcers with free flaps using the perforating vessel as a recipient vessel. Microsurgery 2019;39:613-620.



35. Hill HL, Nahai F, Vasconez LO. The tensor fascia lata myocutaneous free flap. Plast Reconstr Surg 1978;61:517-522.


Peer Reviewers’ Commentary
욕창 인구가 증가함에 따라 사회적 비용 역시 크게 증가하여 부담이 되고 있으며, 더 효과적인 예방방법 및 치료전략에 대한 중요성이 요구되고 있다. 보통 1-2기의 욕창에서는 보존적 드레싱으로 치료를 할 수 있지만, 근육이나 뼈를 침범한 3-4기 이상의 욕창에서는 수술적인 치료가 필요하다. 이 논문은 만성 창상의 대표적인 질환인 욕창의 다양한 수술적 치료방법에 대한 최신 지식을 체계적으로 정리하여 기술하고 있다. 다양한 수술 방법과 함께 욕창의 발생 부위에 따라 체계적이고 세밀한 수술적 치료방법을 제시함으로써 욕창을 치료하는데 좋은 가이드를 제공하고 있다. 이 논문은 임상 현장에서 욕창의 수술적 치료를 시행하는 데 좋은 지침이 될 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 0 Crossref
- Scopus
- 7,876 View
- 243 Download
-
Related articles in
J Korean Med Assoc -
Surgical treatment and recurrence of chronic subdural hematoma2024 June;67(6)
Surgical treatment of knee osteoarthritis focusing on the patellofemoral joint2023 August;66(8)
Surgical treatment of senile spinal diseases2021 March;64(3)
Non-surgical treatment for pressure ulcer2021 January;64(1)
Prevention and treatment of pressure sore following spinal cord injury2020 October;63(10)






