|
 |
- Search
| J Korean Med Assoc > Volume 66(8); 2023 > Article |
|
Abstract
Background: Surgical management of the osteoarthritic knee joint consists of osteotomies such as a high tibial osteotomy (HTO), uni-compartmental knee arthroplasty (UKA), and total knee arthroplasty (TKA). These surgeries mainly treat the tibiofemoral joint but can also have an impact on the patellofemoral (PF) joint. These changes in PF joint can affect the surgical outcome.
Current Concepts: PF joint problems are relative contraindications in UKA. However, recent studies have reported that these problems do not markedly affect the result of UKA. During HTO, the patella height and tracking can change, affecting the PF joint problem. The effect of the PF joint can be minimized through various methods of closing wedge HTO or modified opening wedge (OW) HTO, such as retro-tubercular biplanar OWHTO. However, this method is controversial regarding its impact on clinical outcomes. In TKA, pain caused by PF joint problems can be reduced using techniques such as patella resurfacing, patelloplasty, and denervation; however, there is no clear consensus.
Discussion and Conclusion: The surgical treatment of degenerative knee osteoarthritis has an impact on the PF joint, which can affect the outcome of surgery and vice versa. However, these impacts only occasionally cause clinical difference. Conclusively, these surgeries should be done by considering the PF joint because changes in the joint can affect the surgical outcome.
Current Concepts: PF joint problems are relative contraindications in UKA. However, recent studies have reported that these problems do not markedly affect the result of UKA. During HTO, the patella height and tracking can change, affecting the PF joint problem. The effect of the PF joint can be minimized through various methods of closing wedge HTO or modified opening wedge (OW) HTO, such as retro-tubercular biplanar OWHTO. However, this method is controversial regarding its impact on clinical outcomes. In TKA, pain caused by PF joint problems can be reduced using techniques such as patella resurfacing, patelloplasty, and denervation; however, there is no clear consensus.
Discussion and Conclusion: The surgical treatment of degenerative knee osteoarthritis has an impact on the PF joint, which can affect the outcome of surgery and vice versa. However, these impacts only occasionally cause clinical difference. Conclusively, these surgeries should be done by considering the PF joint because changes in the joint can affect the surgical outcome.
무릎 관절(knee joint)은 대퇴경골 관절(femorotibial joint)과 슬개대퇴 관절(patellofemoral joint)로 이루어진다. 일반적으로 알고 있는 무릎 관절염은 대퇴경골 관절의 관절염을 의미하는 경우가 많은데, 이는 상대적으로 슬개대퇴 관절의 관절염의 빈도가 대퇴경골 관절의 관절염보다 낮고, 환자의 불편함의 정도가 낮기 때문이다[1]. 이러한 이유로 슬개대퇴 관절염이 동반된 대퇴경골 관절염의 치료 시 슬개 퇴 관절의 관절염은 간과되기가 쉬우며 특히, 슬개대퇴 관절의 관절염은 명확한 치료방법의 확립이 되어 있지 않기 때문에, 흔히 대퇴경골 관절염의 치료 후에도 이로 인한 환자들의 불편함이 남아있기도 한다. 이는 대퇴경골 관절의 수술적 치료 시에 슬개대퇴 관절의 문제로 인해 수술적 치료의 결과에 영향을 줄 수 있기 때문이다.
기본적으로 슬개대퇴 관절의 관절염은 대퇴경골 관절의 관절염과 거의 동일하게, 약물 치료 및 주사 치료 등을 시행할 수 있다. 하지만 보존적 치료가 실패한 경우, 관절경적 변연절제술, 연골 성형술, 절골술, 인공 반관절, 및 인공관절 치환술 등의 선택의 여지가 있을 수 있다. 그러나 관절경적 치료는 효과가 미미한 것으로 알려져 있으며, 연골 병변은 외상성의 부분적 병변보다는 미만성으로 발생을 해서 적합하지 않은 것으로 알려져 있다[2]. 따라서 무릎 관절염의 주요 수술적 치료는 변형된 하지 정열을 교정하는 것을 제일 목표로 하는 절골술(osteotomy), 단일구획 무릎관절 치환술(uni-compartmental knee arthroplasty, UKA), 그리고 전무릎관절 치환술(total knee arthroplasty, TKA)로 나누어 생각해 볼 수 있다. 이들 중 반 혹은 전 무릎관절 치환술은 관절면을 대체시키고, 목표로 하는 정도의 차이는 있지만 세 수술 모두 하지의 정렬 상태를 변화시키게 된다(Figure 1). 이러한 변화는 동시에 슬개골의 주행 방향 및 슬개골에 가해지는 힘의 방향을 변화시키게 되므로, 슬개대퇴 관절염의 진행 및 통증에 많은 영향을 줄 수 있다. 따라서 이러한 수술을 실시함에 있어서 슬개대퇴 관절의 영향을 고려하는 것은 이러한 수술의 성공에 필수 불가결한 요소로 판단되어 이에 대해 고찰해 보고자 한다.
무릎 관절을 단일구획별로 구분하면 내측 대퇴경골 관절, 외측 대퇴경골 관절, 슬개대퇴 관절, 이렇게 3개의 관절면이 존재한다. UKA는 3개의 관절면 중에 하나의 관절면만을 재건해주는 수술을 의미한다. 그러나 슬개대퇴 관절면에 시행하는 단일구획 인공관절 치환술의 경우 슬개대퇴 관절 치환술(patellofemoral arthroplasty)이라고 따로 부르기 때문에, 흔히 UKA라고 하면 내측 또는 외측 대퇴경골 관절면에 시행하는 단일구획 인공관절 치환술을 말한다. 발생빈도를 보았을 때 내측 대퇴경골 관절의 관절면의 관절염의 빈도가 외측에 비해서 훨씬 높기 때문에 대부분의 경우 내측 대퇴경골 관절면에 시행된 UKA를 의미하게 된다[3].
UKA의 경우 내측 대퇴경골 관절에 한정된 관절염의 치료에서 아래에서 언급할 TKA와 비슷한 치료효과를 보이면서도 상대적으로 덜 침습적인 수술이기 때문에 수술시간을 줄일 수 있으며, 수술 후 통증을 줄일 수 있고, 또한 수술 후 빠른 재활을 할 수 있는 장점이 있다. 하지만 차후 치환되지 않은 부분의 관절염이 발생하거나, 악화되어 통증을 유발하여, 환자의 만족도를 감소시킬 수 있으며, TKA와는 다르게 하지의 부정정렬을 교정하는 효과가 적다는 단점이 있다. 그렇기 때문에 여러 연구에서 UKA의 적응증을 단일구획의 관절염이 있는 경우 및 하지 부정정렬 상태가 심하지 않을 때로 규정하고 있다[4].
특히 슬개대퇴 관절의 관절염의 경우 UKA의 금기로 알려져 있다. UKA의 경우 수술의 범위가 슬개대퇴 관절과는 관계가 없는 부분이고, 또한 수술로 인해 교정되는 하지 정렬의 정도가 적어 슬개골의 주행에도 영향을 주지 않기 때문에, 슬개대퇴 관절의 관절염으로 인한 통증 개선 효과가 미미하기 때문이다. 이러한 슬개대퇴 관절의 관절염이 UKA의 실패의 한 원인으로 알려져 있었다[5]. 특히 젊은 환자들에게 있어서 슬개대퇴 관절의 관절염이 수술 후 불만족의 한 원인이라고 보고하였다[6]. 하지만 최근의 연구들에서는 상반되는 의견을 제시하는 연구들이 많이 있다. 많은 연구들에서 슬개대퇴 관절의 관절염이 있는 군과 없는 군을 비교하였을 때 둘 사이의 수술 후 결과인 임상적 증상의 차이는 없다고 보고하였다[7,8]. 또 다른 연구에서는 UKA 후 슬개대퇴 관절면에 가해지는 압력의 증가는 있었지만, 그 정도가 미미해서 무시해도 될 정도라고 보고하였다[9]. 이처럼 UKA 후에 슬개대퇴 관절의 병변은 악화될 수도 있으나, 이러한 병변들이 수술 후 임상적인 결과에는 큰 영향을 주지 않는다고 판단될 수 있다.
무릎 관절염의 교정 절골술은 보통 근위 경골이나 원위 대퇴부에서 시행이 될 수 있다. 여러 상황을 고려하여 개방형(opening)-혹은 폐쇄형(closing)-쐐기(wedge) 절골술을 실시하게 된다. High tibial osteotomy (HTO)는 기본적으로 하지의 정렬을 변경하는 수술로, 무릎 자체의 병변보다는 병변 부위의 체중 부하를 줄여줌으로써 효과를 얻고자 하는 수술이다. 물론 무릎 병변 자체에 대한 수술적 치료도 병행 된다. 따라서 직접적으로 슬개대퇴 관절에 주는 영향은 없을 수 있지만, 수술 후 하지의 정렬 변화로 인한 슬개골의 위치 및 주행의 방향이 변하게 되어 슬개대퇴 관절에 간접적 영향을 주게 된다. 대부분의 HTO는 하지의 내반(varus) 변형을 중립(neutral) 또는 경도의 외반(valgus) 변형을 목표로 한다. 이 부분이 관절 치환술에서의 중립위의 목표와 다르다고 할 수 있겠다. 일단 하지의 외반 변형 자체가 슬개대퇴 관절에 부정적인 영향을 줄 수 있기 때문에 지나친 외반 교정은 슬개대퇴 관절의 관절염을 유발할 수도 있다[13].
HTO는 수술 방법에 따라서 크게 폐쇄형 근위경골절골술(close wedge HTO, CWHTO)과 개방형 근위경골절골술(open wedge HTO, OWTHO)로 나뉜다(Figure 2). CWHTO는 경골 근위부의 외측에서 쇄기 모양으로 뼈를 제거하여 하지 정렬을 교정하는 수술로 쇄기 모양의 뼈를 제거하기 때문에 슬관절의 관절면이 하방으로 이동하게 되며, 상대적으로 슬개골이 이어져 있는 경골 결절이 위로 상승하는 효과를 가진다[14]. 그러므로 슬개골의 높이가 높아지게 되며, 이는 슬개대퇴 관절의 압력을 줄여 슬개대퇴 관절염에 긍정적인 효과가 있다. 반면, OWHTO는 경골 근위부 내측에서 뼈를 잘라 쇄기형으로 벌려서 고정하는 수술로 슬관절의 관절면을 상승시키는 역할을 하며, 상대적으로 경골 결절을 하방으로 내리는 결과를 만든다. 결과적으로 슬개골의 높이가 낮아져서 슬개대퇴 관절의 압력을 높이는 효과가 있다. 그러므로 슬개대퇴 관절에 부정적인 영향을 준다고 알려져 있다. 슬개대퇴 관절에 대한 영향만 고려한다면 CWHTO가 우월하다고 보고되고 있지만, OWHTO는 CWHTO에 비해 상대적으로 많은 장점이 있어, OWHTO도 임상에서 많이 사용되는 술기 중에 하나이다. 최근에는 이 두 가지 방법을 혼합한 하이브리드 HTO가 소개되기도 되었으며, OWHTO에 비해서 슬개대퇴 관절에 더 긍정적인 효과를 보고하였다[15,16]. CWHTO와 OWHTO시에 슬개대퇴 관절의 변화에 대해서는 많은 연구가 되어 있다. 하지만 슬개대퇴 관절에 미치는 임상적 영향에 대해서는 아직 논란의 여지가 있는 것으로 생각된다. 이전 연구에서는 OWHTO은 수술 후 슬개대퇴 관절염에 부정적인 영향은 준다고 보고하였으며, 빈도는 낮았지만, 수술 후 무릎 앞쪽 통증을 발생시킨다고 보고하였다[17]. 하지만 최근에 나온 연구결과에서는 OWHTO 및 CWHTO의 경우 슬개대퇴 관절에 주는 영향이 있다고 하더라도, 두 군에서의 임상적 차이는 크지 않았다[18]. 또한 OWHTO 후에 슬개대퇴 관절의 관절염이 진행되었다고 하 더라도, 임상적 증상에 영향을 주는지는 확실하지 않다고 보고하였다[19,20]. OWHTO 후에 비록 슬개골의 높이가 낮아졌다고 하더라도, 임상 증상이 좋아지기 때문에 슬개대퇴 관절의 문제 때문에 OWHTO를 피할 필요는 없다는 보고도 있다[21]. 또 다른 연구에서는 OWHTO 후에 슬개골의 높이 감소가 있었지만, 슬개대퇴 관절의 관절염의 진행은 없다고 보고하였다[22]. 그 외에도 OWHTO, CWHTO 모두에서 수술 시 교정량이 많으면 슬개골의 주행에 많은 변화를 주게 되므로, 슬개대퇴 관절의 퇴행성 변화를 일으킨다고 보고하였으며, 그러므로 슬개대퇴 관절의 퇴행성이 있다면, CWHTO, OWHTO 모두에서 주의가 필요하다고 보고하였다[23,24].
최근에 OWHTO는 다양한 형태의 변형이 시도되고 있다. OWHTO시에 경골 결절을 보호하고, 비틀림 저항성 및 빠른 골유합을 위해서 흔히 이중평면(biplanar)으로 OWHTO를 시행한다[25,26]. 이때 고전전인 수술법에서는 이중평면의 방향을 경골 결절 상방으로 수술을 시행하게 되는데(Figure 2B), 경골 결절보다 아래쪽 방향으로 절골을 하면 경골 결절을 상대적으로 상승하게끔 하는 효과가 있다(Figure 2C). 이는 이론적으로 OWHTO를 시행하더라도 슬개골의 높이가 낮아지지 않게 하여, 슬개대퇴 관절에 부정적인 영향을 줄일 수 있다[27,28]. 여러 연구에서 하행형 이중평면 OWHTO의 경우 슬개대퇴 관절에 주는 영향이 훨씬 적다고 보고하고 있다. 하행형 이중평면 OWHTO를 시행하였을 경우 슬개대퇴 관절의 압력 상승도 없었고, 슬개골 상승 소견 및 슬개대퇴 관절의 관절염 진행소견도 보이지 않았다고 보고도 있었으며[29], 오히려 대퇴골 활차 부위의 연골 상태를 호전시킬 뿐 아니라, 임상적 증상도 상행형 이중평면 OWHTO에 비해서 우월하다는 보고도 있었다[27,30]. 이러한 슬개대퇴 관절의 긍정적인 변화에도 불구하고, 상행형 이중평면 OWHTO에 비해 임상적 증상의 차이는 별로 없다는 보고도 있다[28]. 하지만 하행형 이중평면 OWHTO의 경우, 상행형에 비해 결절 골절 및 불유합의 가능성이 높다는 단점이 있기 때문에, 수술적 치료 시 환자 선택 및 수술 술기에 대해서 더 주의가 필요하다[28].
TKA는 말기의 퇴행성 슬관절염 때 시행하는 수술로서 대퇴경골 관절을 금속 치환물로 교체하는 수술이다. 하지만 TKA 후에도 불만족하는 경우가 약 20%에서 보고되고 있으며, 이는 무릎 앞쪽 통증이 많은 부분을 차지한다고 보고하고 있다[31]. TKA는 기본적으로 관절면을 치환함으로써 통증을 호전시키는 수술이지만, 동시에 하지 정렬을 중립위를 목표로 변화시키는 수술이다. 그러므로 TKA 후에는 무릎의 관절운동 시에 슬개골의 주행 방향이 변화되며, 슬개골에 가해지는 압력도 변한다. 여러 연구에서 수술 후 슬개대퇴 관절의 압력이 높아진다고 보고되고 있다[32,33]. 또한 TKA 시에 삽입되는 치환물의 종류에 따라 달라지며, 슬개골 치환술을 했는지에 따라서 슬개대퇴 관절의 압력의 변화도 달라진다. 즉, TKA 후 여러 요소들에 의해서 슬개대퇴 관절에 영향을 주게 된다.
슬개대퇴 관절의 문제 해결을 위해서 TKA 시에 할 수 있는 시술은 가장 흔하게 슬개골 치환술(patella resurfacing)을 같이 시행하는 방법이 있다(Figure 3). 이에 더해서 슬개골 성형술(patelloplasty), 신경차단술(denervation), 그리고 슬개골 외측 관절면 부분 절제술(partial lateral facetectomy)을 추가로 시행할 수 있다[34]. 슬개골 치환술에 대해서는 오랜 기간 동안 많은 연구가 되어 왔으나, 아직까지 그 효과에 대해서는 의견일치가 되지 않았다. 여러 국가들의 비교에서도 국가별로 슬개골 치환술을 하는 비율이 다를 정도로 국가별, 또한 의사에 따라 슬개골 치환술의 선호도가 다르다[35]. 슬개골 치환술에 대해서 많은 메타분석 연구들이 보고되었는데, 메타분석 연구에서 조차도 명확한 결론을 제시하지 못하고 있다. 임상적 증상들에 있어서 슬개골을 치환하였을 때와 하지 않았을 때 명확한 차이가 없다는 보고가 있지만[36], 또 다른 연구들에서는 슬개골 치환술 하였을 때가 임상적 증상이 좋아진다고 보고하였다[37-40]. 하지만 슬개골 치환술을 하였을 때 치환물의 해리 또는 골절발생률이 상대적으로 높아질 수 있고[41], 추가적인 비용을 발생시키고 수술시간이 길어진다는 단점이 있다[42]. 반면 다른 연구에서는 슬개골 치환술을 시행하지 않았을 경우 통증으로 인한 추가적인 비용 및 향후 재수술을 고려한다면 슬개골 치환술을 시행하는 것이 더 비용 효과적이라고 보고하였다[43,44].
슬개골 치환술을 하지 않더라도 슬개골 성형술만을 시행하는 경우도 많이 있다. 이에는 여러 방법들이 있으며, 경우에 따라 여러 가지를 동시에 사용할 수도 있다. 슬개골 성형술의 경우 슬개골 주위의 골극 및 활액막염을 제거함으로써 슬개골의 대퇴골 활차의 주행을 더 용의하게 만든다. 슬개골 외측 관절면 부분 절제술의 경우 슬개골 외측에서부터 약 3-5 mm 절제하는 방법이다. 이를 통해서 수술 후 임상적 증상을 많이 호전할 수 있었다[45]. 슬개골 신경차단술은 전기 소작기를 이용하여 슬개골 관절면 주위를 약 2-3 mm의 깊이로 전기 소작시킴으로써 탈신경화시키는 것을 말한다. 이는 외측대퇴피신경(lateral femoral cutaneous nerve) 및 대퇴신경(femoral nerve)의 앞 피부 가지(anterior cutaneous branch)를 탈신경화시킴으로써 통증을 감소시킨다[46]. 하지만 너무 깊이 전기 소작시킬 경우 대퇴사두건 및 슬개골 인대를 손상시킬 수 있기 때문에 주의하여야 한다. 또한 슬개골로 가는 혈액을 감소시켜 슬개골 골 괴사를 일으킬 수 있다는 보고되고 있다[47]. 또한 탈신경화가 고유 감각을 변화시켜 오히려 통증을 유발할 수 있다고 보고하였다[48]. 여러 메타분석 연구에서는 탈신경화를 시행한군에서 하지 않은 군에 비해 임상적 증상이 비슷하거나, 더 높게 보고되고 있어, 탈신경화를 선호한다고 보고하고 있다[49,50].
무릎 관절의 수술적 치료에 있어서 슬개대퇴 관절의 상태 및 처치가 성공에 중요한 요소가 될 수 있다. UKA 시에는 슬개대퇴 관절의 병변이 UKA의 절대적 금기는 아니라고 판단이 되지만, 슬개대퇴 관절의 상태 및 증상을 살피는 것이 중요하겠다. 교정 절골술 시에는 상대적으로 CWHTO가 OWHTO에 비해서 유리한 것처럼 보이나, 임상적 결과에 미치는 차이는 미미한 것으로 보인다. 또한 OWHTO에 있어서도 이의 극복을 위한 술기의 개발을 활용하는 것도 슬개대퇴 관절 측면에서 도움이 될 것으로 보인다. TKA시에 슬개골에 슬개골 치환술, 슬개골 성형술, 신경차단술, 슬개골외 측 관절면 부분 절제술 등을 단독 또는 동시에 진행할 수 있다. 하지만 이러한 수술기법에 따른 명확한 임상적 증상 호전 정도는 일치된 의견이 없으므로, 환자 선택 시에 있어서 주의가 필요하다.
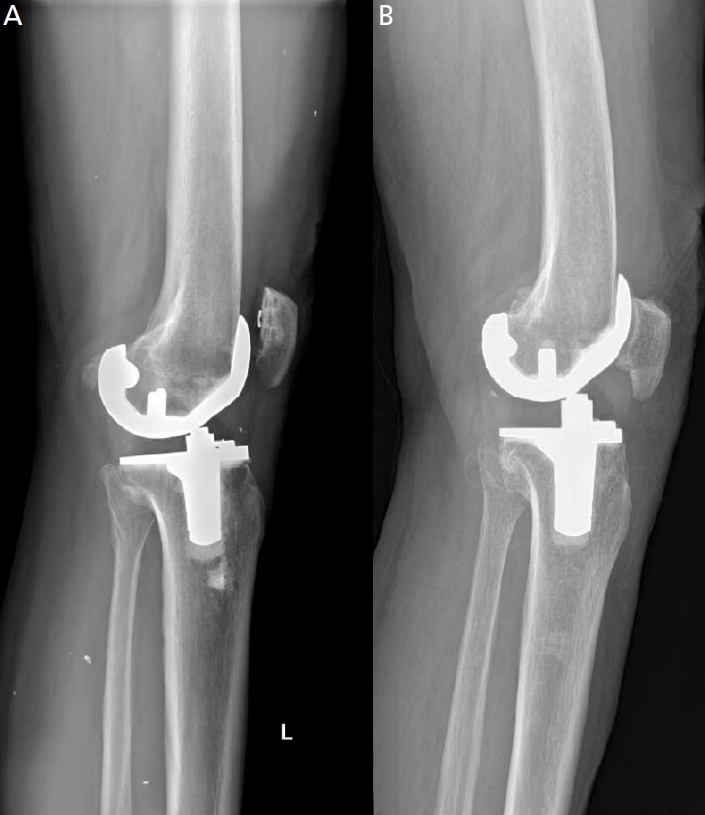
Figure 1.
Surgical treatment of femorotibial osteoarthritis. (A) Uni-compartmental knee arthroplasty, (B) high tibial osteotomy, (C) total knee arthroplasty.
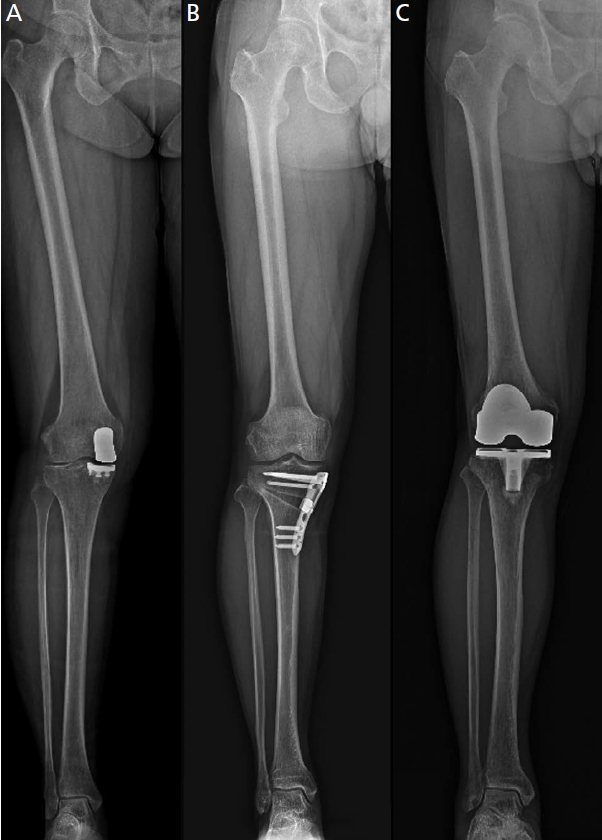
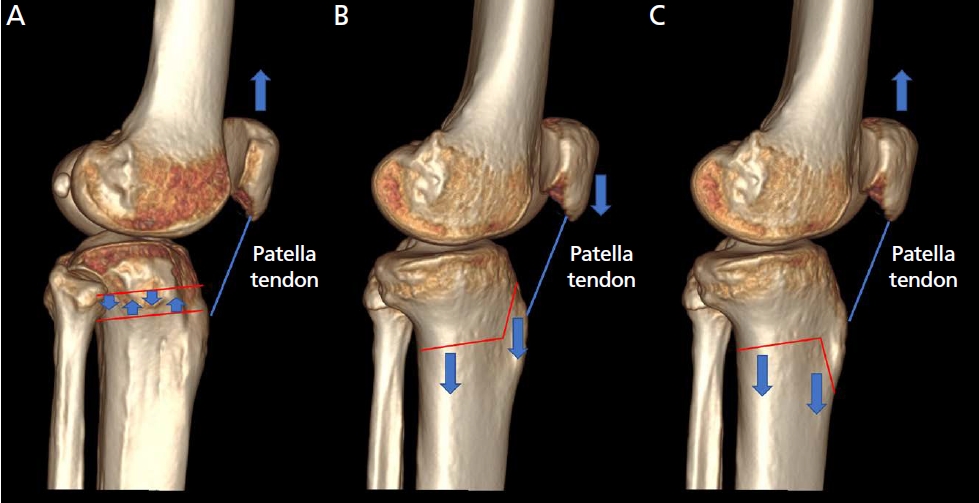
Figure 2.
Patella height change during high tibial osteotomy. (A) Patella height increases during close wedge high tibial osteotomy. (B) Patella height decreases during supra-tubercular open wedge high tibial osteotomy. (C) Patella height increases during retro-tubercular open wedge high tibial osteotomy.
References
1. Kobayashi S, Pappas E, Fransen M, Refshauge K, Simic M. The prevalence of patellofemoral osteoarthritis: a systematic review and meta-analysis. Osteoarthritis Cartilage 2016;24:1697-1707.


2. Lee SH, Lee OS, Kim ST, Lee YS. Revisiting Arthroscopic Partial Meniscectomy for Degenerative Tears in Knees With Mild or No Osteoarthritis: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Clin J Sport Med 2020;30:195-202.


3. Ahlbäck S. Osteoarthrosis of the knee: a radiographic investigation. Acta Radiol Diagn (Stockh) 1968;Suppl 277:7-72.
5. Berger RA, Meneghini RM, Sheinkop MB, et al. The progression of patellofemoral arthrosis after medial unicompartmental replacement: results at 11 to 15 years. Clin Orthop Relat Res 2004;(428):92-99.
6. Marya S, Thukral R. Unicompartmental knee arthroplasty for tricompartment osteoarthritis in octogenarians. Indian J Orthop 2009;43:361-366.



7. Lim JW, Chen JY, Chong HC, et al. Pre-existing patellofemoral disease does not affect 10-year survivorship in fixed bearing unicompartmental knee arthroplasty. Knee Surg Sports Traumatol Arthrosc 2019;27:2030-2036.



8. Deckard ER, Jansen K, Ziemba-Davis M, Sonn KA, Meneghini RM. Does patellofemoral disease affect outcomes in contemporary medial fixed-bearing unicompartmental knee arthroplasty? J Arthroplasty 2020;35:2009-2015.


9. Kwon HM, Lee JA, Koh YG, Park KK, Kang KT. Effects of contact stress on patellarfemoral joint and quadriceps force in fixed and mobile-bearing medial unicompartmental knee arthroplasty. J Orthop Surg Res 2020;15:517.




10. Fredborg C, Odgaard A, Sørensen J. Patellofemoral arthroplasty is cheaper and more effective in the short term than total knee arthroplasty for isolated patellofemoral osteoarthritis: cost-effectiveness analysis based on a randomized trial. Bone Joint J 2020;102-B:449-457.



11. Sisto DJ, Sarin VK. Custom patellofemoral arthroplasty of the knee. J Bone Joint Surg Am 2006;88:1475-1480.


12. Lustig S, Magnussen RA, Dahm DL, Parker D. Patellofemoral arthroplasty, where are we today? Knee Surg Sports Traumatol Arthrosc 2012;20:1216-1226.



13. Yoon TH, Choi CH, Kim SJ, Kim SH, Kim NH, Jung M. Effect of medial open-wedge high tibial osteotomy on the patellofemoral joint according to postoperative realignment. Am J Sports Med 2019;47:1863-1873.



15. Takeuchi R, Ishikawa H, Miyasaka Y, Sasaki Y, Kuniya T, Tsukahara S. A novel closed-wedge high tibial osteotomy procedure to treat osteoarthritis of the knee: hybrid technique and rehabilitation measures. Arthrosc Tech 2014;3:e431-e437.



16. Otsuki S, Murakami T, Okamoto Y, et al. Hybrid high tibial osteotomy is superior to medial opening high tibial osteotomy for the treatment of varus knee with patellofemoral osteoarthritis. Knee Surg Sports Traumatol Arthrosc 2019;27:1332-1338.



17. Kim KI, Kim DK, Song SJ, Lee SH, Bae DK. Medial openwedge high tibial osteotomy may adversely affect the patellofemoral joint. Arthroscopy 2017;33:811-816.


18. Song IH, Song EK, Seo HY, Lee KB, Yim JH, Seon JK. Patellofemoral alignment and anterior knee pain after closingand opening-wedge valgus high tibial osteotomy. Arthroscopy 2012;28:1087-1093.


19. Yoon WK, Kim KI, Kim JH, Lee SH, Jo MG. Does degeneration of the patellofemoral joint after medial openwedge high tibial osteotomy affect clinical outcomes? Am J Sports Med 2022;50:2972-2979.



20. Kataoka K, Watanabe S, Nagai K, et al. Patellofemoral osteoarthritis progresses after medial open-wedge high tibial osteotomy: a systematic review. Arthroscopy 2021;37:3177-3186.


21. Lee YS, Lee SB, Oh WS, Kwon YE, Lee BK. Changes in patellofemoral alignment do not cause clinical impact after open-wedge high tibial osteotomy. Knee Surg Sports Traumatol Arthrosc 2016;24:129-133.



22. Kim HJ, Shin JY, Lee HJ, Park KH, Jung CH, Kyung HS. The patellofemoral joint does not deteriorate clinically after openwedge high tibial osteotomy. Orthop Traumatol Surg Res 2021;107:102907.


23. Song SJ, Yoon KH, Park CH. Patellofemoral cartilage degeneration after closed- and open-wedge high tibial osteotomy with large alignment correction. Am J Sports Med 2020;48:2718-2725.



24. Lee SS, So SY, Jung EY, Kim HJ, Lee BH, Wang JH. Predictive factors for patellofemoral degenerative progression after opening-wedge high tibial osteotomy. Arthroscopy 2019;35:1703-1710.


25. Hopwood S, Khan W, Agarwal S. The biplanar open wedge high tibial osteotomy preserving the tibial tubercle. J Orthop Sci 2016;21:786-790.


26. Kim SJ, Mahajan RH, Park KY, Kim TE, Lee DH, Choi WJ. Biplanar medial open-wedge high tibial osteotomy for medial compartment osteoarthritis of the knee: a novel technique and follow-up. Oper Tech Orthop 2007;17:29-37.

27. Kloos F, Becher C, Fleischer B, et al. High tibial osteotomy increases patellofemoral pressure if adverted proximal, while open-wedge HTO with distal biplanar osteotomy discharges the patellofemoral joint: different open-wedge high tibial osteotomies compared to an extra-articular unloading device. Knee Surg Sports Traumatol Arthrosc 2019;27:2334-2344.



28. Kim JS, Lee JI, Choi HG, Yoo HJ, Jung YS, Lee YS. Retrotubercle biplanar opening wedge high tibial osteotomy is favorable for the patellofemoral joint but not for the osteotomized tubercle itself compared with supra-tubercle osteotomy. Arthroscopy 2021;37:2567-2578.


29. Kurien T, East J, Mandalia V. The effects of open wedge high tibial osteotomy for knee osteoarthritis on the patellofemoral joint: a systematic review. Knee 2023;40:201-219.


30. Horikawa T, Kubota K, Hara S, Akasaki Y. Distal tuberosity osteotomy in open-wedge high tibial osteotomy does not exacerbate patellofemoral osteoarthritis on arthroscopic evaluation. Knee Surg Sports Traumatol Arthrosc 2020;28:1750-1756.



31. Gunaratne R, Pratt DN, Banda J, Fick DP, Khan RJ, Robertson BW. Patient dissatisfaction following total knee arthroplasty: a systematic review of the literature. J Arthroplasty 2017;32:3854-3860.


32. Chew JT, Stewart NJ, Hanssen AD, Luo ZP, Rand JA, An KN. Differences in patellar tracking and knee kinematics among three different total knee designs. Clin Orthop Relat Res 1997;(345):87-98.

33. Fuchs S, Skwara A, Tibesku CO, Rosenbaum D. Retropatellar contact characteristics before and after total knee arthroplasty. Knee 2005;12:9-12.


34. Held MB, Gazgalis A, Sarpong NO, Geller JA, Shah RP, Cooper HJ. Management of the patella during total knee arthroplasty. JBJS Rev 2021;9:e21.00054.

35. Heckmann N, Ihn H, Stefl M, et al. Early results from the american joint replacement registry: a comparison with other national registries. J Arthroplasty 2019;34((7S):S125-S134.


36. Pakos EE, Ntzani EE, Trikalinos TA. Patellar resurfacing in total knee arthroplasty: a meta-analysis. J Bone Joint Surg Am 2005;87:1438-1445.


37. Parvizi J, Rapuri VR, Saleh KJ, Kuskowski MA, Sharkey PF, Mont MA. Failure to resurface the patella during total knee arthroplasty may result in more knee pain and secondary surgery. Clin Orthop Relat Res 2005;438:191-196.


38. Nizard RS, Biau D, Porcher R, et al. A meta-analysis of patellar replacement in total knee arthroplasty. Clin Orthop Relat Res 2005;(432):196-203.

39. Teel AJ, Esposito JG, Lanting BA, Howard JL, Schemitsch EH. Patellar resurfacing in primary total knee arthroplasty: a meta-analysis of randomized controlled trials. J Arthroplasty 2019;34:3124-3132.


40. Li S, Chen Y, Su W, Zhao J, He S, Luo X. Systematic review of patellar resurfacing in total knee arthroplasty. Int Orthop 2011;35:305-316.



41. Bracey DN, Brown ML, Beard HR, et al. Effects of patellofemoral overstuffing on knee flexion and patellar kinematics following total knee arthroplasty: a cadaveric study. Int Orthop 2015;39:1715-1722.



42. Zmistowski BM, Fillingham YA, Salmons HI, Ward DT, Good RP, Lonner JH. Routine patellar resurfacing during total knee arthroplasty is not cost-effective in patients without patellar arthritis. J Arthroplasty 2019;34:1963-1968.


43. Helmy N, Anglin C, Greidanus NV, Masri BA. To resurface or not to resurface the patella in total knee arthroplasty. Clin Orthop Relat Res 2008;466:2775-2783.



44. Meijer KA, Dasa V. Is resurfacing the patella cheaper?: an economic analysis of evidence based medicine on patellar resurfacing Knee 2015;22:136-141.


45. Zhang LZ, Zhang XL, Jiang Y, Wang Q, Chen YS, Shen H. Lateral patellar facetectomy had improved clinical results in patients with patellar-retaining total knee arthroplasty. J Arthroplasty 2012;27:1442-1447.


46. Altay MA, Ertürk C, Altay N, Akmeşe R, Işıkan UE. Patellar denervation in total knee arthroplasty without patellar resurfacing: a prospective, randomized controlled study. Orthop Traumatol Surg Res 2012;98:421-425.


47. Li T, Zhou L, Zhuang Q, Weng X, Bian Y. Patellar denervation in total knee arthroplasty without patellar resurfacing and postoperative anterior knee pain: a meta-analysis of randomized controlled trials. J Arthroplasty 2014;29:2309-2313.


48. Gupta S, Augustine A, Horey L, Meek RM, Hullin MG, Mohammed A. Electrocautery of the patellar rim in primary total knee replacement: beneficial or unnecessary? J Bone Joint Surg Br 2010;92:1259-1261.



Peer Reviewers’ Commentary
이 논문은 무릎 관절염에 대한 대표적인 수술적 치료를 성공적으로 시행하기 위해 고려해야 하는 슬개대퇴 관절의 영향에 대해 체계적으로 정리하여 소개하고 있다. 슬개대퇴 관절에 대한 관심과 이해가 증가하면서, 무릎 관절염의 성공적인 수술적 치료를 위해 수술 전 슬개대퇴 관절의 상태를 평가하도록 권장되고 있다. 특히, 슬개대퇴 관절염이 있는 환자에게 단일 구획 치환술이나 개방형 근위경골 절골술을 시행해도 되는지, 전 무릎관절 치환술 시 슬개골 치환술을 반드시 시행해야 하는지 등 최근 논란이 되는 주제에 대해 다양한 의견을 정리하여 설명해주고 있다. 이 논문은 대퇴경골 관절염에 비해 간과되기 쉬운 슬개대퇴 관절염의 중요성과 성공적인 무릎 관절염 수술을 위해 반드시 고려해야 하는 슬개대퇴 관절염의 영향을 이해하는 데 많은 도움이 될 것으로 판단된다.
[정리: 편집위원회]
-
METRICS

-
- 0 Crossref
- Scopus
- 1,268 View
- 98 Download
-
Related articles in
J Korean Med Assoc -
Diagnosis and treatment of patellofemoral joint arthritis2023 August;66(8)
Diagnosis and treatment of patellofemoral joint instability2023 August;66(8)
Surgical treatment of shoulder pain: a focused study on rotator cuff injury2022 November;65(11)
Surgical treatment for metastatic colorectal cancer2022 September;65(9)
Pharmacological treatment of osteoporosis: 2022 update2022 April;65(4)